Tumores de la vaina nerviosa periférica — actualización 2026: clasificación, imagen, diagnóstico diferencial, IHQ y orientación práctica
Los tumores de la vaina nerviosa periférica constituyen un grupo diagnóstico fascinante y diverso, que incluye desde lesiones benignas muy frecuentes, como el schwannoma, hasta sarcomas agresivos como el MPNST. Aunque comparten un origen común en las células que envuelven los nervios periféricos, su comportamiento clínico, su pronóstico y su manejo son radicalmente diferentes.
Esta página está concebida como un hub clínico que te permitirá navegar por las distintas entidades, entender sus claves diferenciales, familiarizarte con la relación con la neurofibromatosis tipo 1 (NF1), reconocer los signos de alarma y conocer las bases de la imagen y la inmunohistoquímica. No pretende sustituir a las fichas específicas de cada tumor, sino servir de mapa de carreteras para orientarte en el diagnóstico y el tratamiento.
El núcleo del grupo lo forman el schwannoma, el neurofibroma, el perineurioma, el tumor de células granulares y el sarcoma maligno de la vaina nerviosa periférica (MPNST). Además, conviene separar las lesiones relacionadas o seudotumorales —como el neuroma traumático y el neuroma de Morton—, que pueden entrar en el diferencial clínico aunque no equivalen a neoplasias verdaderas de la vaina nerviosa periférica en sentido estricto.
← Volver al índice general · Última revisión: 2026 · Marco editorial: OMS 2020 (5.ª edición)
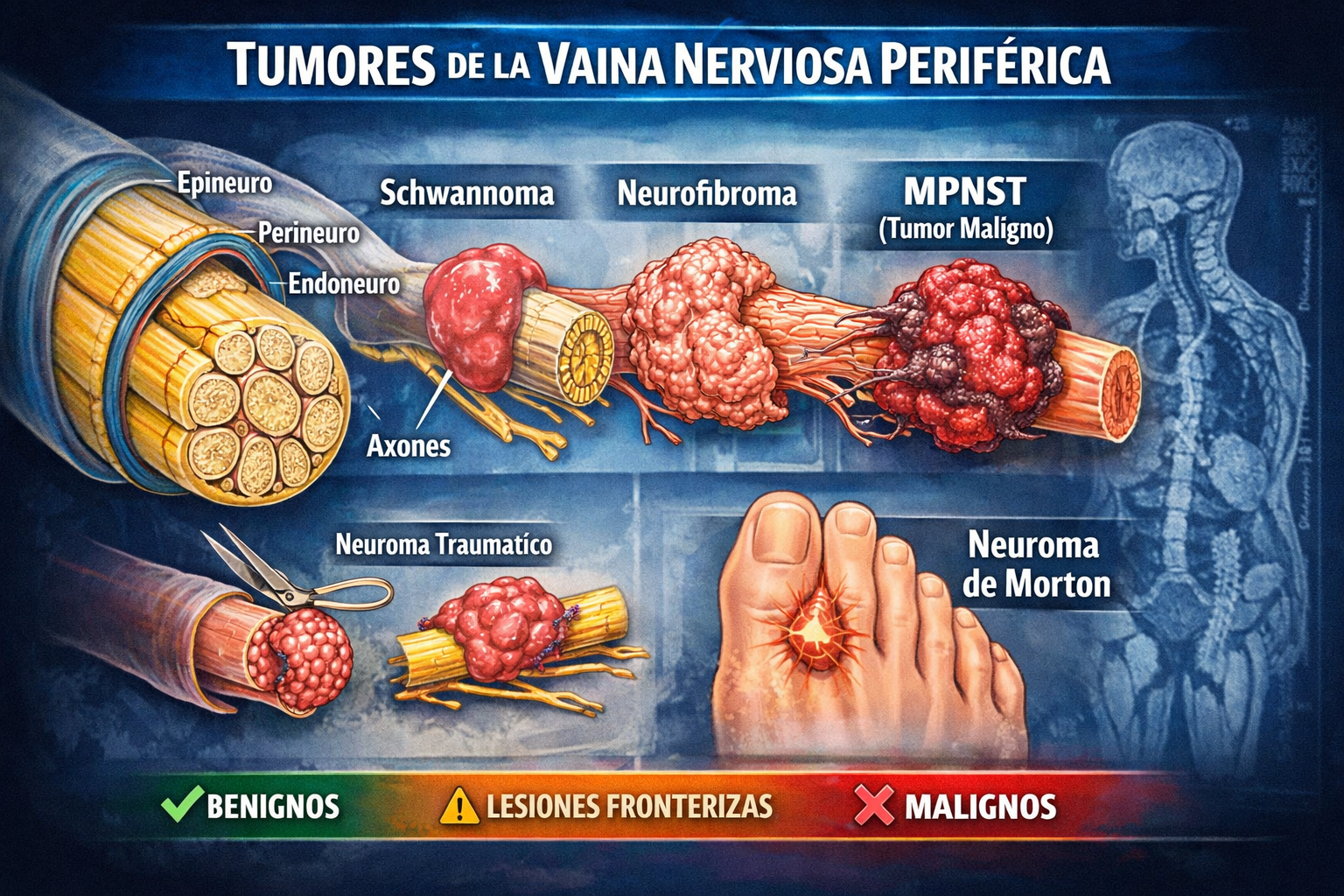
🧭 Visión esquemática de los tumores de la vaina nerviosa periférica.
1) En 1 minuto: lo esencial
Si necesitas una visión rápida y práctica, estos son los puntos clave que debes recordar sobre los tumores de la vaina nerviosa periférica:
- 🔹 Schwannoma: tumor benigno más frecuente. Crece excéntricamente, encapsulado, cirugía preservadora.
- 🔹 Neurofibroma: también benigno, pero no encapsulado, infiltrante. El plexiforme es característico de NF1 y requiere vigilancia.
- 🔹 Perineurioma: menos frecuente; EMA positivo; útil en diferencial.
- 🔹 Tumor de células granulares: lesión habitualmente benigna de probable diferenciación schwanniana; conviene integrarla en el diferencial de masas de partes blandas con fenotipo neural.
- 🔹 Neuroma traumático/Morton: lesiones reactivas o compresivas, no neoplásicas. No confundir.
- 🔹 ANNUBP: lesión intermedia en NF1; requiere evaluación experta.
- 🔹 MPNST: sarcoma maligno. Sospechar ante dolor nuevo, crecimiento rápido, cambio de consistencia o déficit neurológico.
- 🔹 RM con contraste: prueba principal. PET/TC puede ayudar en NF1.
- 🔹 Regla de oro: ante sospecha de malignidad, biopsia planificada con trayecto resecable.
Errores que debes evitar:
- ❌ Confundir schwannoma con neurofibroma y plantear cirugía inadecuada.
- ❌ Banalizar un neurofibroma plexiforme que se vuelve doloroso o crece en NF1.
- ❌ Llamar “tumor” a un neuroma de Morton sin dejar claro que es una lesión compresiva/fibrótica.
2) Hub de navegación: cómo moverse por este grupo
Esta página es la puerta de entrada a las principales neoplasias, lesiones relacionadas y entidades de frontera del nervio periférico y de la vaina nerviosa periférica. El objetivo del hub es servir como índice práctico completo: permitirte localizar rápidamente la entidad que buscas, reconocer el contexto clínico en el que debes sospecharla y acceder a su ficha específica.
| Entidad / bloque | Cuándo pensar en él | Pista práctica | Ir a ficha |
|---|---|---|---|
| Schwannoma | Masa neural bien delimitada, a menudo excéntrica, con clínica compresiva o dolor neuropático leve. | Suele permitir cirugía preservadora mediante enucleación. | Schwannoma |
| Neurofibroma | Lesión intraneural / infiltrante; valorar variante plexiforme y contexto de NF1. | No confundir con schwannoma si se plantea cirugía: la resección puede ser más compleja. | Neurofibroma |
| Perineurioma | Neuropatía focal progresiva o masa que no encaja con schwannoma/neurofibroma. | La inmunohistoquímica (EMA+, Claudin-1+, GLUT1+) suele ser decisiva. | Perineurioma |
| Tumor de células granulares | Nódulo de partes blandas, a veces cutáneo o subcutáneo, que puede plantear diferencial con lesiones neurales periféricas o tumores de estirpe schwanniana. | Lesión habitualmente benigna; suele confirmarse por anatomía patológica e inmunofenotipo, y conviene separarla de otros tumores neurales clásicos. | Tumor de células granulares |
| NF1 y neurofibroma plexiforme | Paciente con neurofibromatosis tipo 1, múltiples lesiones cutáneas o masa plexiforme. | Vigilar dolor nuevo, crecimiento o cambio de consistencia por riesgo de transformación. | NF1 y plexiforme |
| ANNUBP | Lesión intermedia sospechosa en el continuo de transformación de NF1. | No banalizar: requiere correlación experta entre clínica, imagen, histología y genética. | ANNUBP |
| MPNST | Dolor nuevo, crecimiento rápido, heterogeneidad en imagen o déficit neurológico. | Circuito oncológico: RM + biopsia planificada + comité multidisciplinar. | MPNST |
| Neuroma traumático | Nódulo doloroso tras cirugía, amputación o traumatismo nervioso. | Lesión reactiva, no neoplásica; suele acompañarse de dolor neuropático intenso. | Neuroma traumático |
| Neuroma de Morton | Metatarsalgia con dolor urente en antepié, típica del 3.er espacio interdigital. | No es un tumor verdadero, sino una lesión compresiva/fibrótica del nervio interdigital. | Neuroma de Morton |
3) Mapa OMS 2020 (5.ª ed.) + enfoque práctico 2026
La clasificación actual de la Organización Mundial de la Salud integra la histología, la inmunohistoquímica, la genética molecular y el contexto sindrómico para definir cada entidad. En la práctica diaria, nos resulta útil agrupar los tumores en cuatro grandes bloques, que reflejan su comportamiento y su manejo:
| Bloque | Entidades | Contexto | Idea práctica |
|---|---|---|---|
| Benignos | Schwannoma, neurofibroma, perineurioma, tumor de células granulares | Esporádico / NF1 / NF2-related schwannomatosis / schwannomatosis | Correlación clínica + RM + anatomía patológica. La mayoría se manejan con observación o cirugía preservadora. |
| Relacionados | Neuroma traumático, neuroma de Morton | Traumatismo / compresión repetida | No son neoplasias verdaderas. Su tratamiento es sintomático y no oncológico. |
| Frontera | ANNUBP | NF1 | Lesión intermedia que no debe retrasar la evaluación en una unidad experta. |
| Malignos | MPNST (incluye variante epitelioide) | NF1 / esporádico / post-radioterapia | Requiere biopsia planificada y tratamiento en comité de sarcomas. |
4) Conceptos clave para entender estos tumores
1.1 Componentes de la vaina nerviosa periférica
Para comprender el origen de estos tumores, conviene recordar la estructura del nervio periférico:
- 🔹 Células de Schwann: productoras de mielina; origen de schwannoma y neurofibroma, y diferenciación probable en el tumor de células granulares.
- 🔹 Fibroblastos endoneurales: contribuyen al estroma.
- 🔹 Perineuro: capa de células perineurales (EMA+); origen del perineurioma.
- 🔹 Epineuro: capa externa de tejido conectivo.
1.2 Síndromes y patrones de asociación
- 🔹 Neurofibromatosis tipo 1 (NF1): neurofibromas múltiples, plexiformes, riesgo de MPNST.
- 🔹 NF2-related schwannomatosis: schwannomas múltiples, a menudo vestibulares bilaterales.
- 🔹 Schwannomatosis: múltiples schwannomas sin afectación vestibular, dolor crónico.
1.3 Léxico útil para la práctica
- 🔹 Excéntrico al nervio: típico del schwannoma, permite cirugía preservadora.
- 🔹 Intraneural / infiltrante: típico del neurofibroma, resección más compleja.
- 🔹 Frontera: lesión con cambios preocupantes pero sin criterios de sarcoma (ANNUBP).
- 🔹 MPNST: sarcoma maligno; el contexto clínico pesa tanto como la histología.
5) Tumores benignos principales: una visión de conjunto
Este bloque resume las claves madre de los tumores benignos del grupo. El objetivo es orientar el diagnóstico diferencial y enlazar a las fichas hijas, no sustituirlas. La distinción esencial sigue siendo schwannoma excéntrico frente a neurofibroma intraneural/infiltrante, con el perineurioma como tercer gran patrón, y el tumor de células granulares como lesión adicional de probable diferenciación schwanniana que conviene integrar en el mapa docente y en el diferencial.
2.1 Schwannoma
El schwannoma es el tumor más frecuente de la vaina nerviosa. Se origina en las células de Schwann y crece de manera excéntrica, formando una cápsula que lo separa del nervio de origen. Esto permite, en muchos casos, una enucleación quirúrgica que preserva la función neurológica.
- 🔹 Epidemiología: adulto joven o mediana edad; sin predilección por sexo.
- 🔹 Clínica: masa de crecimiento lento, a veces dolor neuropático o parestesias. Signo de Tinel positivo. Movilidad transversal mayor que longitudinal.
- 🔹 RM: lesión bien delimitada, iso-hipointensa en T1, muy hiperintensa en T2. Posible patrón en diana.
- 🔹 Histología: áreas de Antoni A y B, cuerpos de Verocay.
- 🔹 IHQ: S100 y SOX10 fuertemente positivos y difusos.
- 🔹 Manejo: observación si asintomático; cirugía si dolor, crecimiento o compresión. Enucleación intracapsular.
2.2 Neurofibroma
El neurofibroma es un tumor benigno no encapsulado, compuesto por una mezcla heterogénea de células de Schwann, fibroblastos, pericitos y mastocitos. A diferencia del schwannoma, crece de manera infiltrante dentro del nervio, lo que dificulta su resección completa sin sacrificar la función.
- 🔹 Variantes: localizado, difuso y plexiforme (característico de NF1).
- 🔹 Clínica: nódulo o masa blanda, a veces dolor neuropático. El plexiforme puede causar deformidad y gran carga tumoral.
- 🔹 RM: signo de la diana posible. En plexiforme, múltiples nódulos a lo largo del nervio.
- 🔹 IHQ: S100 y SOX10 variables (más débiles), CD34 positivo en estroma.
- 🔹 Relevancia práctica: el plexiforme es la puerta al continuo NF1 → ANNUBP → MPNST. Ante cualquier cambio clínico, sospechar transformación.
- 🔹 Manejo: observación si estable; resección selectiva si dolor, deterioro funcional o duda diagnóstica. En plexiforme, decisión en unidades expertas.
2.3 Perineurioma
El perineurioma es un tumor benigno menos frecuente, derivado de las células perineurales. Se presenta en dos formas: intraneural (causa neuropatía focal progresiva) y de partes blandas (masa de tejidos blandos).
- 🔹 Clínica: en forma intraneural, debilidad y atrofia muscular de distribución mononeuropática. En partes blandas, nódulo firme indoloro.
- 🔹 RM: engrosamiento fusiforme del nervio con realce.
- 🔹 IHQ: EMA+, Claudin-1+, GLUT1+. S100 negativo.
- 🔹 Valor práctico: esencial en el diferencial cuando una lesión neural no encaja con schwannoma o neurofibroma.
2.4 Tumor de células granulares
El tumor de células granulares es una neoplasia habitualmente benigna de probable diferenciación schwanniana, que suele presentarse como un nódulo pequeño de partes blandas, cutáneo o subcutáneo, y que puede entrar en el diagnóstico diferencial de otras lesiones neurales periféricas.
- 🔹 Clínica: nódulo pequeño, firme, por lo general de crecimiento lento.
- 🔹 Localización: piel, tejido subcutáneo, lengua y otras partes blandas.
- 🔹 IHQ: S100 y SOX10 habitualmente positivos; correlación morfológica esencial.
- 🔹 Valor práctico: suele ser benigno, pero conviene distinguirlo de otros tumores neurales y de lesiones con citoplasma granular.
6) Lesiones relacionadas y seudotumorales
Estas lesiones comparten con los tumores verdaderos el territorio anatómico y parte de la clínica neuropática, pero no son neoplasias. Es importante separarlas conceptualmente para evitar confusiones diagnósticas y tratamientos inadecuados.
3.1 Neuroma traumático
Proliferación reactiva no neoplásica de axones y células de Schwann tras una sección o lesión nerviosa.
- 🔹 Contexto típico: muñón de amputación, cicatrices quirúrgicas, traumatismos.
- 🔹 Clínica: nódulo muy doloroso, con dolor neuropático irradiado y signo de Tinel positivo.
- 🔹 Histología: fascículos desorganizados sin atipia.
- 🔹 Tratamiento: inicialmente conservador (analgesia, neuromoduladores). Si refractario, cirugía con técnicas de reconstrucción.
3.2 Neuroma de Morton
Engrosamiento fibrótico benigno del nervio interdigital plantar por compresión repetida. Causa frecuente de metatarsalgia.
- 🔹 Localización típica: tercer espacio interdigital.
- 🔹 Clínica: dolor urente en antepié que empeora con calzado estrecho, mejora al descalzarse. Signo de Mulder.
- 🔹 Ecografía/RM: nódulo hipoecoico o hipointenso entre cabezas metatarsianas.
- 🔹 Tratamiento: calzado ancho, plantillas, infiltración ecoguiada. Si fracasa, neurectomía.
3.3 Relación con el grupo principal
Estas lesiones comparten territorio anatómico y parte de la clínica neuropática, pero no deben mezclarse conceptualmente con las neoplasias verdaderas de la vaina nerviosa. Conviene separarlas bien para evitar confusión diagnóstica y terminológica.
7) Frontera: NF1, neurofibroma plexiforme y lesiones intermedias
4.1 NF1 y neurofibroma plexiforme
La neurofibromatosis tipo 1 es un síndrome complejo. El neurofibroma plexiforme es la lesión precursora clave, con riesgo de transformación a ANNUBP y MPNST.
- 🔹 Vigilar morbimorbilidad (dolor, déficit funcional), carga tumoral y signos de alarma.
- 🔹 Ante un plexiforme que cambia (dolor, crecimiento, consistencia más dura), activar protocolo: RM y, si procede, PET/TC y biopsia.
- 🔹 En enfermedad sintomática e irresecable, valorar inhibidores de MEK (selumetinib, mirdametinib) en unidades expertas.
4.2 ANNUBP
Atypical Neurofibromatous Neoplasm of Uncertain Biologic Potential. Categoría intermedia en el continuo de transformación en NF1. Presenta características preocupantes (atipia celular, aumento de proliferación, pérdida de CDKN2A) pero no cumple criterios de MPNST.
Requiere correlación clínica, imagen (RM, PET) e histología; manejo individualizado en comité multidisciplinar.
8) MPNST: el sarcoma maligno de la vaina nerviosa
5.1 Cuándo sospecharlo
- 🔹 En NF1: dolor nuevo y persistente, crecimiento rápido, cambio de consistencia, déficit neurológico.
- 🔹 En población general: masa profunda, grande, heterogénea, que crece y duele.
- 🔹 Antecedente de radioterapia en el campo.
5.2 Conducta a seguir
- 🔹 RM con contraste: busca heterogeneidad, necrosis, infiltración.
- 🔹 PET/TC con FDG: útil para priorizar biopsia (SUVmax >3-4 orienta a malignidad).
- 🔹 Biopsia core planificada: trayecto resecable, material suficiente para IHQ y genética.
- 🔹 TC torácico: obligatorio (descartar metástasis pulmonares).
- 🔹 Comité multidisciplinar: todos los casos deben discutirse en unidad de sarcomas.
9) Inmunohistoquímica y genética: un panel práctico
Idea clave: la inmunohistoquímica no debe interpretarse de forma aislada. Su valor real está en el diagnóstico diferencial y en la correlación con la clínica, la imagen y la morfología. La siguiente tabla te ayudará a orientarte:
| Entidad | IHQ orientativa | Comentario práctico |
|---|---|---|
| Schwannoma | S100++ / SOX10++ difusos | Patrón fuerte y homogéneo. Marcador más fiable. |
| Neurofibroma | S100 / SOX10 variables (más débiles), CD34+ en estroma | Positividad parcheada. Contexto NF1 fundamental. |
| Perineurioma | EMA+, Claudin-1+, GLUT1+ | Clave cuando S100 es negativo. |
| Tumor de células granulares | S100+ / SOX10+ en muchos casos | Suele apoyar diferenciación schwanniana; interpretar siempre con la morfología. |
| ANNUBP | Perfil intermedio, Ki67 >5-10%, posible pérdida p16 | Interpretación integrada; no marcador único. |
| MPNST | S100/SOX10 focales o negativos; pérdida H3K27me3 en 50-60% | Pérdida de H3K27me3 ayuda, no es 100% sensible/específica. |
10) Imagen: pistas prácticas para el diagnóstico
8.1 Ecografía y resonancia magnética
- 🔹 Ecografía: útil en lesiones superficiales y para guiar procedimientos.
- 🔹 Schwannoma: masa bien delimitada, excéntrica, patrón en diana en T2.
- 🔹 Neurofibroma: patrón central o infiltrante; plexiforme: múltiples nódulos.
- 🔹 Perineurioma intraneural: engrosamiento fusiforme del nervio con realce.
- 🔹 Neuroma de Morton: nódulo hipointenso entre cabezas metatarsianas.
8.2 Signos de alarma radiológica (posible malignidad)
- 🔹 Heterogeneidad marcada con necrosis/hemorragia.
- 🔹 Pérdida del patrón benigno previo en NF1.
- 🔹 Infiltración de planos grasos o estructuras vecinas.
- 🔹 Rápido aumento de tamaño en controles.
- 🔹 Aparición de nódulos dominantes en un plexiforme.
11) Tablas diferenciales: comparación rápida
9.1 Schwannoma vs neurofibroma vs ANNUBP vs MPNST
| Característica | Schwannoma | Neurofibroma / plexiforme | ANNUBP | MPNST |
|---|---|---|---|---|
| Relación con el nervio | Excéntrico, encapsulado | Intraneural, infiltrante, no encapsulado | Continuo con plexiforme, nódulos dominantes | Infiltrativo / destructivo |
| Dolor nuevo | Variable | Debe alertar en NF1 | Frecuente | Muy frecuente |
| Crecimiento rápido | Raro | Alarma en NF1 | Más probable | Típico |
| RM | Bien delimitado, diana posible | Multinodular, diana posible | Más heterogéneo, nódulos dominantes | Necrosis + heterogeneidad + infiltración |
| IHQ / genética | S100/SOX10 difusos | Variables; CD34 estromal | Perfil intermedio, integración molecular | S100/SOX10 focales o negativos; pérdida H3K27me3 |
9.2 Schwannoma vs neurofibroma (detallado)
| Característica | Schwannoma | Neurofibroma |
|---|---|---|
| Cápsula | Presente | Ausente |
| Relación con el nervio | Excéntrica | Concéntrica / infiltrante |
| Composición celular | Células de Schwann exclusivamente | Mezcla de Schwann, fibroblastos, pericitos, mastocitos |
| RM T2 | Diana posible | Diana posible |
| S100 | +++ difuso y fuerte | Más débil y parcheado |
| Cirugía | Enucleación favorable | Resección más compleja |
9.3 Diagnóstico diferencial del neuroma de Morton
- 🔹 Metatarsalgia por sobrecarga: dolor difuso, sin signo de Mulder.
- 🔹 Bursitis intermetatarsiana: colección líquida en ecografía.
- 🔹 Fractura por estrés metatarsiana: dolor localizado, edema en RM.
- 🔹 Artrosis metatarsofalángica: signos degenerativos en radiografía.
- 🔹 Quiste sinovial: masa quística, a veces comunicada con la articulación.
12) Algoritmo práctico: cómo enfrentarse a una lesión neural
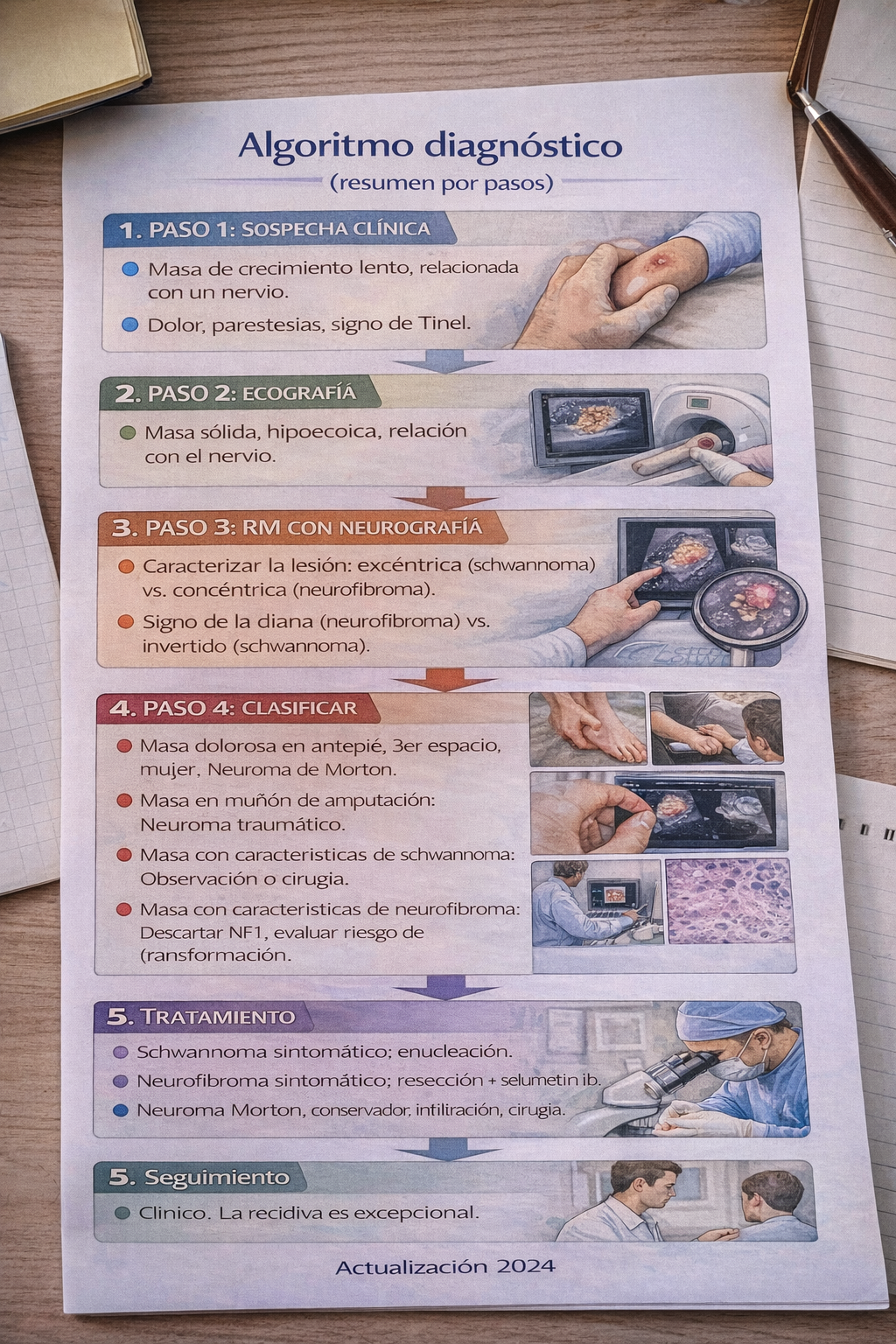
13) Tratamiento: resumen operativo
11.1 Tumores benignos verdaderos
- ✅ Observación: lesiones típicas, estables y asintomáticas.
- ✅ Cirugía: si dolor, crecimiento, compresión o duda diagnóstica. Técnica preservadora según tipo.
11.2 Lesiones relacionadas
- ✅ Neuroma traumático: conservador inicial, cirugía refractaria.
- ✅ Neuroma de Morton: calzado, plantillas, infiltraciones; neurectomía si fracasa.
11.3 NF1 / neurofibroma plexiforme / ANNUBP
Manejo individualizado en unidades expertas. No retrasar evaluación si hay cambios clínicos o radiológicos. En plexiforme sintomático e irresecable, valorar inhibidores de MEK.
11.4 MPNST
- ✅ Localizado: cirugía R0 ± RT (adyuvante/neoadyuvante).
- ✅ Avanzado: tratamiento sistémico tipo sarcoma de partes blandas.
- ✅ Primera intervención planificada: biopsia con trayecto resecable.
14) Seguimiento
- 🔹 Benignos resecados: seguimiento clínico; imagen si síntomas o resección incompleta.
- 🔹 Lesiones relacionadas: según evolución de síntomas tras tratamiento.
- 🔹 NF1 con plexiformes: vigilancia clínica estructurada, RM según protocolo.
- 🔹 ANNUBP: seguimiento individualizado, umbral bajo para repetir imagen.
- 🔹 MPNST: seguimiento oncológico estándar para sarcomas.
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Masa neural sintomática, en crecimiento o de comportamiento atípico.
- ✅ Paciente con NF1 y signos de alarma en un neurofibroma plexiforme (dolor nuevo, crecimiento rápido).
- ✅ Lesión con sospecha de malignidad que requiere derivación a un circuito oncológico y biopsia planificada.
- ✅ Neuroma de Morton refractario al tratamiento conservador (infiltraciones, calzado).
🔧 Técnica
- 🔧 RM con contraste como prueba principal para caracterizar la lesión y su relación con el nervio.
- 🔧 Ecografía si la lesión es superficial o para guiar procedimientos (infiltraciones, biopsia).
- 🔧 Biopsia core solo si va a cambiar la conducta y con trayecto planificado (resecable).
- 🔧 Neuromonitorización durante la cirugía cuando se prevé intervenir sobre un nervio periférico.
⚠️ Riesgos
- ⚠️ Biopsia mal planificada que contamina compartimentos y compromete la cirugía definitiva.
- ⚠️ Confundir un schwannoma con un neurofibroma y plantear una estrategia quirúrgica errónea.
- ⚠️ Retrasar el diagnóstico de ANNUBP o MPNST en pacientes con NF1 por no prestar atención a los cambios clínicos.
- ⚠️ Sobrediagnosticar como tumor verdadero una lesión compresiva o reactiva (neuroma de Morton, neuroma traumático).
✅ Resultados
- ✅ Mejor orientación diagnóstica inicial gracias a la integración de clínica, imagen e inmunohistoquímica.
- ✅ Mejor separación entre lesión benigna, relacionada, frontera y maligna, lo que permite un tratamiento más adecuado.
- ✅ Reducción de errores quirúrgicos y de derivación a centros inapropiados.
- ✅ Concentración del contenido del grupo en una sola página de referencia, que sirve como mapa de navegación.
15) Bibliografía
Clasificación y referencia general
- 📄 WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. Lyon: IARC; 2020.
Schwannomatosis / NF2
- 📄 Plotkin SR, Messiaen L, Legius E, et al. Updated diagnostic criteria for NF2 and schwannomatosis. Genet Med. 2022;24(9):1967–1977. doi:10.1016/j.gim.2022.05.007
NF1 y tratamiento
- 📄 Carton C, Evans DG, Blanco I, et al. ERN GENTURIS tumour surveillance guidelines for individuals with neurofibromatosis type 1. Eur J Hum Genet. 2023;31(5):525-534. doi:10.1038/s41431-023-01328-4
- 📄 Fisher MJ, et al. Management of neurofibromatosis type 1-associated plexiform neurofibromas. Neuro Oncol. 2022;24(11):1827-1844. doi:10.1093/neuonc/noac146
- 📄 FDA / EMA product information. Selumetinib and mirdametinib updates, 2025.
Transformación y enfoque integrado
- 📄 Lucas CHG, et al. Integrated diagnostic approach to peripheral nerve sheath tumors arising in NF1. 2024/2025.
