🧬 NF1 y neurofibroma plexiforme — Actualización 2026
El neurofibroma plexiforme (PN) es la lesión neural profunda más característica de la
neurofibromatosis tipo 1 (NF1). Se desarrolla a lo largo de múltiples fascículos y ramas
nerviosas, suele ser difuso, multinodular e infiltrante y puede provocar una morbilidad
importante por dolor, deformidad, compresión, déficit neurológico y
afectación funcional o estética.
Desde un punto de vista práctico, el PN no debe verse solo como “un tumor benigno”. En NF1 constituye
el punto de partida del continuo PN → ANNUBP → MPNST, de modo que la vigilancia clínica,
la RM y la detección precoz de signos de transformación son fundamentales.
Esta ficha está centrada en tres preguntas clave:
1) cuándo un PN puede seguirse de forma conservadora,
2) cuándo requiere tratamiento por morbilidad o progresión,
3) cuándo hay que sospechar transformación y activar circuito tumoral.
Hallazgo radiológico característico
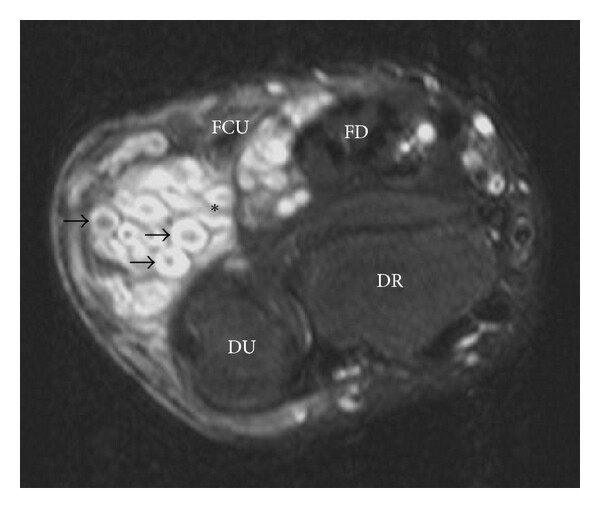
0) En 1 minuto
- Qué es: tumor benigno profundo y difuso, típico de NF1, que crece a lo largo de múltiples fascículos nerviosos.
- Por qué importa: puede causar dolor, deformidad, déficit funcional, compresión de órganos y morbilidad acumulativa.
- Clave de vigilancia: en NF1, el PN debe evaluarse clínica y radiológicamente de forma estructurada.
- RM: es la prueba central para extensión, carga tumoral, relación anatómica y signos de transformación.
- Tratamiento: si es resecable sin gran morbilidad, la cirugía es la única opción potencialmente curativa; si es sintomático e inoperable, la terapia sistémica con inhibidores de MEK es hoy una opción real.
- Riesgo mayor: progresión a ANNUBP o MPNST.
1) Conceptos
1.1 Qué define a un PN
- Lesión neural multifascicular y difusa.
- Afecta troncos nerviosos y sus ramas, a menudo con extensión amplia.
- No suele ser una masa simple y encapsulada, sino una lesión infiltrante y anatómicamente compleja.
1.2 Relación con NF1
El PN es una de las manifestaciones tumorales más importantes de la NF1 y una de las principales fuentes de morbilidad a largo plazo. Desde la perspectiva oncológica, es la lesión precursora clave del continuo biológico que puede progresar hacia ANNUBP y MPNST.
1.3 Objetivo clínico real
No se trata sólo de “medir tamaño”. Lo importante es valorar morbilidad actual, morbilidad inminente, velocidad de crecimiento y riesgo de transformación.
2) Clínica
2.1 Cómo puede presentarse
- Masa o abultamiento de crecimiento lento.
- Asimetría corporal o deformidad progresiva.
- Dolor local o neuropático.
- Déficit neurológico focal.
- Compresión de estructuras: vía aérea, médula, plexos, vejiga, intestino, etc.
- Disfunción funcional o importante carga estética/psicosocial.
2.2 Qué hay que preguntar siempre
- ¿Ha aumentado el dolor?
- ¿Ha cambiado el ritmo de crecimiento?
- ¿Se ha vuelto más duro o diferente al tacto?
- ¿Hay nueva debilidad, parestesias o pérdida funcional?
- ¿Hay problemas de respiración, deglución, micción o tránsito?
3) Imagen
3.1 RM: prueba principal
- Delimita la extensión real del PN.
- Valora la relación con nervios, plexos, vasos, médula y órganos.
- Permite detectar nódulos dominantes, heterogeneidad y signos de alarma.
3.2 WB-MRI
- Útil para valorar carga tumoral interna.
- Especialmente importante al pasar de la infancia/adolescencia a la edad adulta.
- Ayuda a estratificar riesgo y a detectar lesiones profundas no evidentes clínicamente.
3.3 PET / imagen dirigida
Si aparecen síntomas de transformación o la RM muestra zonas sospechosas, la imagen dirigida y el PET pueden ayudar a priorizar la zona de biopsia, pero no sustituyen al diagnóstico histológico.
4) Vigilancia
4.1 Seguimiento clínico
- Inspección, palpación y exploración neurológica.
- Documentación fotográfica o de vídeo si la localización lo permite.
- Evaluación del impacto funcional, estético y psicosocial.
4.2 Frecuencia
La frecuencia no debe ser fija para todos. Debe ajustarse según síntomas, velocidad de crecimiento, carga tumoral, localización y riesgo de transformación. En lesiones sintomáticas o con riesgo de morbilidad, la vigilancia debe ser más estrecha.
4.3 Regla práctica
Un PN estable y sin morbilidad puede observarse; un PN sintomático, progresivo o anatómicamente peligroso requiere revisión más corta y decisión multidisciplinar.
5) Red flags y transformación
5.1 Signos de alarma mayores
- Dolor nuevo o claramente distinto.
- Crecimiento rápido o cambio del patrón de crecimiento.
- Cambio de textura o mayor dureza.
- Déficit neurológico progresivo.
- RM más heterogénea o con nódulos dominantes.
5.2 Qué pensar
- ANNUBP
- MPNST
- Menos frecuente: hemorragia, edema o cambio reactivo, según contexto
5.3 Conducta
Si hay red flags, no toca seguir observando “como antes”: toca RM dirigida, valoración experta y, si procede, biopsia planificada.
6) Tratamiento
6.1 Observación
- Razonable si la lesión es estable y no causa morbilidad actual ni inminente.
- Requiere seguimiento clínico y de imagen adaptado al riesgo.
6.2 Cirugía
- Es la única opción potencialmente curativa.
- Se plantea cuando el PN es resecable sin morbilidad inaceptable, o cuando hay compresión, dolor, progresión o sospecha diagnóstica que lo justifique.
- La resección completa muchas veces no es posible por su extensión y relación con estructuras críticas.
6.3 Tratamiento sistémico
- Los inhibidores de MEK son hoy una opción real en PN sintomático e inoperable.
- El objetivo no es sólo reducir volumen, sino mejorar dolor, función y calidad de vida.
- La elección concreta depende de edad, ámbito regulatorio, comorbilidades y experiencia del centro.
6.4 Qué no hacer
- No operar una lesión extensa sin valorar el coste funcional real.
- No retrasar tratamiento cuando existe morbilidad progresiva o inminente.
- No iniciar terapia sistémica sin haber descartado antes transformación maligna si hay signos de alarma.
7) Pronóstico y carga funcional
7.1 Comportamiento biológico
El PN es una lesión benigna, pero puede ser clínicamente muy agresiva desde el punto de vista funcional, anatómico y psicosocial. El problema no es sólo “si crece”, sino dónde crece, cómo comprime y qué riesgo de transformación tiene.
7.2 Objetivo real del seguimiento
El objetivo es prevenir morbilidad irreversible y detectar a tiempo ANNUBP o MPNST.
8) Algoritmo práctico

Resumen práctico
Indicaciones
- Paciente con NF1 y PN profundo o sintomático.
- Lesión con morbilidad actual o riesgo anatómico inminente.
- Sospecha de transformación por dolor, crecimiento o cambio de textura.
Técnica
- RM como prueba principal; WB-MRI según estrategia de carga tumoral y transición a adultez.
- PET y biopsia sólo cuando cambian la conducta y existe sospecha real de transformación.
- Decisión en equipo con experiencia en NF1, radiología, AP y cirugía oncológica.
Riesgos y complicaciones
- Infravalorar una lesión profunda porque sigue siendo 'benigna'.
- Retrasar la reevaluación ante red flags.
- Operar o tratar sin valorar coste funcional o sin descartar transformación.
Qué esperar del resultado
- Muchos PN pueden seguirse de forma conservadora si están estables.
- Los PN sintomáticos e inoperables hoy tienen opciones sistémicas reales.
- La detección precoz de ANNUBP/MPNST cambia el pronóstico.
9) Bibliografía
Consensos y vigilancia
- Carton C, Evans DG, Blanco I, et al. ERN GENTURIS tumour surveillance guidelines for individuals with neurofibromatosis type 1. Eur J Hum Genet. 2023.
- Fisher MJ, et al. Management of neurofibromatosis type 1-associated plexiform neurofibromas. Neuro Oncol. 2022.
Terapia sistémica
- FDA. Selumetinib (KOSELUGO) prescribing information, updated 2025.
- FDA. Approval notification for mirdametinib (Gomekli) in NF1-associated symptomatic PN, 2025.
- EMA. Ezmekly (mirdametinib) overview and product information, 2025.
Transformación
- Lucas CHG, et al. Integrated diagnostic approach to peripheral nerve sheath tumors arising in NF1. 2024/2025.
🧭 Seguir navegando por este bloque
Has terminado esta ficha. Desde aquí puedes volver a la página troncal o pasar a otras entidades relacionadas.
