Última revisión: · OMS 5ª ed.
Tumores fibroblásticos, fibromatosos y los denominados fibrohistiocíticos
Esta página es un hub troncal: resume el encaje OMS y te da un mapa de navegación
para tumores fibroblásticos/fibromatosos y el grupo reducido «so-called fibrohistiocytic».
Idea clave: muchos diagnósticos históricos “fibrohistiocíticos” se consideran hoy términos obsoletos
o descriptivos. En la práctica moderna:
MFH/HFM → UPS como diagnóstico de exclusión (o reclasificar a entidad específica).
En 1 minuto
- Qué es esto: un hub que ordena entidades y enlaza a tus páginas específicas.
- Qué NO es: no sustituye tus capítulos largos; los estructura.
- MFH/HFM: término obsoleto. Hoy: UPS (si no hay diferenciación demostrable) o reclasificar.
- Claves rápidas: β-catenina nuclear (desmoide), STAT6 nuclear (SFT), USP6 (fascitis nodular), COL1A1–PDGFB (DFSP), MUC4 (LGFMS/SEF).
1) Encaje OMS 2020: mapa de grupo (web)
En OMS 2020, el bloque fibroblástico/miofibroblástico es amplio. El grupo «so-called fibrohistiocytic» queda más acotado. Además, UPS se maneja como diagnóstico de exclusión.
Este hub mezcla hueso y partes blandas cuando tiene sentido (histogénesis y diferencial), como haces en tu índice general.
| Bloque (hub) | Ejemplos (enlaces) | Comportamiento | Claves prácticas |
|---|---|---|---|
| Fibroblástico / miofibroblástico | Fascitis (USP6), IMT (ALK), LGFMS (MUC4), MFS, fibrosarcoma | Benigno → maligno | Molecular frecuente y útil |
| Fibromatosos | Desmoide (β-catenina), fibromatosis superficiales | Intermedio (localmente agresivo) | Conducta moderna: observación activa en muchos |
| So-called fibrohistiocytic | Dermatofibroma / BFH, (contexto) y diferenciales | Generalmente benigno | Categoría “pequeña” en OMS 2020 |
| Sarcomas indiferenciados | UPS (partes blandas / hueso) | Maligno (alto grado) | Diagnóstico de exclusión (descartar DDLPS, leiomio, MPNST…) |
2) Benignos / tumour-like (útiles para diferencial)
Fascitis nodular (USP6)
Dermatofibroma / BFH (contexto “so-called fibrohistiocytic”)
Displasia fibrosa (lesión fibro-ósea, no STS)
Desmoide periostal (tumour-like superficie ósea)
3) Intermedios (localmente agresivos / raramente metastatizantes)
Conducta moderna: en muchos casos, observación activa como primera estrategia; tratamiento escalonado según comité. Si tienes la página larga (con nirogacestat, sorafenib, etc.), este hub solo enlaza y estructura.
Tumor fibroso solitario (SFT) (OMS: fibroblástico)
4) Malignos (fibroblásticos) + UPS (diagnóstico de exclusión)
Fibrosarcoma (adulto) (diagnóstico hoy poco frecuente)
- Descartar DDLPS (MDM2/CDK4).
- Descartar leiomiosarcoma (SMA/desmina/h-caldesmon).
- Descartar MPNST (S100/SOX10 ± pérdida H3K27me3 según contexto).
- Descartar sarcoma sinovial (SS18-SSX), etc., según morfología.
5) IHQ y biología molecular: panel práctico (2026)
Este bloque no pretende “cubrirlo todo”, sino darte un panel práctico de primera vuelta para orientar el subtipado y decidir qué prueba molecular pedir (si procede).
- Desmoide: β-catenina nuclear (frecuente) · CTNNB1/APC según contexto.
- SFT: STAT6 nuclear (altamente orientador) · NAB2–STAT6.
- DFSP: CD34 frecuente · COL1A1–PDGFB.
- LGFMS / SEF: MUC4 (muy útil) · fusiones típicas (según entidad).
- Fascitis nodular: USP6 (si la morfología/curso lo sugiere).
- UPS: panel de exclusión + MDM2/CDK4 si sospecha DDLPS, y pruebas dirigidas por morfología.
6) Algoritmo práctico (hub)
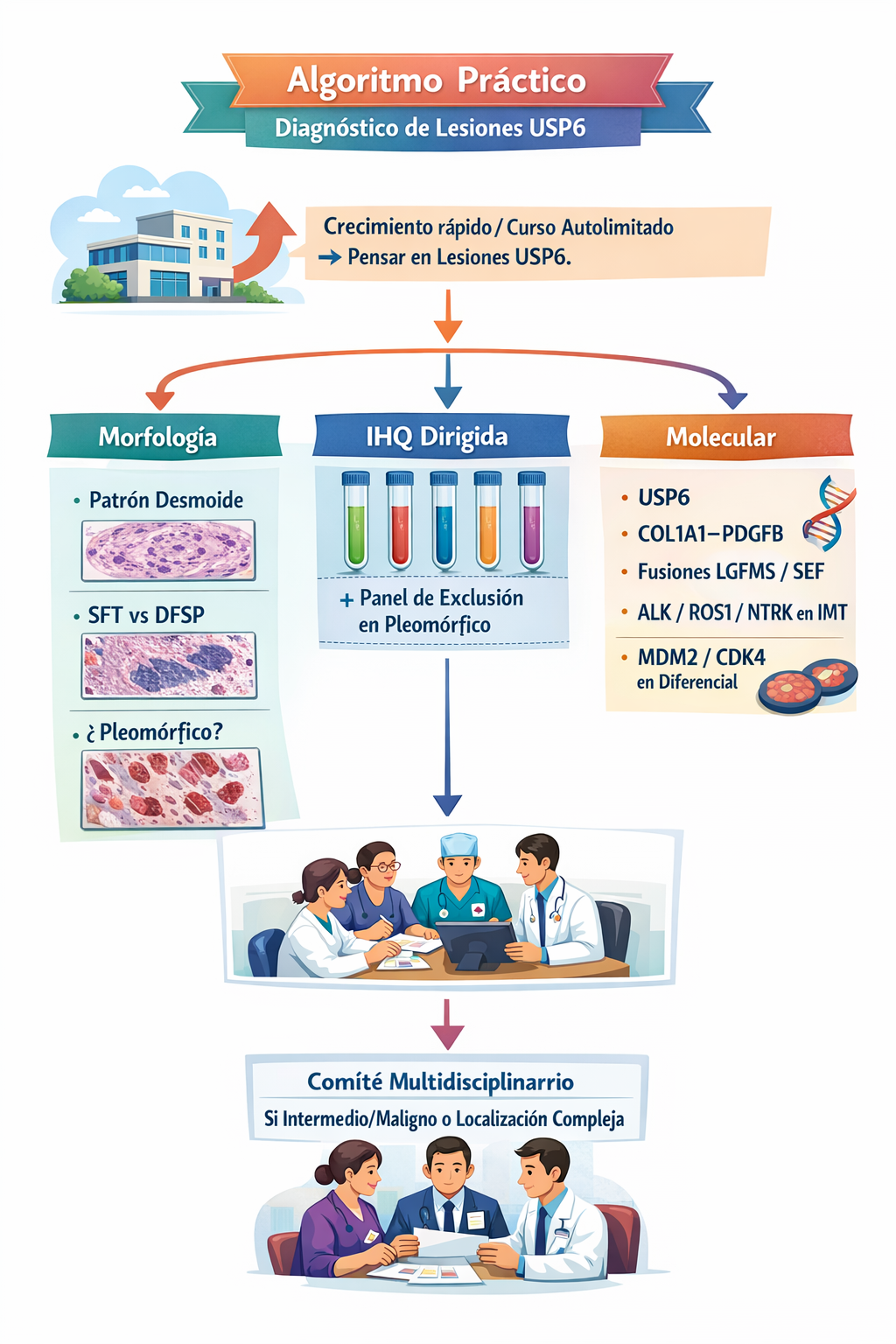
7) Tabla rápida (diferencial IHQ / molecular)
| Entidad | IHQ orientadora | Molecular típico | Comportamiento |
|---|---|---|---|
| Fascitis nodular | SMA/calponina variable; contexto clínico clave | USP6 | Benigno (autolimitado/recidiva rara) |
| Desmoide | β-catenina nuclear (frecuente) | CTNNB1 / APC | Intermedio (localmente agresivo) |
| SFT | STAT6 nuclear, CD34 frecuente | NAB2–STAT6 | Variable |
| DFSP | CD34 frecuente | COL1A1–PDGFB | Intermedio |
| LGFMS / SEF | MUC4+ | Fusiones típicas (según entidad) | Maligno (metástasis tardía posible) |
| UPS | Panel de exclusión (variable) | No específico; descartar MDM2/CDK4 etc. | Maligno (alto grado) |
📌 Resumen para la práctica clínica
Indicaciones
- ✓ Orientación y navegación interna para tumores fibroblásticos/fibromatosos y diferenciales «fibrohistiocíticos».
- ✓ Revisión de diagnósticos antiguos con terminología obsoleta (MFH/HFM) hacia entidades OMS 2020 / UPS.
- ✓ Planificación de estudio complementario (IHQ ± molecular) según localización, comportamiento y sospecha.
Técnica
- 🔧 Correlación clínico-radiológico-patológica (centro experto si es posible).
- 🔧 Biopsia planificada (trayecto resecable) cuando cambie la conducta; conservar material para IHQ/molecular.
- 🔧 Usar UPS solo tras exclusión razonable de entidades específicas (incluye MDM2/CDK4 si procede).
Riesgos
- ⚠️ Arrastrar nomenclatura histórica (MFH) como diagnóstico final.
- ⚠️ No hacer diferencial con entidades tratables/accionables (DFSP, IMT con dianas, DDLPS…).
- ⚠️ Sobretratamiento de lesiones benignas reactivas (USP6) por falta de correlación clínica.
Resultados
- ✅ Hub troncal coherente con OMS 2020 para navegación rápida y mantenimiento del sitio.
- ✅ Mejor consistencia terminológica entre páginas y en el índice general.
- ✅ Facilitar actualización futura cuando la 6ª edición OMS esté publicada.
8) Bibliografía (base)
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Consenso global (observación activa). Eur J Cancer. 2020.
Actualizaciones por subgrupos (IMT, DFSP, LGFMS/SEF, UPS).
