Última revisión:
Displasia Fibrosa
La displasia fibrosa es una lesión fibro-ósea benigna en la que el hueso normal es reemplazado por estroma fibroso y trabéculas óseas inmaduras. Puede ser monostótica (un solo hueso) o poliostótica (múltiples huesos) y, en una minoría, asociarse a síndromes como McCune-Albright o Mazabraud. Su importancia práctica radica en: reconocerla en la radiografía, prevenir fracturas y deformidades, y evitar tratamientos inútiles como curetajes repetidos o radioterapia.
1) Definición y puntos clave
Qué es (en una frase): reemplazo del hueso normal por tejido fibro-óseo displásico, con expansión y adelgazamiento cortical.
- • Benigna, pero puede ser mecánicamente agresiva (deformidad y fractura).
- • Más típica en infancia y adolescencia; suele estabilizarse al finalizar el crecimiento.
- • No es hereditaria en la práctica clínica habitual.
Histológicamente es característica la mezcla de estroma fibroso con trabéculas óseas inmaduras irregulares (“letras chinas”), sin borde osteoblástico prominente. El diagnóstico se basa en la correlación clínico-radiológica; la biopsia se reserva para casos atípicos.
2) Clasificación: monostótica, poliostótica y síndromes
La displasia fibrosa se clasifica según su extensión y asociación a síndromes. La forma monostótica es la más frecuente y suele tener mejor pronóstico. La poliostótica puede ser más sintomática y requerir seguimiento especializado.
| Forma | Características | Claves prácticas |
|---|---|---|
| Monostótica | Un solo hueso afectado. Frecuente hallazgo incidental en radiografías. | Buen pronóstico; vigilar si hay dolor, riesgo mecánico o deformidad. |
| Poliostótica | Múltiples huesos afectados; puede ser unilateral o extensa. | Más síntomas y mayor riesgo de fracturas y deformidades. Suele progresar hasta la madurez ósea. |
| McCune-Albright | Poliostótica + endocrinopatías (pubertad precoz, hiperparatiroidismo, etc.) + manchas “café con leche”. | Requiere manejo conjunto (Ortopedia + Endocrinología). |
| Mazabraud | Poliostótica + tumores fibrosos/fibromixoides de partes blandas. | Rara. Es importante reconocer la asociación y vigilar la evolución de las lesiones de partes blandas. |
3) Presentación clínica y complicaciones
Edad y localizaciones típicas
La displasia fibrosa es más frecuente en niños y adolescentes, aunque una parte se diagnostica en adultos. Existe un ligero predominio femenino en algunas series. Los huesos más afectados son el fémur proximal (cuello y región intertrocantérea), la tibia, el húmero, las costillas y los huesos craneofaciales (maxilares, mandíbula, esfenoides).
Complicaciones relevantes
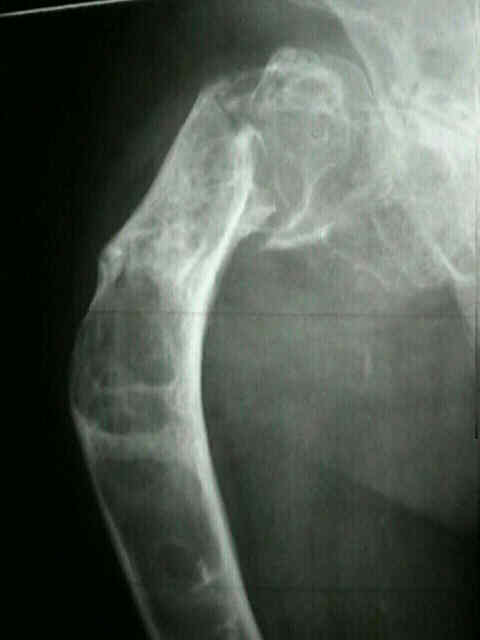
- Fractura patológica – especialmente en el fémur proximal, donde la lesión debilita la cortical.
- Deformidad progresiva – coxa vara en el fémur (“cayado de pastor”), deformidad en antecurvatum en la tibia.
- Dolor óseo – relacionado con microtraumatismos o estrés.
- Compresión de estructuras nobles – en lesiones craneofaciales (nervio óptico, conducto auditivo).
- Discrepancias de longitud – en extremidades inferiores por afectación poliostótica.
Red flags que obligan a reevaluar:
- Dolor que cambia de patrón – nuevo dolor intenso, nocturno, progresivo sin causa mecánica clara.
- Masa de partes blandas o crecimiento rápido de la lesión.
- Destrucción cortical agresiva o reacción perióstica atípica.
- Antecedente de radioterapia (si la hubiera habido en el pasado) y cambios sospechosos.
4) Estudios de imagen: RX, TC y RM
El diagnóstico de la displasia fibrosa es fundamentalmente radiológico. La combinación de la localización típica y el patrón de imagen característico suele ser suficiente para establecer el diagnóstico.
📷 Radiografía (RX)
La radiografía simple es la prueba inicial y la más importante. Muestra una lesión intramedular expansiva con adelgazamiento cortical y un patrón característico de “vidrio esmerilado” (ground-glass) o nebuloso, producido por la mezcla de hueso inmaduro y tejido fibroso. En el fémur proximal puede observarse una tendencia a la deformidad en varus (“cayado de pastor”).
🖥️ Tomografía computarizada (TC)
La TC es útil para valorar la arquitectura ósea en detalle, especialmente en lesiones craneofaciales y en la planificación quirúrgica. Permite delimitar con precisión la matriz ósea y la integridad cortical.
🧲 Resonancia magnética (RM)
La RM se reserva para casos con dudas diagnósticas o para evaluar la extensión medular y descartar componente de partes blandas atípico. La señal es variable según el contenido fibroso, quístico o hemorrágico; suele ser hipointensa en T1 e hiperintensa heterogénea en T2.
⚛️ Gammagrafía ósea
Puede ayudar a mapear la distribución de la enfermedad en formas poliostóticas, pero hoy en día no es imprescindible si se dispone de TC o RM. No es específica y puede mostrar captación en otras lesiones.
5) Diagnóstico diferencial
El diagnóstico diferencial incluye varias entidades que pueden presentar hallazgos radiológicos similares. La localización, la edad y el patrón de imagen son clave para diferenciarlas:
| Entidad | Cuándo se parece | Claves para separarlo |
|---|---|---|
| Encondroma / Encondromatosis | Calcificaciones condroides en “anillos y arcos”; lesiones múltiples. | Matriz condroide típica, distribución distinta (epífisis/metáfisis). En encondromatosis, afectación más asimétrica. |
| Quiste óseo simple | Lesión radiolúcida, expansión cortical, frecuente en húmero proximal. | Sin patrón de “vidrio esmerilado”; contenido líquido en RM. |
| Quiste óseo aneurismático | Expansión cortical, lesión lítica excéntrica. | RM con niveles líquido-líquido y septos internos. |
| Displasia osteofibrosa / Adamantinoma (tibia) | Lesión cortical tibial anterior. | La displasia osteofibrosa afecta la cortical; el adamantinoma tiene componente epitelial y requiere manejo especializado. |
| Osteosarcoma (incl. bajo grado) | Cambios agresivos o dolor que empeora. | Masa de partes blandas, destrucción cortical franca, matriz osteoide. Ante duda → circuito tumoral. |
Idea práctica: si el patrón es típico y la lesión estable, se puede manejar de forma conservadora. Si aparecen rasgos atípicos (dolor progresivo, crecimiento, masa blanda), se debe revaluar y derivar.
6) Manejo y tratamiento (qué sí / qué no)
Objetivos terapéuticos
- Prevenir fracturas patológicas y deformidades progresivas.
- Tratar el dolor y mantener la función articular.
- En formas poliostóticas con síndromes, manejo multidisciplinar.
Qué suele funcionar (en la práctica)
- Observación – en lesiones estables y de bajo riesgo mecánico (sin dolor, sin deformidad).
- Cirugía de estabilización – cuando hay riesgo alto (fémur proximal con adelgazamiento marcado, fractura patológica, deformidad progresiva).
- Osteotomías correctoras + fijación – en deformidades angulares significativas (coxa vara, genu varo).
Qué NO hacer (regla general):
- Curetaje + injerto esponjoso como “solución” – alta tasa de recurrencia y fracaso estructural; no es el tratamiento de elección.
- Radioterapia – no es terapia estándar y se evita por el riesgo de transformación maligna (muy rara, pero documentada).
- Bifosfonatos como tratamiento único – pueden aliviar el dolor en algunos casos, pero no previenen la deformidad ni las fracturas en lesiones mecánicamente inestables.
Tratamiento médico
En algunos pacientes con dolor se utilizan estrategias médicas (analgesia, antiinflamatorios). En casos de dolor refractario o en formas poliostóticas con síndromes endocrinos, pueden considerarse bifosfonatos bajo supervisión especializada, aunque su eficacia es variable y el pilar sigue siendo la estrategia mecánica (prevención de fracturas y deformidades) y el seguimiento.
7) Algoritmo práctico de actuación
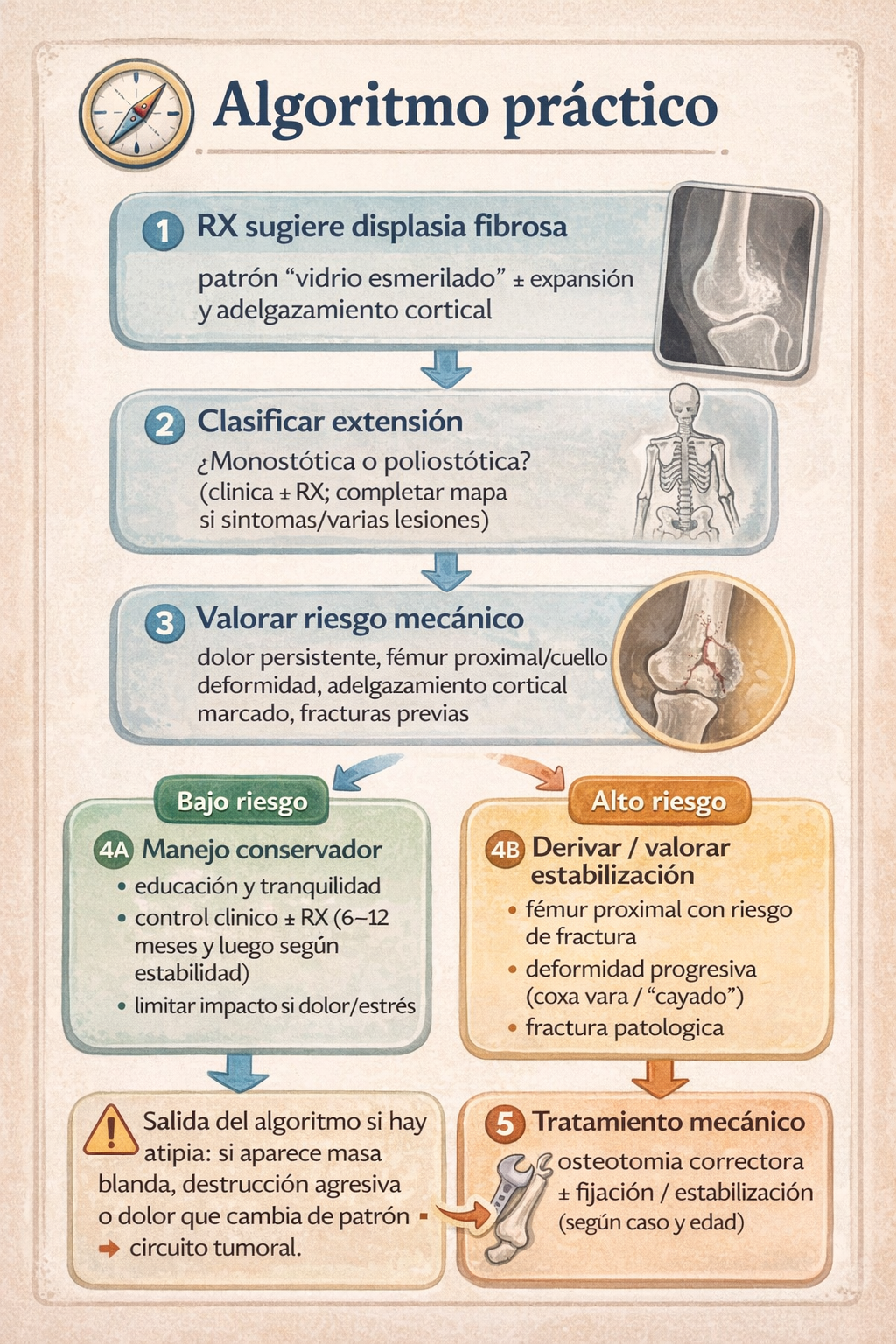
Salida del algoritmo si hay atipia: si aparece masa de partes blandas, destrucción agresiva o dolor que cambia de patrón → circuito tumoral y biopsia planificada.
8) Pronóstico y seguimiento
Pronóstico
- Monostótica: generalmente buen pronóstico; suele estabilizarse con la madurez esquelética y rara vez causa problemas significativos.
- Poliostótica: más activa y sintomática; mayor riesgo de fracturas, deformidades y dolor. Puede progresar hasta el cierre fisario, pero luego tiende a estabilizarse.
- La transformación maligna (osteosarcoma, fibrosarcoma) es muy rara (menos del 1%) y se sospecha ante cambios clínico-radiológicos (dolor progresivo, crecimiento rápido, masa blanda).
Seguimiento (práctico)
- Lesión estable y asintomática: controles clínicos espaciados; radiografía cada 1-2 años si el riesgo es bajo.
- Fémur proximal o deformidad: seguimiento más estrecho (cada 6-12 meses) y valoración de la necesidad de estabilización quirúrgica.
- Síndromes endocrinos: seguimiento conjunto con Endocrinología para manejo de las manifestaciones hormonales.
- Ante cualquier cambio: reevaluar con RM y, si persiste la sospecha, considerar biopsia planificada.
Actualizado 2026.
Resumen para la práctica clínica
Indicaciones
- ✓ Lesión fibro-ósea típica en RX (ground-glass) con expansión/adelgazamiento cortical.
- ✓ Dolor óseo o deformidad, especialmente en fémur proximal.
- ✓ Poliostótica o sospecha de síndrome (McCune-Albright / Mazabraud).
- ✓ Fractura patológica o riesgo mecánico alto.
Técnica
- 🔧 RX como primer paso; TC útil en cráneo y para detalle cortical; RM si dudas o para extensión/partes blandas.
- 🔧 Clasificar monostótica vs poliostótica; valorar riesgo mecánico (fémur proximal, deformidad, cortical fina).
- 🔧 Evitar curetajes repetidos como solución definitiva; priorizar estrategia mecánica cuando procede.
- 🔧 Si aparecen signos atípicos (masa blanda, destrucción agresiva, dolor nuevo/progresivo): derivación a unidad de tumores.
Riesgos
- ⚠️ Fractura patológica (especialmente fémur proximal).
- ⚠️ Deformidad progresiva (coxa vara / “cayado”).
- ⚠️ Compresión de estructuras en lesiones craneofaciales (óptico/oído).
- ⚠️ Muy raro: sospecha de transformación ante cambios clínico-radiológicos.
Resultados
- ✅ Monostótica: curso habitualmente benigno y estable.
- ✅ Poliostótica: más síntomas; puede progresar hasta madurez esquelética.
- ✅ El objetivo es prevenir fractura/deformidad y mantener función.
- ✅ La clave es seguimiento y decisión mecánica correcta (no “raspar e injertar” por rutina).
Bibliografía y lecturas recomendadas
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Fibrous dysplasia. Pathophysiology, evaluation, and treatment. J Bone Joint Surg Am. 2005;87(8):1848-1864.
Fibrous dysplasia/McCune-Albright syndrome. Endotext. 2020.
Fibrous dysplasia of bone and McCune-Albright syndrome. Best Pract Res Clin Rheumatol. 2008;22(1):55-69.
Bone and Joint Imaging. 3rd ed. Elsevier; 2005.
Displasia fibrosa: guía práctica
Clasificación · Imagen · Riesgo mecánico · Seguimiento
