Fibroma No Osificante / Defecto Fibroso Cortical — Actualización 2026
Lesión fibrosa no neoplásica muy frecuente en niños y adolescentes. En la gran mayoría es un hallazgo incidental con evolución a curación espontánea con la maduración esquelética. El objetivo clínico es reconocer el patrón típico y evitar pruebas o tratamientos innecesarios, reservando intervención para riesgo de fractura o síntomas persistentes.
En 1 minuto
4–20 años (pico 10–15).
Asintomático en la mayoría; dolor persistente = revisar fractura de estrés/otra causa.
Metáfisis de huesos largos, sobre todo fémur distal y tibia (cerca de rodilla).
Lesión lítica excéntrica con margen esclerótico bien definido.
Curación espontánea con esclerosis progresiva al madurar el esqueleto.
Observación salvo alto riesgo de fractura o síntomas relevantes.
Definición y conceptos
Nomenclatura útil
- Defecto fibroso cortical: lesiones pequeñas, predominantemente corticales (clínicamente irrelevantes).
- Fibroma no osificante: lesiones mayores, excéntricas, con extensión medular variable.
- Sinónimos históricos: defecto fibroso metafisario, fibroxantoma.
Qué NO es
- No es sarcoma.
- No metastatiza.
- No requiere biopsia si el patrón radiológico es típico.
Epidemiología y clínica
| Parámetro | Datos orientativos | Comentario práctico |
|---|---|---|
| Edad | 4–20 años (pico 10–15) | Raro tras la madurez esquelética (suele quedar como esclerosis residual) |
| Sexo | Predominio masculino (aprox. 2:1) | Variable por series |
| Localización | Fémur distal, tibia proximal; también peroné | Metáfisis, excéntrico, cortical |
| Síntomas | Habitualmente asintomático | El dolor suele asociarse a fractura de estrés o lesión grande |
| Fractura patológica | Poco frecuente | Riesgo si ocupa gran proporción del diámetro óseo |
| Multifocalidad | Posible | Si múltiples + clínica cutánea/vascular → considerar síndromes (p. ej., Jaffe-Campanacci) |
Estadios radiológicos de evolución
A) Inicial
- Cerca del cartílago de crecimiento
- Redonda/oval
- Esclerosis fina periférica
- Edad más baja
B) Activo
- Metáfisis
- Policíclica (“racimo de uvas”)
- Margen esclerótico nítido
C) Curación
- Mineralización/esclerosis progresiva
- “Se aleja” del cartílago de crecimiento con el crecimiento
D) Curado
- Esclerosis residual
- Normalización estructural
Estudios de imagen (protocolo práctico)
Radiografía simple
Suele ser suficiente. Hallazgos típicos: lesión lítica excéntrica, metafisaria, borde esclerótico bien definido, sin reacción perióstica (salvo fractura).
RM
No rutinaria. Indicar si: duda diagnóstica, localización atípica (pelvis/columna), sospecha de fractura de estrés no evidente, o planificación quirúrgica en lesiones grandes.
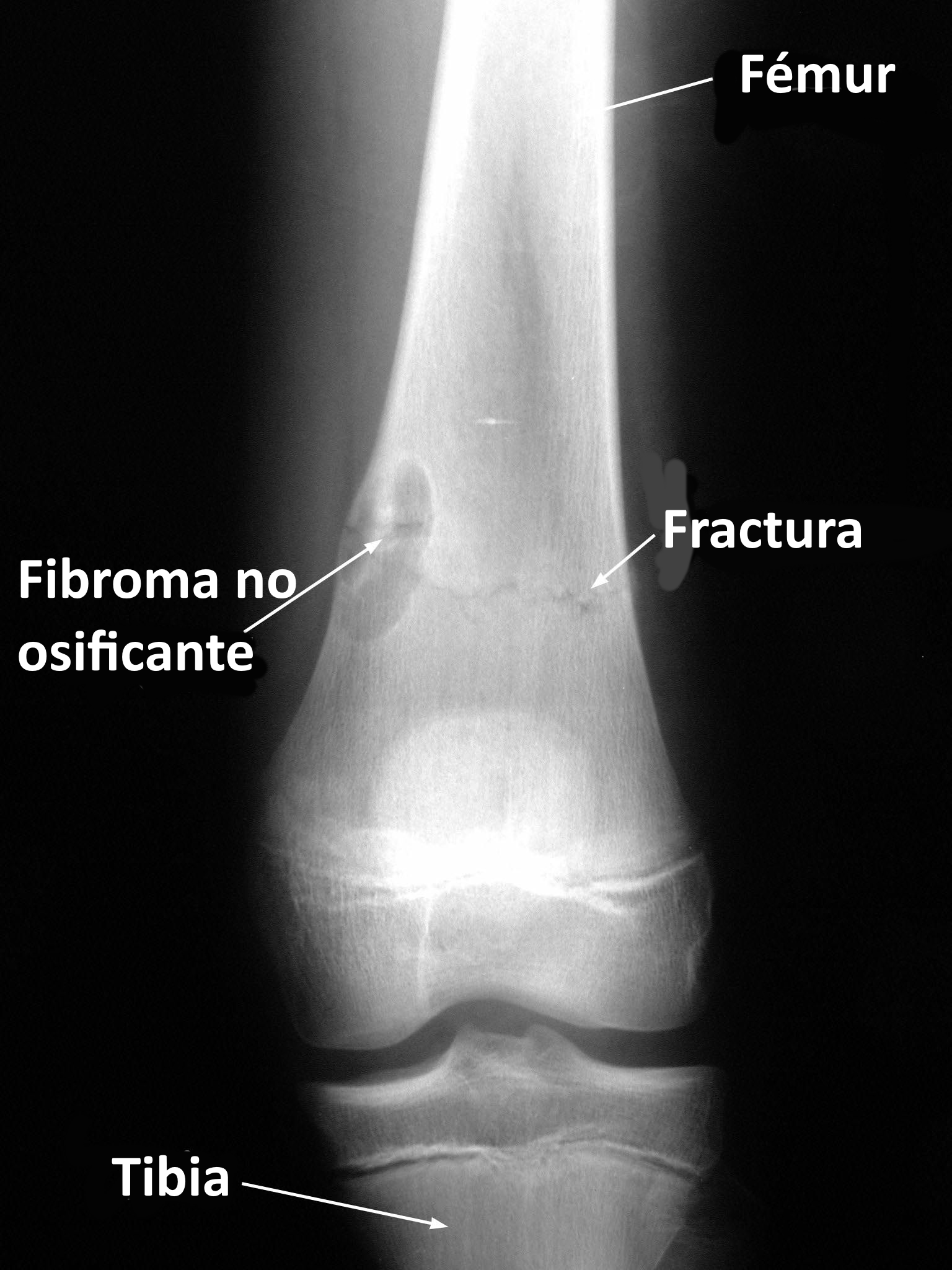
| Hallazgo | Defecto fibroso cortical | Fibroma no osificante |
|---|---|---|
| Tamaño | < 2 cm (orientativo) | 2–7 cm (puede ser mayor) |
| Localización | Cortical | Medular ± cortical |
| Forma | Oval/redonda | Policíclica |
| Expansión | No | Posible en lesiones grandes |
| Reacción perióstica | No | Solo si fractura asociada |
Algoritmo práctico
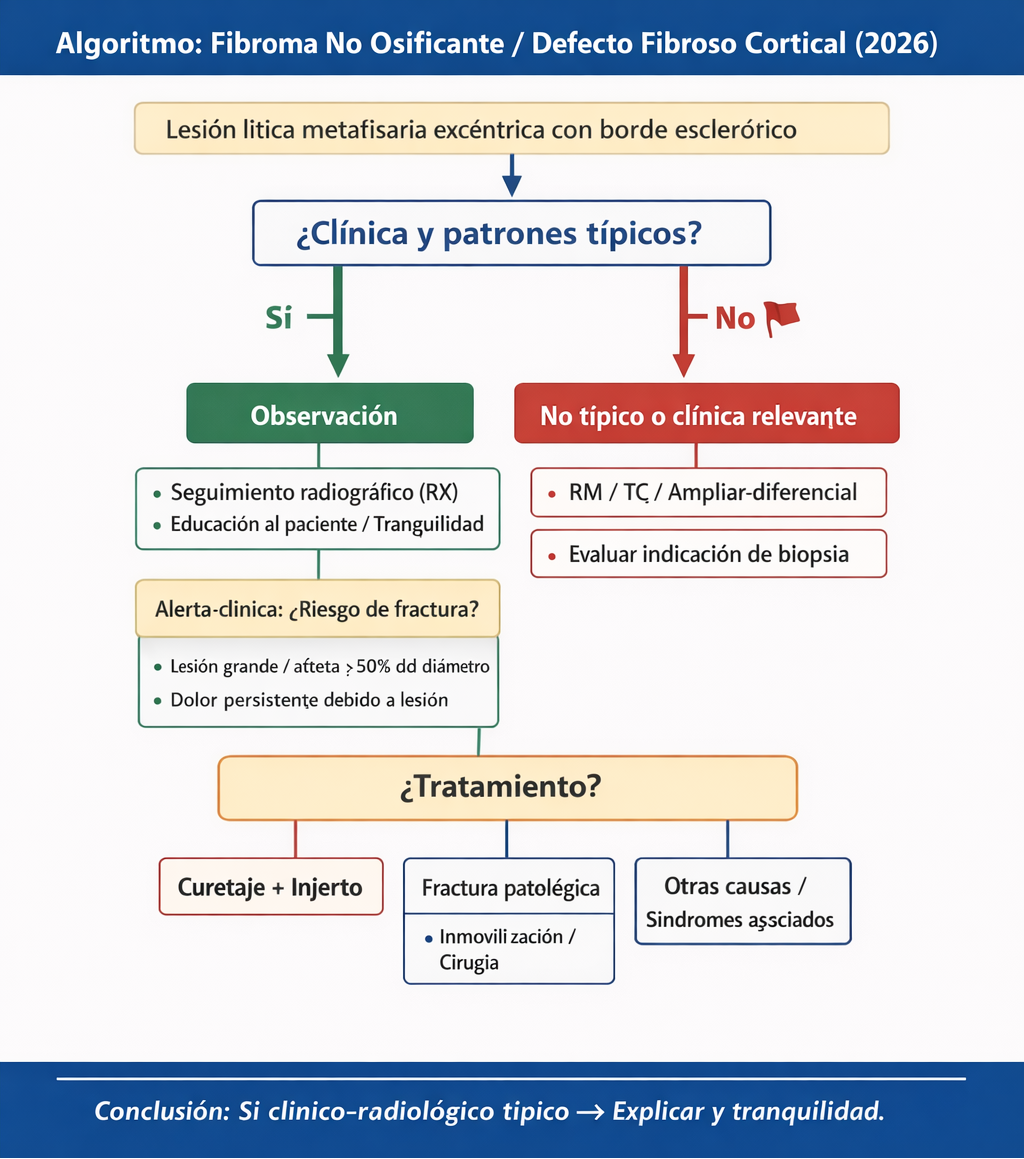
-
Radiografía (RX): patrón típico (lesión lítica excéntrica metafisaria + margen esclerótico).
- Si típico y asintomático → Observación.
- Si atípico o síntomas relevantes → Paso 2.
-
Estratificar riesgo de fractura: tamaño/ocupación del diámetro, cortical adelgazada, dolor con carga, deporte de impacto.
- Bajo riesgo → Seguimiento con RX.
- Alto riesgo / dolor atribuible → Paso 3.
-
Imagen avanzada (solo si aporta):
- RM si duda diagnóstica, sospecha de fractura de estrés, localización atípica o planificación.
- TC si necesitas detalle cortical/planificación en localizaciones complejas.
-
Decisión:
- Observación (la mayoría).
- Curetaje + injerto/sustituto si alto riesgo de fractura o síntomas persistentes atribuibles.
- Fractura → inmovilización si estable; cirugía si inestable/mala consolidación.
- Biopsia: solo si, tras imagen y correlación clínica, persiste duda razonable o hay signos no típicos.
Diagnóstico diferencial
- Displasia fibrosa: “vidrio esmerilado”, más central.
- Quiste óseo simple: más central, expansión simétrica.
- Granuloma eosinófilo: dolor + bordes menos definidos/reacción perióstica.
- Tumor de células gigantes: epifisario (esqueleto maduro), subarticular, sintomático.
Tratamiento y manejo (consenso práctico)
Observación (la mayoría)
- Asintomático y patrón radiográfico típico.
- Educación: lesión benigna con curación espontánea esperable.
- Evitar RM/biopsia si típico.
Cuándo tratar
- Riesgo de fractura (lesión grande / compromete gran parte del diámetro).
- Dolor persistente atribuible a la lesión.
- Fracturas de estrés recurrentes.
- Duda diagnóstica razonable pese a imagen.
- Curetaje + injerto/sustituto: para lesiones de alto riesgo o sintomáticas.
- Fractura patológica: inmovilización si estable; cirugía si inestable o mala consolidación. La fractura puede acelerar la curación.
Seguimiento y pronóstico
| Escenario | Control | Duración orientativa |
|---|---|---|
| Observación | RX anual (o según criterio clínico) | Hasta esclerosis/curación o madurez esquelética |
| Post-curetaje | RX 3, 6 y 12 meses | 1 año si consolidación adecuada |
| Fractura | RX seriada hasta consolidación | 3–6 meses (según caso) |
Novedades y enfoque 2026
- Más énfasis en no sobre-estudiar: RX suele bastar si típico.
- RM/TC solo para atipia, localización compleja o planificación.
- Criterios de intervención centrados en riesgo de fractura y síntomas atribuibles.
- En lesiones múltiples, vigilar contexto clínico para síndromes asociados.
Referencias clave (2020–2026)
Clasificación y visión general
- WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. Lyon: IARC; 2020.
- Greenspan A, Jundt G, Remagen W. Differential Diagnosis in Orthopaedic Oncology. 3rd ed. Lippincott Williams & Wilkins; (referencia clásica de correlación radiológica).
Historia natural y conducta
- Tsukamoto S, et al. Natural history and management of benign fibrous bone lesions in children and adolescents: update and practical approach. J Orthop Sci. 2021–2024 (revisiones y series recientes).
- Rammanohar J, et al. Non-ossifying fibroma: when to observe and when to treat. J Pediatr Orthop. 2020–2023 (criterios prácticos basados en riesgo).
Imagen pediátrica y criterios “no sobre-estudiar”
- European Society of Paediatric Radiology (ESPR). Recommendations for imaging of benign bone lesions in children (actualizaciones 2022–2024). Pediatr Radiol. 2022–2024.
- ACR Appropriateness Criteria. Suspected Bone Tumor / Primary Bone Tumors (actualizaciones vigentes 2023–2025): cuándo basta RX y cuándo escalar a RM/TC.
Ortopedia pediátrica: indicación quirúrgica y riesgo de fractura
- POSNA (Pediatric Orthopaedic Society of North America). Guidance/Reviews on benign bone tumors and tumor-like lesions (actualizaciones 2023–2025).
- AAOS / OrthoInfo y revisiones clínicas sobre manejo conservador vs curetaje en lesiones con riesgo de fractura (2020–2025).
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Lesión lítica excéntrica metafisaria con borde esclerótico en paciente pediátrico o adolescente.
- ✓ Confirmación de patrón típico en radiografía simple, sin necesidad de estudios adicionales.
- ✓ Evaluación de riesgo de fractura en lesiones grandes que comprometan gran parte del diámetro óseo.
- ✓ Dolor persistente atribuible a la lesión tras descartar otras causas.
🔧 Técnica
- 🔧 Radiografía simple en proyecciones AP y lateral para caracterización inicial.
- 🔧 RM solo en casos atípicos, localización compleja o para planificación quirúrgica.
- 🔧 TC para detalle cortical en localizaciones complejas (raro).
- 🔧 Observación activa con controles radiográficos periódicos.
- 🔧 Curetaje ± injerto en lesiones de alto riesgo o sintomáticas.
⚠️ Riesgos
- ⚠️ Sobretratamiento: realizar biopsia o cirugía innecesaria en lesiones típicas asintomáticas.
- ⚠️ Fractura patológica en lesiones grandes no controladas.
- ⚠️ Confusión diagnóstica con lesiones agresivas (displasia fibrosa, granuloma eosinófilo, etc.).
- ⚠️ Complicaciones quirúrgicas: infección, hematoma, morbilidad del sitio donante.
✅ Resultados
- ✅ Curación espontánea en la mayoría de los casos al alcanzar la madurez esquelética.
- ✅ Excelente pronóstico, sin riesgo de transformación maligna.
- ✅ Alivio del dolor y consolidación tras curetaje en lesiones seleccionadas.
- ✅ Seguimiento sencillo con radiografías seriadas.
