Última revisión:
Desmoide periostal (avulsión cortical irregular)
La avulsión cortical irregular, también denominada clásicamente
desmoide periostal, cortical desmoid o
defecto supracondíleo medial del fémur, es una
lesión ósea reactiva benigna de origen mecánico
que afecta de forma característica a la cortical posteromedial del fémur distal
en pacientes adolescentes.
Se interpreta como la consecuencia de fenómenos repetidos de tracción
en las inserciones tendinosas adyacentes, especialmente en el contexto
del crecimiento esquelético y de la actividad física. Este mecanismo
produce una irregularidad cortical asociada a proliferación fibrosa
reactiva localizada, sin comportamiento biológico agresivo.
No constituye un tumor verdadero, no es una neoplasia primaria del hueso
y no guarda relación con procesos fibromatosos profundos.
Su relevancia clínica radica en reconocer su patrón típico y
evitar su confusión con lesiones óseas agresivas o tumores yuxtacorticales,
lo que podría conducir a estudios invasivos o tratamientos innecesarios.
1) Definición y nomenclatura actual
El desmoide periostal es una proliferación fibrosa benigna originada en el periostio y la cortical ósea, interpretada como una lesión por tracción (microavulsiones repetidas) en las inserciones musculotendinosas del fémur distal. No tiene comportamiento neoplásico y no debe confundirse con el tumor desmoide (fibromatosis agresiva) de partes blandas, que es una entidad completamente distinta.
Sinónimos que puedes encontrar en informes radiológicos:
- • Desmoide periostal / cortical desmoid
- • Avulsión cortical irregular
- • Defecto supracondíleo medial del fémur
- • Defecto metafisario femoral distal
Importante: no confundir con el “tumor desmoide” o “fibromatosis desmoide” de partes blandas, que es una entidad distinta con comportamiento localmente agresivo.
2) Epidemiología y localización típica
Distribución por edad y sexo
El desmoide periostal se presenta típicamente en adolescentes entre 12 y 20 años, coincidiendo con el período de mayor actividad física y crecimiento esquelético. Existe una tendencia a ser más frecuente en varones, probablemente por una mayor participación en actividades deportivas. La lesión suele ser incidental y tiende a estabilizarse o involucionar espontáneamente con la madurez ósea.
Localización característica (la clave diagnóstica)
La localización es prácticamente patognomónica: cortical posteromedial del cóndilo medial del fémur distal, en la unión metafisodiafisaria. Esta área corresponde a la inserción de los músculos aductores (especialmente el aductor magno) y del gastrocnemio medial, cuyas tracciones repetidas se consideran el mecanismo etiológico.
Regla práctica: si la lesión no se encuentra en esta localización típica, se debe replantear el diagnóstico y considerar otras entidades.
3) Diagnóstico por imagen (RX, RM, TC)
El diagnóstico del desmoide periostal es esencialmente radiológico. La combinación de la localización típica y un patrón de imagen compatible suele ser suficiente para establecer el diagnóstico sin necesidad de pruebas complementarias invasivas. La resonancia magnética (RM) se reserva para casos dudosos o con características atípicas.
📷 Radiografía (RX)
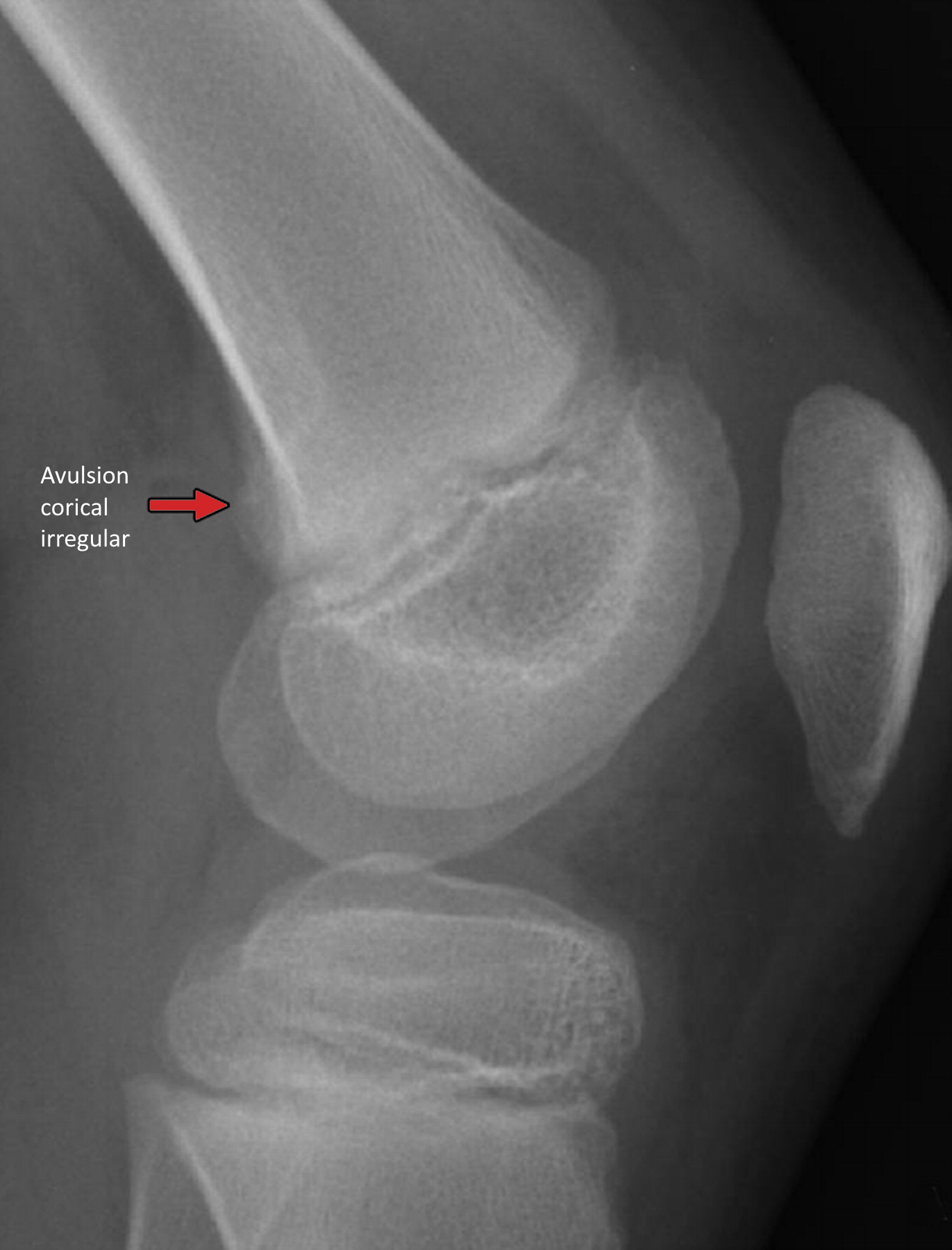
En la radiografía simple, el desmoide periostal se observa como una lesión radiolúcida cortical con una base esclerótica bien definida. El borde puede ser irregular o en “cepillo”, lo que en ocasiones puede simular agresividad. Es fundamental destacar que no hay destrucción ósea agresiva, ni reacción perióstica franca, ni masa de partes blandas asociada en los casos típicos.

Figura. Radiografía lateral de desmoide cortical en la cara posterior del fémur distal.
🧲 Resonancia magnética (RM)
La RM es la prueba de elección cuando existen dudas diagnósticas. Permite confirmar la naturaleza fibrosa de la lesión y descartar signos de agresividad. Los hallazgos característicos son:
| Secuencia | Hallazgo típico | Significado |
|---|---|---|
| T1 | Señal intermedia / hipointensa | Compatible con tejido fibroso. |
| T2 / STIR | Predominio hipointenso con posible ribete periférico de edema | La hipointensidad predominante en T2 es característica del colágeno denso y la fibrosis madura. |
| Post-contraste | Realce leve a moderado, variable | Sin patrón agresivo ni componente blando dominante. |
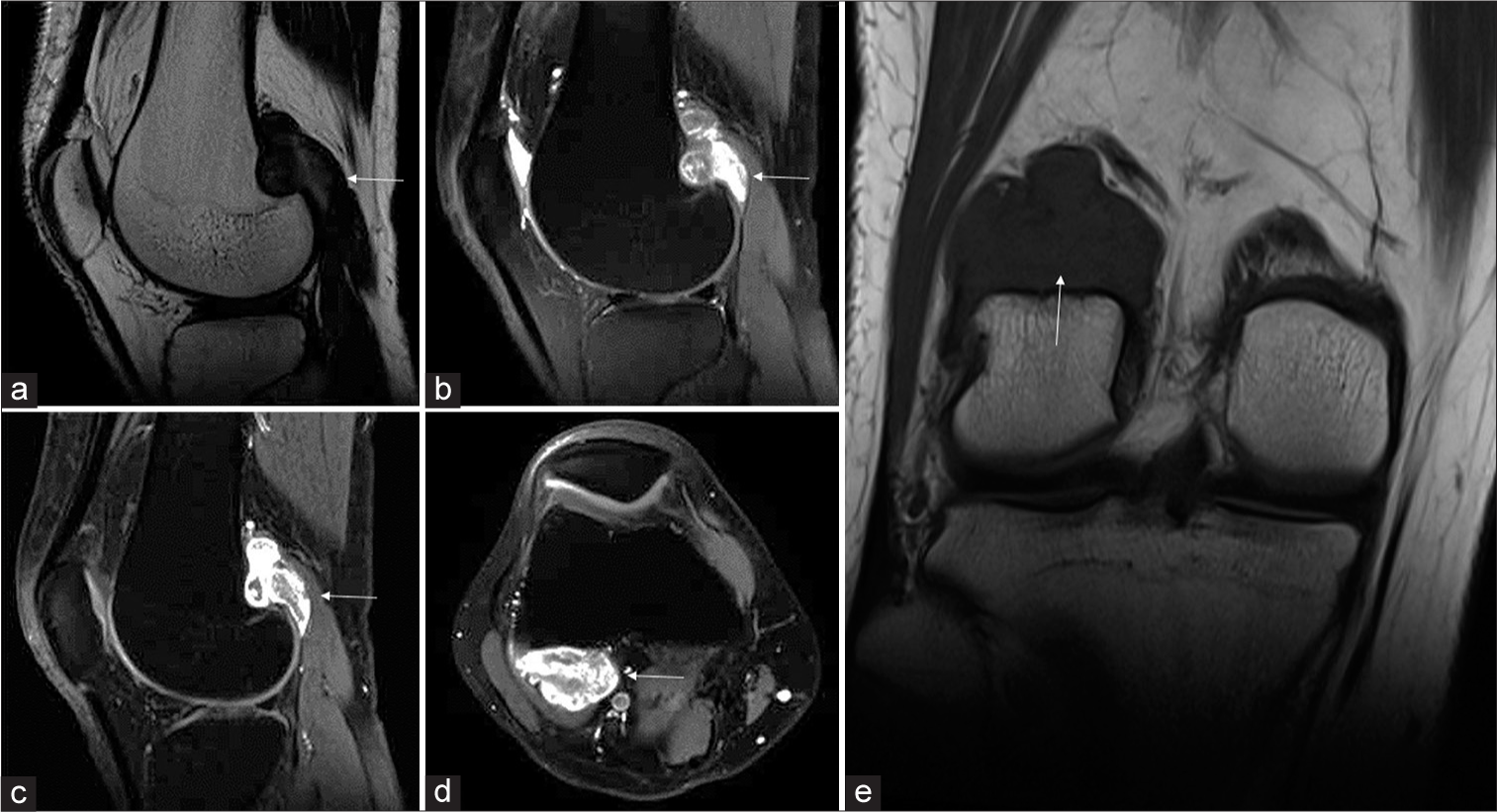
Figura. RM de tumor desmoide periostal de rodilla con scalloping liso del cóndilo femoral lateral. Imagen tomada de Handa S, Prajapati T, Phulware RH, Saran S. Indian Journal of Musculoskeletal Radiology, 2025. Licencia CC BY-NC-SA 4.0.
Corrección importante: lo característico en T2 es la hipointensidad predominante (señal baja) por el tejido fibroso. Si un informe describe “hiperintensidad en T2”, probablemente se refiere a edema perilesional o a otra entidad.
Clave para no equivocarse: si hay masa de partes blandas, destrucción ósea franca, patrón radiológico muy agresivo o localización atípica, se debe dejar de considerar “desmoide periostal” y derivar a estudio especializado.
4) Histología (solo si se biopsia incidentalmente)
La biopsia no está indicada en los casos típicos, ya que el diagnóstico radiológico es suficiente. Si por alguna razón se realiza una biopsia (por ejemplo, en un caso atípico o con sospecha de otra entidad), los hallazgos histológicos son los de una proliferación fibrosa reactiva:
- Proliferación de fibroblastos fusiformes sin atipia citológica significativa.
- Colágeno denso e hialinización variable.
- Presencia ocasional de fibrocartílago en las zonas de inserción tendinosa.
- Ausencia de criterios de malignidad (atipia marcada, necrosis, mitosis atípicas, matriz osteoide tumoral).
Si se obtiene una biopsia, es fundamental que sea planificada y realizada en un centro especializado, con un trayecto que no comprometa futuros abordajes quirúrgicos en caso de que el diagnóstico final fuera diferente.
5) Diagnóstico diferencial crítico
El diagnóstico diferencial del desmoide periostal incluye varias entidades que pueden presentarse como lesiones yuxtacorticales o corticales en el fémur distal. La localización típica y los hallazgos de imagen son los principales elementos para diferenciarlas:
| Lesión | Claves diferenciales | Implicación |
|---|---|---|
| Defecto fibroso cortical / fibroma no osificante | Localización metafisaria excéntrica, más centralizada, con bordes esclerosos y aspecto “burbujeado”. | Benigno, observación; suele involucionar con la madurez esquelética. |
| Condroma periostal (yuxtacortical) | Calcificaciones condroides en “anillos y arcos”, hiperintensidad en T2 en RM, masa de partes blandas adyacente. | Benigno pero puede crecer; seguimiento o exéresis si sintomático o progresivo. |
| Osteosarcoma yuxtacortical | Masa de partes blandas, matriz osteoide, destrucción cortical, crecimiento progresivo. | Derivación urgente a unidad de sarcomas y biopsia planificada. |
| Miositis osificante / osificación heterotópica | Historia de traumatismo, patrón de mineralización centrípeto (maduración periférica). | Benigno, manejo conservador en la mayoría de los casos. |
6) Manejo: expectante, sin intervención
Manejo estándar: no biopsiar, no operar en los casos típicos. Observación y explicación tranquilizadora al paciente y a la familia.
✅ Qué hacer
- En caso típico y asintomático o con dolor mecánico leve: tranquilizar y seguimiento clínico.
- Si existen dudas razonables sobre la estabilidad o la naturaleza de la lesión: radiografía de control a los 6–12 meses para confirmar la ausencia de cambios progresivos.
- Realizar RM si hay dolor progresivo, características radiológicas atípicas o localización no típica.
⛔ Cuándo derivar a especialista
- Dolor importante y persistente que no responde al reposo.
- Crecimiento documentado en controles radiológicos.
- Localización atípica (no posteromedial del fémur distal).
- Presencia de masa de partes blandas, destrucción cortical franca o signos radiológicos agresivos.
7) Puntos clave y algoritmo de actuación
📌 Resumen en 4 puntos clave
- 1 No es un tumor – es una lesión reactiva benigna por tracción mecánica.
- 2 Localización “huella” – cortical posteromedial del fémur distal en adolescente.
- 3 RM si dudas – buscar hipointensidad predominante en T2 (fibrosis) y ausencia de masa de partes blandas.
- 4 Manejo conservador – no biopsiar, no operar; observar y tranquilizar.
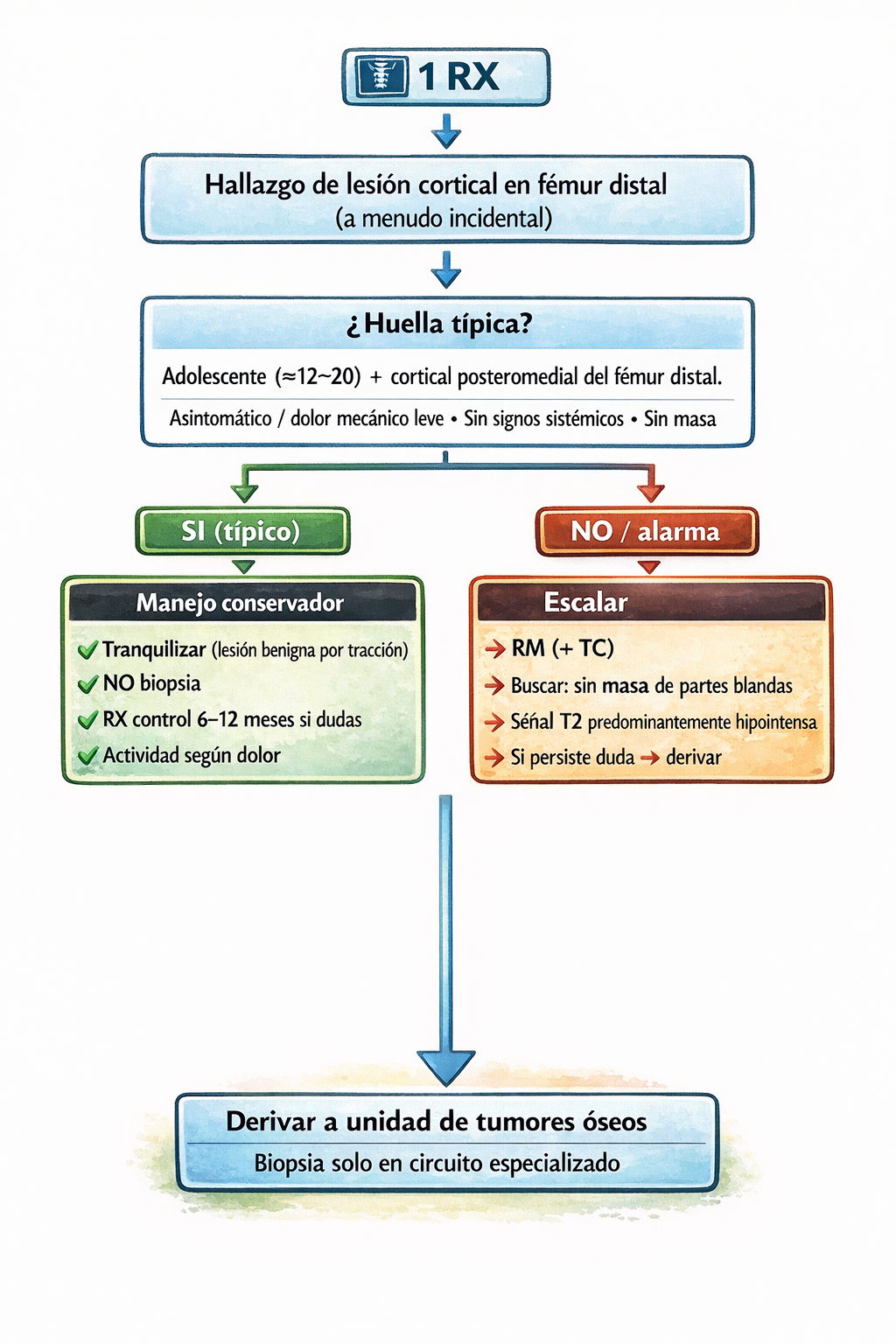
Clave final: localización posteromedial del fémur distal + ausencia de masa de partes blandas + ausencia de signos de agresividad → NO biopsiar, NO operar.
Resumen para la práctica clínica
Indicaciones
- ✓ Hallazgo incidental de lesión cortical posteromedial en fémur distal (adolescente).
- ✓ Clínica ausente o dolor mecánico leve sin signos de alarma.
- ✓ Confirmación radiológica de estabilidad en controles.
Técnica
- 🔧 RX para identificar localización típica (proyecciones AP y lateral).
- 🔧 RM si hay dudas: confirmar patrón fibroso (hipointensidad predominante en T2) y ausencia de masa blanda.
- 🔧 Evitar biopsia en caso típico; si se plantea, debe hacerse en circuito de tumores óseos.
- 🔧 RX de control a los 6–12 meses si se desea confirmar estabilidad.
Riesgos
- ⚠️ Sobrediagnóstico como lesión agresiva que conduce a biopsia o cirugía innecesarias.
- ⚠️ Ansiedad en el paciente y su familia por una mala explicación del hallazgo.
- ⚠️ Confusión con entidades que sí requieren manejo quirúrgico (condroma periostal, osteosarcoma yuxtacortical).
Resultados
- ✅ Pronóstico excelente; la lesión suele estabilizarse o involucionar con la madurez esquelética.
- ✅ Manejo conservador en la mayoría de los casos, sin necesidad de intervención.
- ✅ Evitación de procedimientos invasivos innecesarios.
8) Bibliografía
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Bone and Joint Imaging. 3rd ed. Elsevier; 2005.
Orthopedic Imaging: A Practical Approach. 6th ed. LWW; 2015.
Bone and Soft Tissue Tumors. 2nd ed. Springer; 1999.
Cortical desmoid (avulsion injury) – artículo de referencia.
Cortical desmoid – apuntes de patología.
Desmoide periostal: entidad benigna
Localización típica · Evitar biopsia · Observación
