Simuladores de sarcoma en partes blandas — Pitfalls y enfoque práctico (Actualización 2026)
En oncología musculoesquelética, varias lesiones benignas o reactivas pueden presentarse con crecimiento rápido, edema y realce en RM, o hipercelularidad histológica, simulando un sarcoma. Esta página organiza los simuladores más relevantes y propone un algoritmo práctico para evitar: (1) escisiones no planificadas, (2) biopsias mal dirigidas y (3) sobretratamiento.
← Volver a tumores de partes blandas
Relación con esta página: dentro de los simuladores de sarcoma, las lesiones tumor-like del tejido blando ocupan un lugar central, sobre todo la fascitis nodular y la fascitis proliferativa, porque pueden crecer rápido y simular un sarcoma tanto en la clínica como en la histología. Si buscas el desarrollo específico de este grupo, entra en esa ficha.
Esquema de simuladores de sarcoma
0) En 1 minuto
- ✅ Idea central: hay lesiones benignas/reactivas que imitan sarcoma en clínica, RM o histología.
- ✅ Claves para no fallar: correlación clínica + imagen + tiempo y evitar “cirugía rápida” sin plan.
- ✅ Regla útil: masa >5 cm, profunda, en crecimiento o dolorosa → pensar “circuito sarcoma” hasta demostrar lo contrario.
- ✅ Simuladores típicos: fascitis (nodular/proliferativa), osificación heterotópica precoz, hematoma organizado, malformaciones vasculares, TGCT difuso.
- ✅ Pitfall mayor: escisión no planificada de una masa profunda/grande → reintervención y peor control local si era sarcoma.
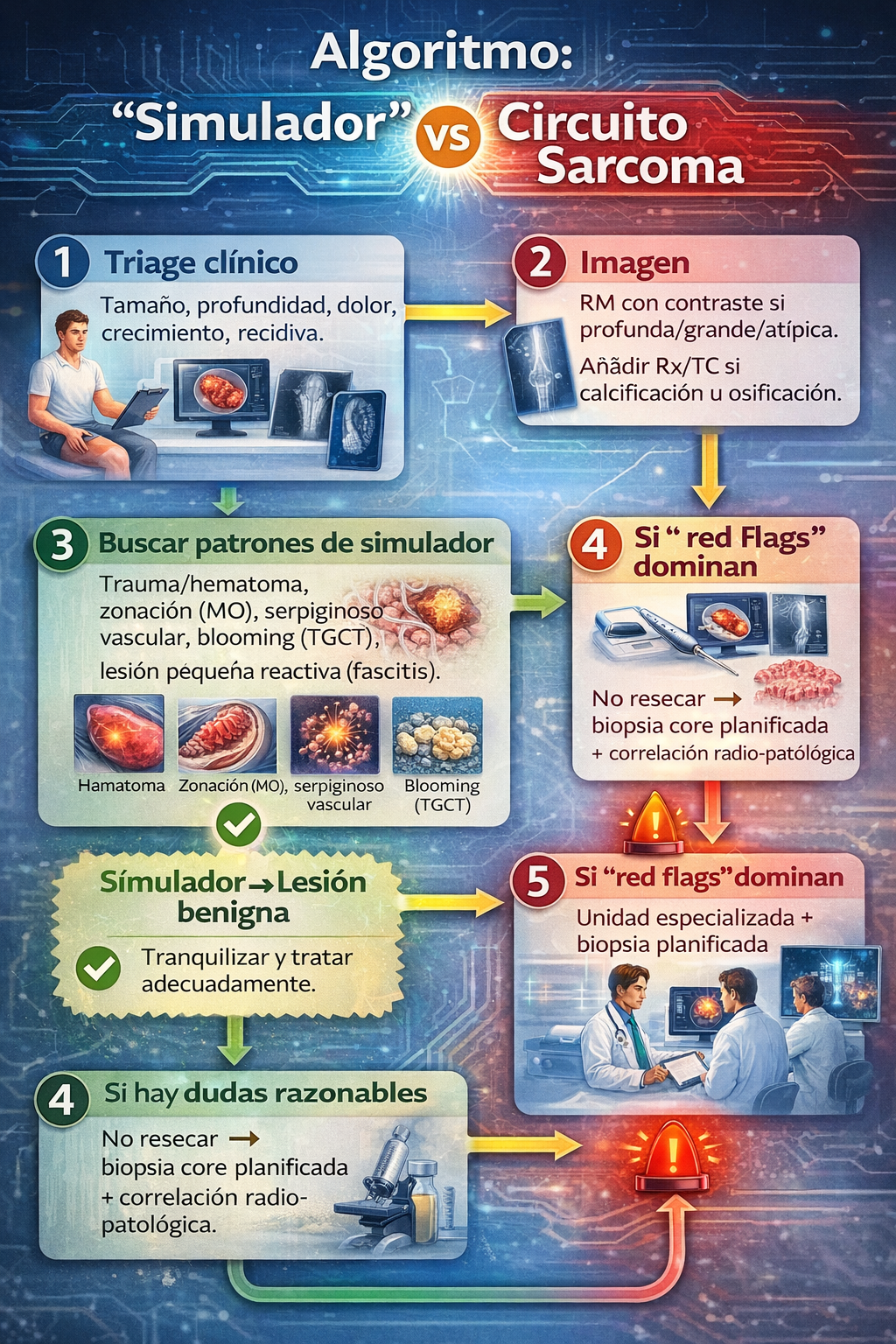
Mensaje práctico: si la imagen no es inequívocamente benigna, no resecar “a ciegas”. Completa RM (y TC/Rx si hay mineralización), y si persiste duda → biopsia con aguja gruesa planificada.
1) Principios que evitan errores
- ✅ Tiempo manda: lesiones reactivas cambian (maduración, zonación, resolución). El sarcoma suele mantener o aumentar agresividad.
- ✅ RM sola puede engañar: en fases precoces, el edema y realce pueden simular malignidad.
- ✅ Rx/TC son decisivos si hay calcificación/osificación.
- ✅ Patología sin contexto falla: el patólogo necesita edad, localización, velocidad de crecimiento e imagen.
- ✅ La biopsia también puede engañar si se toma del sitio incorrecto (p. ej., centro inmaduro de MO).
“Circuito sarcoma” (de entrada) si:
- 🔹 Masa >5 cm
- 🔹 Profunda (subfascial/intramuscular)
- 🔹 Crecimiento progresivo o rápido sostenido
- 🔹 Dolor no explicado / síntomas neurológicos progresivos
- 🔹 Recidiva tras resección previa (sobre todo si fue “no planificada”)
2) Simuladores de sarcoma más relevantes
| Grupo | Qué lo hace “parecer sarcoma” | Claves que lo separan | Enlace interno |
|---|---|---|---|
| Fascitis nodular / proliferativa | Crecimiento rápido + hipercelularidad + mitosis | Lesión pequeña, patrón reactivo, SMA+, USP6 (en muchos), clínica típica | Lesiones tumor-like del tejido blando |
| Osificación heterotópica / MO precoz | RM precoz con edema y realce + masa dolorosa | Zonación (maduración periférica) en Rx/TC y evolución temporal | Osificación heterotópica |
| Hematoma organizado / crónico | Masa grande + heterogeneidad + niveles | Historia traumática/anticoagulación, cambios temporales, ausencia de componente sólido progresivo | (si no tienes página: recordatorio) |
| Malformación vascular profunda | Masa dolorosa, realce, “infiltrativa” en RM | Serpiginosa, vacíos de flujo, flebolitos (Rx/TC), Doppler | Anomalías vasculares |
| TGCT difuso | Masa localmente agresiva, erosiones óseas, recidiva | Hemosiderina (blooming), patrón sinovial, localización articular | TGCT difuso |
| Procesos inflamatorios / infecciosos | Dolor + edema + realce | Clínica sistémica, analítica, respuesta a antibiótico/antiinflamatorio, imagen evolutiva | transversal |
En una web musculoesquelética, los simuladores “que importan” son los que te meten en un circuito de sarcoma por clínica/RM o te generan errores de biopsia/resección.
3) Algoritmo: “simulador” vs circuito sarcoma
4) Errores críticos a evitar
- ❌ Escisión no planificada de una masa profunda o >5 cm (“lo quito y ya”).
- ❌ Biopsiar el sitio equivocado (p. ej., centro inmaduro de miositis osificante).
- ❌ Interpretar RM aislada sin Rx/TC cuando hay mineralización.
- ❌ Drenar “hematoma” persistente sin explicar por qué sigue creciendo o sin imagen adecuada.
- ❌ No aportar contexto al patólogo (tiempo, trauma, evolución, sospecha clínica).
Regla de oro: ante duda real, mejor biopsia planificada que “cirugía rápida”. La morbilidad de una escisión no planificada puede ser mayor que la de un diagnóstico correcto desde el inicio.
5) Enlaces internos recomendados
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Masa de partes blandas con rasgos atípicos (clínica o RM) y necesidad de descartar sarcoma.
- ✅ Escenario de crecimiento rápido donde existen diagnósticos reactivos posibles (fascitis, MO precoz, hematoma).
- ✅ Evitar escisiones no planificadas en masas profundas o >5 cm.
🔧 Técnica
- 🔧 RM con contraste en masas profundas/grandes/atípicas.
- 🔧 Rx/TC si hay mineralización o sospecha de zonación (MO).
- 🔧 Biopsia core planificada si persiste duda, con correlación radio-patológica y contexto clínico completo.
⚠️ Riesgos
- ⚠️ Escisión no planificada y necesidad de reintervención si era sarcoma.
- ⚠️ Sobrediagnóstico por biopsia mal dirigida o sin contexto.
- ⚠️ Manejo erróneo de MO precoz o hematoma persistente.
✅ Resultados
- ✅ Diagnóstico más preciso y tratamiento proporcional.
- ✅ Menos cirugías innecesarias y menor morbilidad por sobretratamiento.
- ✅ Mejor control local si finalmente es sarcoma (planificación correcta).
