Última revisión:
Principios del abordaje diagnóstico en tumores musculoesqueléticos
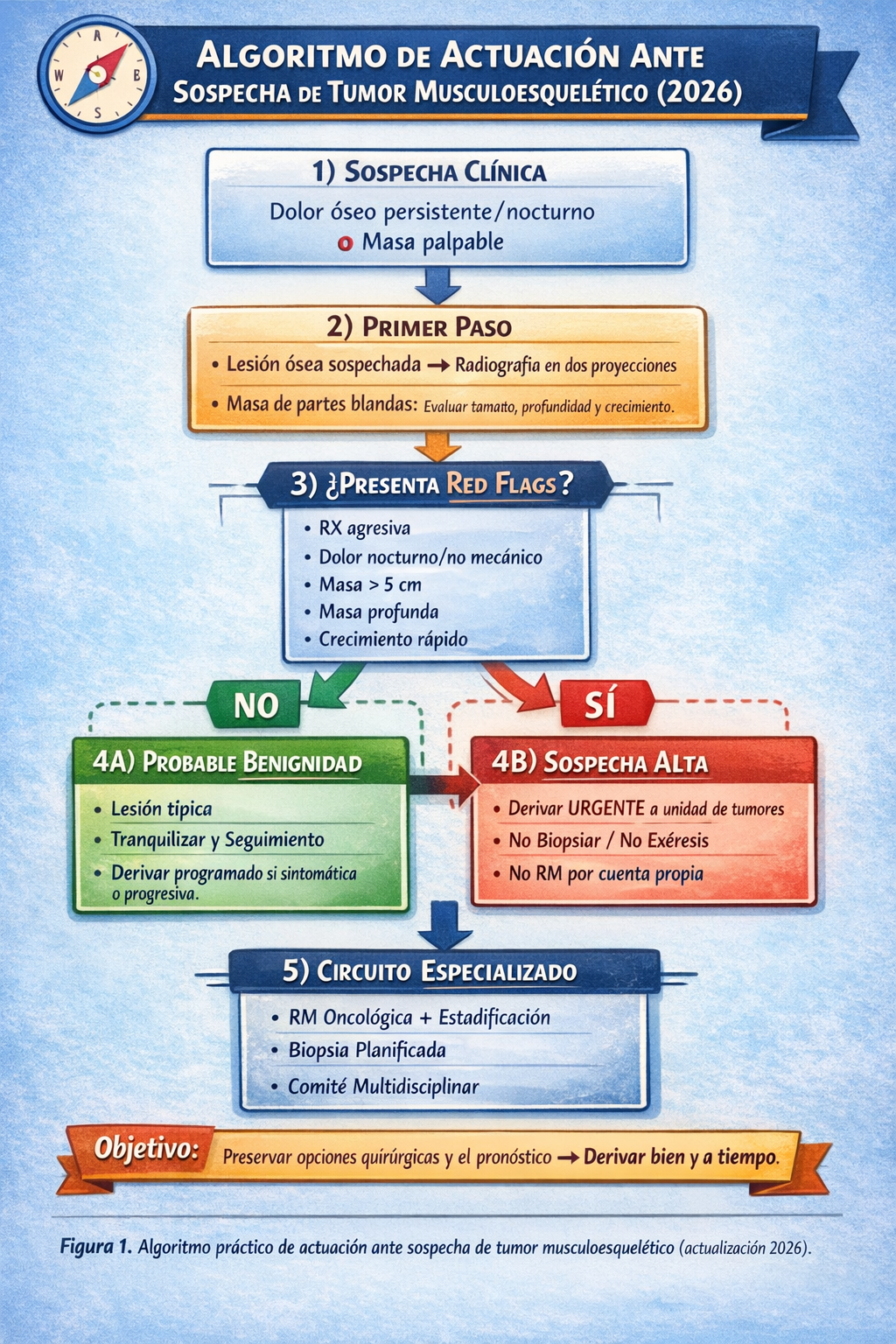
El objetivo inicial ante una sospecha de tumor musculoesquelético no es poner una etiqueta histológica,
sino clasificar correctamente el caso para decidir el circuito asistencial adecuado. Una buena historia clínica
y una radiografía simple bien interpretada suelen ser suficientes para determinar si procede la observación,
la derivación programada o la derivación urgente a una unidad especializada.
La decisión crítica en atención primaria y en los primeros niveles de consulta es derivar a tiempo,
evitando realizar pruebas o procedimientos que puedan perjudicar el tratamiento definitivo.
1) Presentación clínica: dolor óseo vs masa de partes blandas
La presentación clínica de un tumor musculoesquelético puede ser muy variable, pero los dos grandes escenarios —dolor óseo y masa de partes blandas— tienen características diferenciales que orientan el estudio inicial.
| Característica | Tumor óseo | Masa de partes blandas |
|---|---|---|
| Síntoma principal | Dolor óseo progresivo y persistente, a menudo nocturno y no relacionado con la actividad mecánica. | Masa palpable, generalmente indolora en estadios iniciales. El dolor aparece cuando la lesión comprime estructuras vecinas o crece rápidamente. |
| Hallazgo físico clave | Puede no existir tumoración; el dolor a la palpación profunda suele ser el único signo. | Masa de tamaño, consistencia y movilidad variables. La profundidad (por encima o por debajo de la fascia) es un factor pronóstico relevante. |
| Edad / contexto | Muy orientativa: osteosarcoma en adolescentes, condrosarcoma en adultos mayores, metástasis en edad avanzada. | También orienta: una masa profunda, mayor de 5 cm o de crecimiento rápido es una señal de alarma independientemente de la edad. |
2) Estrategia diagnóstica: la radiografía como primer paso
La elección de la prueba de imagen inicial es crucial y depende de la sospecha clínica.
Lesión ósea: la radiografía es la prueba reina
La radiografía simple en dos proyecciones (anteroposterior y lateral) permite evaluar:
- Patrón de destrucción: geográfico (menos agresivo) frente a permeativo o “apolillado” (agresivo).
- Zona de transición: estrecha (favorable) frente a amplia o mal definida (sugiere malignidad).
- Reacción perióstica: desde una reacción sólida (benigna) hasta patrones agresivos como la reacción en “capas de cebolla” o “sol naciente”.
- Matriz tumoral: calcificaciones condroides (anillos y arcos) u osteoides (nube densa).
- Masa de partes blandas asociada, visible como densidad extraesquelética.
Masa de partes blandas: lo que NO debe hacerse
La resonancia magnética (RM) y la biopsia deben ser planificadas por el equipo que realizará el tratamiento definitivo (unidad de sarcomas). Evitar “avanzar pruebas” sin coordinación cuando la sospecha es alta, ya que una biopsia mal realizada puede contaminar compartimentos anatómicos y empeorar el pronóstico.
3) Categorización inicial e implicaciones
Con los datos clínicos y radiológicos, es posible clasificar la lesión en una de las siguientes categorías, que determinan la conducta a seguir:
| Categoría | Características | Actitud |
|---|---|---|
| 1) Benigno típico / incidental | Lesión radiológicamente típica, sin signos de agresividad, asintomática o con síntomas mecánicos leves. | Tranquilizar y realizar seguimiento clínico o radiológico según el caso. |
| 2) Benigno pero progresivo / agresivo local | Dolor persistente, crecimiento documentado, expansión o erosión cortical sin franca destrucción. | Derivación programada a una unidad de tumores musculoesqueléticos. |
| 3) Sospecha alta de malignidad | Dolor nocturno o progresivo, radiografía con patrón agresivo (permeativo, reacción perióstica agresiva, masa de partes blandas). | Derivación URGENTE a unidad de sarcomas. No realizar biopsia ni exéresis fuera del circuito. |
| 4) Metástasis / neoplasia hematológica | Edad media o avanzada, lesiones múltiples o antecedente oncológico conocido. | Derivar a oncología médica o a la unidad de tumores para estudio de extensión y manejo multidisciplinar. |
4) Criterios absolutos de derivación urgente
La derivación inmediata (sin pruebas adicionales) está indicada en los siguientes casos:
🔴 Sospecha de tumor óseo maligno
- Dolor óseo nocturno, no mecánico y progresivo.
- Radiografía con patrón agresivo (permeativo, apolillado), destrucción cortical, reacción perióstica agresiva o masa de partes blandas asociada.
- Niño o adolescente con dolor óseo persistente y radiografía anormal, aunque los hallazgos sean sutiles.
🔴 Sospecha de sarcoma de partes blandas
- Masa de más de 5 cm en cualquier localización.
- Masa profunda a la fascia (independientemente del tamaño).
- Crecimiento progresivo rápido o recidiva tras una extirpación simple previa.
Principio fundamental: una resonancia magnética o una biopsia realizadas sin planificación oncológica pueden contaminar planos quirúrgicos y comprometer el resultado de la cirugía definitiva.
5) Errores frecuentes a evitar
Biopsiar sin circuito oncológico
Consecuencia: contaminación de planos anatómicos, necesidad de cirugías de rescate más agresivas y peor pronóstico local. Conducta: no biopsiar si se sospecha sarcoma; derivar a unidad especializada.
Pedir RM antes de RX en dolor óseo
Consecuencia: retraso diagnóstico, hallazgos incidentales que desorientan y mayor dificultad para planificar la biopsia. Conducta: en hueso, la radiografía simple debe ser siempre la primera prueba.
Extirpar “lipomas” grandes o profundos sin estudio
Consecuencia: si la lesión resulta ser un sarcoma lipomatoso de bajo grado (ALT/WDL) o un liposarcoma desdiferenciado, los márgenes positivos condenan a recidivas y tratamientos más agresivos. Conducta: toda masa >5 cm o profunda debe ser estudiada antes de cualquier exéresis.
6) Algoritmo de actuación paso a paso
Resumen para la práctica clínica
Indicaciones
- ✓ Dolor óseo profundo, nocturno, progresivo o no mecánico.
- ✓ Masa de partes blandas >5 cm o profunda a fascia, o de crecimiento rápido.
- ✓ RX con signos de agresividad (patrón permeativo/apolillado, reacción perióstica agresiva, destrucción cortical, masa blanda).
Técnica
- 🔧 Historia clínica y exploración enfocadas a red flags.
- 🔧 En sospecha ósea: <b>RX 2 proyecciones</b> como primer paso.
- 🔧 Si sospecha alta: <b>derivar urgente</b> y <b>no</b> biopsiar fuera de circuito.
- 🔧 En masa de partes blandas sospechosa: evitar exéresis; derivar para RM/biopsia planificada.
Riesgos
- ⚠️ Retraso diagnóstico por no pedir RX en dolor óseo persistente.
- ⚠️ Biopsia/exéresis inadecuada que contamina planos y empeora cirugía.
- ⚠️ Escisión de ‘lipoma’ grande/profundo que resulta ser sarcoma (márgenes positivos).
Resultados
- ✅ La derivación temprana y adecuada es lo más importante en primera línea.
- ✅ El circuito especializado mejora control local, supervivencia y conservación de extremidad.
- ✅ En lesiones benignas, un buen encuadre evita pruebas/intervenciones innecesarias.
Bibliografía de referencia
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Guía de sarcomas de partes blandas y óseos. Ann Oncol. 2021.
Bone Cancer / Soft Tissue Sarcoma, versiones recientes.
