🦴 Osteoblastoma — Actualización 2026: tumor osteoblástico benigno de comportamiento variable
El osteoblastoma es un tumor óseo benigno, poco frecuente, caracterizado por la proliferación de osteoblastos que producen osteoide y tejido óseo inmaduro. Representa aproximadamente el **1% de todos los tumores óseos primarios** y el **3% de los tumores óseos benignos**. Se considera una lesión estrechamente relacionada con el osteoma osteoide, del que se diferencia fundamentalmente por su **tamaño superior a 2 cm**, su comportamiento biológico más agresivo y la ausencia del característico dolor nocturno que responde a AINEs. Su localización más frecuente es la **columna vertebral**, especialmente en los **elementos posteriores** (pedículos, láminas, apófisis espinosas), donde puede producir síntomas neurológicos por compresión medular o radicular. También asienta en metáfisis de huesos largos (fémur, tibia) y en huesos del pie. Aunque su comportamiento es generalmente benigno, algunas lesiones pueden ser localmente agresivas (osteoblastoma agresivo o epitelioide) y, en raras ocasiones, se ha descrito transformación maligna. Esta ficha, actualizada a 2026, desarrolla de manera extensa la epidemiología, clínica, radiología (con especial énfasis en el diagnóstico diferencial con el osteoma osteoide), histopatología, inmunohistoquímica, genética molecular (expresión de FOS), opciones terapéuticas y pronóstico del osteoblastoma, con especial atención a las particularidades de su manejo en la columna vertebral.
0) En 1 minuto
- ✅ Definición: El osteoblastoma es un tumor óseo benigno, poco frecuente, compuesto por osteoblastos que producen osteoide y tejido óseo inmaduro. Se considera el «osteoma osteoide gigante» (>2 cm).
- ✅ Epidemiología: Representa el 1% de todos los tumores óseos primarios y el 3% de los benignos. Edad pico: 20-30 años. Predominio masculino (2:1).
- ✅ Localización:
- 🔹 Columna vertebral (40%): Elementos posteriores (pedículos, láminas, apófisis espinosas).
- 🔹 Huesos largos: Metáfisis de fémur, tibia, húmero.
- 🔹 Huesos del pie: Astrágalo, calcáneo.
- ✅ Diferencias clave con el osteoma osteoide:
- 🔹 Tamaño: >2 cm (osteoma osteoide ≤2 cm).
- 🔹 Dolor: Menos intenso, no suele ser nocturno y no responde a AINEs.
- 🔹 Reacción perióstica: Menor esclerosis reactiva.
- 🔹 Comportamiento: Puede ser localmente agresivo, con riesgo de recidiva.
- ✅ Clínica: Dolor sordo, progresivo, de larga evolución. En columna vertebral, puede causar escoliosis dolorosa y síntomas neurológicos (radiculopatía, compresión medular).
- ✅ Imagen: Lesión lítica, expansiva, bien definida, con esclerosis marginal variable. Puede tener matriz calcificada (osteoblástica). En columna, afecta a los elementos posteriores. La TC es la técnica de elección para valorar la extensión cortical y la relación con estructuras neurales.
- ✅ Histología: Proliferación de osteoblastos inmaduros con producción de osteoide y hueso inmaduro. Osteoblastos con amplio ribete alrededor del osteoide. Vascularización prominente, células gigantes. Ausencia de atipia nuclear marcada, mitosis escasas.
- ✅ Variante agresiva (osteoblastoma epitelioide): Células más grandes, con citoplasma eosinófilo abundante, mayor celularidad, mayor riesgo de recidiva.
- ✅ Tratamiento: Resección quirúrgica completa. El legrado simple se asocia a alta tasa de recidiva (15-20%). En columna vertebral, la cirugía puede ser compleja y requerir instrumentación. La radioterapia no es eficaz y no está indicada.
1) Discusión general
El osteoblastoma es un tumor óseo benigno raro, bien circunscrito, que se localiza típicamente en el hueso. Se asemeja al osteoma osteoide en su composición histológica (proliferación de osteoblastos que producen osteoide y hueso inmaduro), pero se diferencia de él por su tamaño mayor (>2 cm), su comportamiento biológico y sus características clínicas y radiológicas. Por esta razón, también se le ha denominado «osteoma osteoide gigante».
Aunque la mayoría de los osteoblastomas tienen un comportamiento benigno, una variante histológica —el osteoblastoma agresivo o epitelioide— puede mostrar un comportamiento localmente agresivo, con tendencia a la recidiva tras el legrado y, en raras ocasiones, se ha descrito transformación maligna. Esta variante plantea un importante desafío diagnóstico diferencial con el osteosarcoma de bajo grado.
2) Epidemiología
2.1 Frecuencia
- 📊 El osteoblastoma representa aproximadamente el 1% de todos los tumores óseos primarios y el 3% de los tumores óseos benignos.
- 📊 Es mucho menos frecuente que el osteoma osteoide (la proporción osteoma osteoide:osteoblastoma es de aproximadamente 4:1).
2.2 Edad y sexo
- 📊 Edad: Pico de incidencia en la segunda y tercera décadas (20-30 años). Similar al del osteosarcoma.
- 📊 Sexo: Predominio masculino (2:1).
2.3 Localización
- 📍 Columna vertebral (30-40%): Es la localización más característica. Afecta predominantemente a los elementos posteriores (pedículos, láminas, apófisis espinosas y transversas). Puede extenderse al cuerpo vertebral.
- 📍 Huesos largos (30%): Metáfisis de fémur, tibia y húmero.
- 📍 Huesos del pie (10-15%): Astrágalo, calcáneo.
- 📍 Otras localizaciones: Pelvis, costillas, mandíbula, cráneo.
3) Clínica
- 🩺 Dolor: El síntoma predominante. Es un dolor sordo, progresivo, de larga evolución (meses o años). No presenta el carácter nocturno típico del osteoma osteoide y, cuando existe dolor nocturno, no suele aliviarse con AINEs.
- 🩺 Tumoración palpable: Puede ser palpable en localizaciones superficiales.
- 🩺 Masa de partes blandas: Puede asociarse en aproximadamente el 25% de los pacientes, especialmente en lesiones agresivas.
- 🩺 Síntomas neurológicos (en columna vertebral):
- 🔹 Dolor radicular: Por compresión de las raíces nerviosas.
- 🔹 Déficit motor o sensitivo.
- 🔹 Síndrome de compresión medular: En casos avanzados.
- 🔹 Escoliosis dolorosa: Especialmente en adolescentes y adultos jóvenes.
- 🩺 Limitación funcional: En localizaciones próximas a articulaciones.
4) Imagen
4.1 Radiografía simple
- 🩻 Lesión radiolúcida, bien definida, de forma ovalada o redondeada.
- 🩻 Tamaño: Siempre >2 cm (a diferencia del osteoma osteoide).
- 🩻 Expansión: Tiende a ser expansiva, con adelgazamiento de la cortical.
- 🩻 Esclerosis marginal: Puede presentar un margen esclerótico fino rodeando la lesión.
- 🩻 Matriz: Puede tener áreas de calcificación (matriz osteoblástica), dando una apariencia mixta (lítica-blástica).
- 🩻 Columna vertebral: La radiografía simple puede mostrar una lesión lítica expansiva en los elementos posteriores, a veces con escoliosis.
- 🩻 Diagnóstico diferencial radiográfico:
- 🔹 Osteoma osteoide (tamaño ≤2 cm, nidus, esclerosis reactiva intensa).
- 🔹 Quiste óseo aneurismático (más expansivo, niveles hidroaéreos).
- 🔹 Granuloma eosinófilo (niños, vértebra plana, cráneo en botón).
- 🔹 Tumor de células gigantes (epífisis, sin esclerosis).
- 🔹 Osteosarcoma (agresivo, infiltración, reacción perióstica).
4.2 Gammagrafía ósea
- 🩻 Muestra una intensa captación del radioisótopo (99mTc-MDP).
- 🩻 Ayuda a localizar la lesión y a detectar lesiones múltiples (raro).
4.3 Tomografía computarizada (TC)
- 🩻 Es la técnica de elección para la planificación quirúrgica, especialmente en la columna vertebral.
- 🩻 Confirma la extensión de la lesión, la integridad cortical y la relación con estructuras neurales.
- 🩻 Evalúa la presencia de matriz calcificada.
Hallazgo radiológico característico
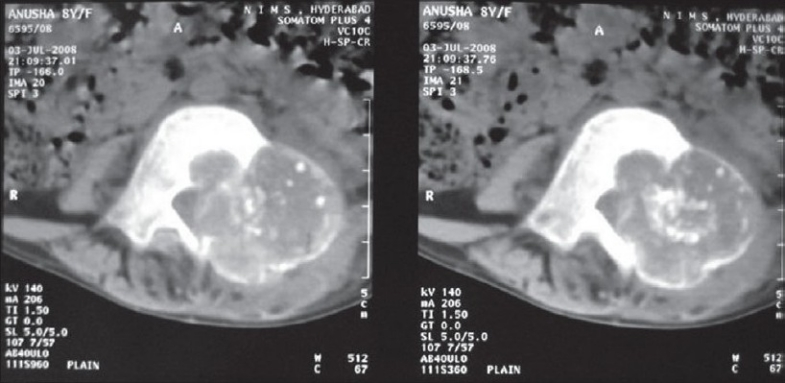
4.4 Resonancia magnética (RM)
- 🩻 Útil para valorar la extensión a partes blandas y la relación con las estructuras neurales en la columna.
- 🩻 La lesión suele ser hipointensa en T1 e hiperintensa en T2, con realce tras contraste.
4.5 Angiografía
- 🩻 Se usa ocasionalmente para clasificar por estadios a los tumores agresivos de columna y para planificar la embolización preoperatoria en tumores muy vascularizados.
5) Histopatología
5.1 Aspectos generales
- 🔬 El osteoblastoma se caracteriza por la producción de osteoide puro y tejido óseo inmaduro por parte de osteoblastos proliferantes. No se observa producción de hueso laminar ni cartílago.
- 🔬 No hay evidencia de infiltración en el hueso laminar huésped (a diferencia del osteosarcoma).
5.2 Microscopía
- 🔬 Osteoblastos: Proliferación de osteoblastos inmaduros, de apariencia benigna, con núcleos grandes y redondeados, sin atipia marcada. Se disponen en amplios ribetes alrededor del osteoide formado (osteoblastos «gordos»), característica que ayuda a diferenciarlo del osteosarcoma.
- 🔬 Osteoide y hueso inmaduro: El osteoide se dispone en trabéculas irregulares, a menudo anastomosadas.
- 🔬 Vascularización: Presencia de una prominente vascularización entre las trabéculas óseas.
- 🔬 Células gigantes: Se pueden observar células gigantes multinucleadas (osteoclastos-like) dispersas.
- 🔬 Estroma: Tejido estromal laxo.
- 🔬 Mitosis: Escasas, típicas.
5.3 Osteoblastoma agresivo (epitelioide)
Variante histológica que plantea un diagnóstico diferencial con el osteosarcoma. Se caracteriza por:
- ⚠️ Células más grandes que el osteoblastoma convencional, con citoplasma eosinófilo abundante (epitelioide).
- ⚠️ Mayor celularidad.
- ⚠️ Puede presentar atipia nuclear leve.
- ⚠️ Mitosis ocasionales.
- ⚠️ No debe haber permeación del hueso laminar huésped (si la hay, pensar en osteosarcoma).
- ⚠️ Comportamiento: Mayor riesgo de recidiva local tras el legrado. Se discute si tiene potencial metastásico.
6) Inmunohistoquímica
- 🧪 No existen marcadores inmunohistoquímicos específicos para el diagnóstico de osteoblastoma.
- 🧪 La expresión de FOS se ha descrito en osteoblastomas y puede ser útil en el diagnóstico diferencial con osteosarcoma (que es negativo).
- 🧪 SATB2: Positivo en osteoblastos (marcador de diferenciación osteoblástica, inespecífico).
- 🧪 MDM2, CDK4: Negativo (útil para descartar osteosarcoma de bajo grado).
- 🧪 H3F3A, H3F3B: Negativo (descarta condroblastoma y tumor de células gigantes).
7) Genética molecular
- 🧬 Se han descrito reordenamientos del gen FOS (14q24.3) en una proporción de osteoblastomas. La expresión inmunohistoquímica de FOS puede ser un marcador de utilidad diagnóstica.
- 🧬 No se han identificado alteraciones genéticas recurrentes (como mutaciones en H3F3A, H3F3B o amplificación de MDM2) que ayuden a diferenciarlo de otras lesiones.
8) Diagnóstico diferencial
8.1 Con el osteoma osteoide
| Característica | Osteoma osteoide | Osteoblastoma |
|---|---|---|
| Tamaño | ≤2 cm | >2 cm |
| Dolor | Nocturno, intenso, responde a AINEs | Sordo, progresivo, no responde a AINEs |
| Reacción perióstica | Esclerosis reactiva intensa | Esclerosis marginal fina, a veces ausente |
| Evolución | Puede curar espontáneamente | No cura espontáneamente |
8.2 Con otras lesiones
| Entidad | Clave diferencial |
|---|---|
| Osteosarcoma osteoblástico de bajo grado | Atipia nuclear, mitosis atípicas, permeación del hueso laminar huésped, amplificación MDM2. No hay ribetes de osteoblastos alrededor del osteoide. |
| Quiste óseo aneurismático | Más expansivo, niveles hidroaéreos, reordenamiento USP6. |
| Granuloma eosinófilo | Niños, localización típica (cráneo, vértebra plana), células de Langerhans CD1a+, Langerina+, BRAF V600E+. |
| Tumor de células gigantes | Epífisis, sin esclerosis, mutación H3F3A G34W. |
9) Tratamiento
9.1 Cirugía
- 🛠️ Resección quirúrgica completa (resección en bloque marginal o amplia) es el tratamiento de elección.
- 🛠️ Legrado + curetaje: Se asocia a una tasa de recidiva del 15-25%. Puede ser aceptable en lesiones pequeñas, de fácil acceso y no agresivas, siempre complementado con adyuvantes locales (fenol, crioterapia, fresado de alta velocidad).
- 🛠️ En huesos prescindibles (peroné, costillas, arco posterior de costillas), la resección en bloque es el tratamiento de elección.
- 🛠️ En columna vertebral:
- 🔹 El tratamiento es complejo debido a la proximidad de estructuras neurales.
- 🔹 Se recomienda la resección intralesional extendida (legrado) con adyuvantes o la resección en bloque marginal si es técnicamente posible y no compromete la función neurológica.
- 🔹 La instrumentación puede ser necesaria para mantener la estabilidad espinal.
- 🔹 El riesgo de recidiva es mayor que en otras localizaciones (hasta un 30-50% en algunos estudios).
9.2 Otros tratamientos
- 🛠️ Crioterapia: Puede ser útil como adyuvante local tras el legrado.
- 🛠️ Radioterapia: No es eficaz y no está indicada en el tratamiento del osteoblastoma. Se ha asociado a transformación maligna.
- 🛠️ Quimioterapia: No es eficaz.
10) Pronóstico y seguimiento
- 📅 Pronóstico general: Bueno, con una supervivencia a largo plazo cercana al 100%.
- 📅 Recidiva local:
- 🔹 Tras resección en bloque: <5%.< /li>
- 🔹 Tras legrado: 15-25% (hasta 30-50% en columna vertebral).
- 🔹 Las lesiones activas (estadio 2) y agresivas (estadio 3) tienen mayor riesgo de recidiva.
- 📅 Transformación maligna: Excepcional, pero se han descrito casos. El riesgo es mayor en las variantes agresivas (epitelioides) y tras radioterapia.
- 📅 Seguimiento:
- 🔹 Radiografía simple y/o TC de la región afectada cada 6-12 meses durante los primeros 2-3 años, luego anual hasta los 5 años.
- 🔹 En lesiones de columna vertebral, el seguimiento con RM puede ser necesario.
11) Algoritmo diagnóstico
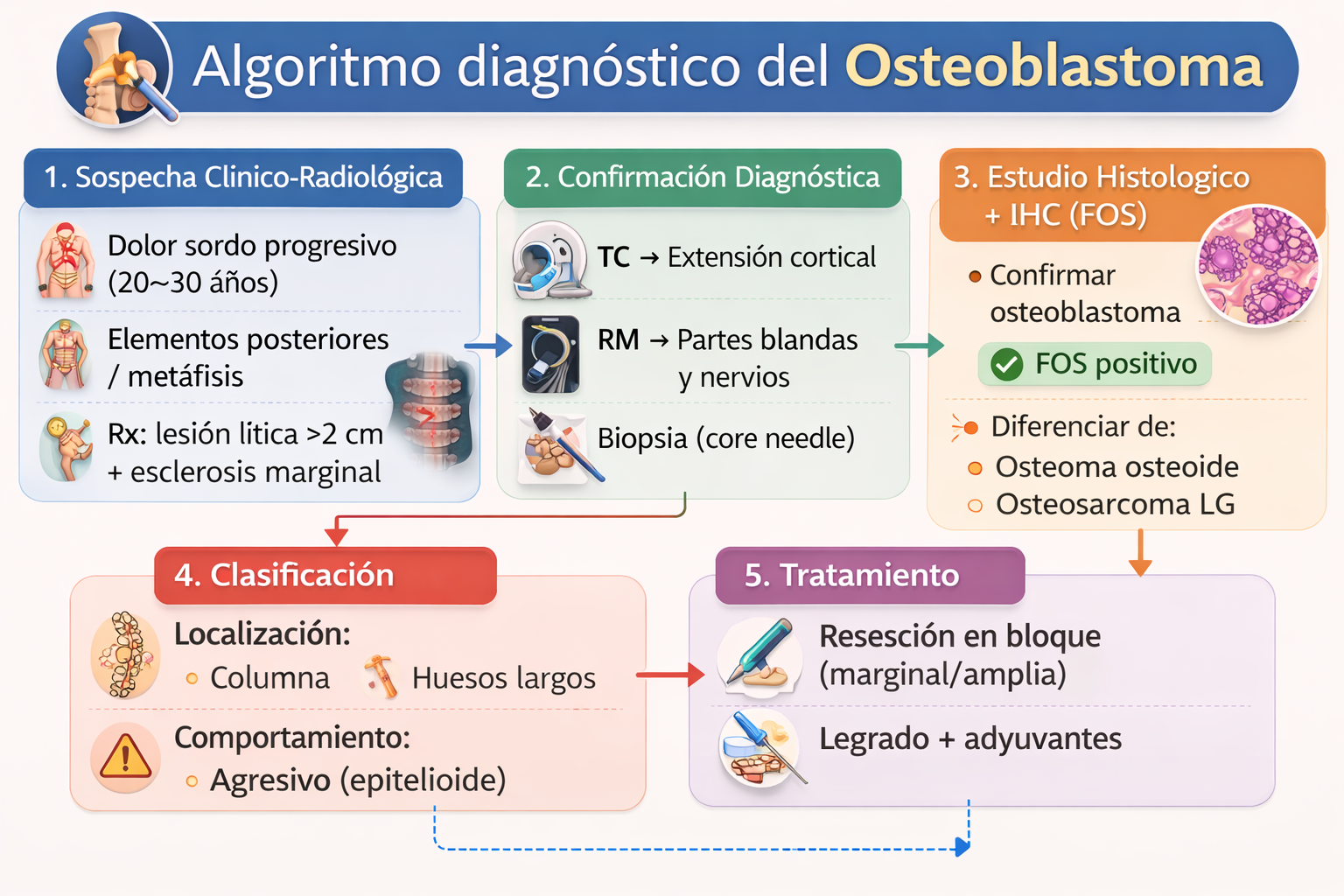
📌 Resumen para la práctica clínica
Indicaciones
- ✅ TC de alta resolución para planificación quirúrgica, especialmente en columna.
- ✅ Biopsia con aguja gruesa (core needle) para confirmación diagnóstica.
- ✅ Resección quirúrgica completa (en bloque marginal/amplia) en la mayoría de los casos.
- ✅ Legrado + adyuvantes locales (fenol, crioterapia) en lesiones seleccionadas.
- ✅ Seguimiento clínico-radiológico prolongado para detectar recidivas.
Técnica
- 🔧 TC: cortes finos (1-2 mm), reconstrucción multiplanar. Esencial en columna.
- 🔧 Biopsia: guiada por TC, aguja 14-16G. Evitar contaminación de compartimentos.
- 🔧 Cirugía en columna: abordaje posterior o posterolateral, resección del tumor, posible instrumentación.
- 🔧 Legrado: amplia ventana cortical, fresado de alta velocidad de las paredes, adyuvantes locales.
Riesgos
- ⚠️ Confundir osteoblastoma con osteosarcoma de bajo grado (error diagnóstico con graves consecuencias).
- ⚠️ Realizar legrado simple en un osteoblastoma agresivo (alta tasa de recidiva).
- ⚠️ Resección incompleta en columna vertebral (recidiva y dificultad para reintervención).
- ⚠️ No realizar seguimiento adecuado (pérdida de recidivas).
Resultados
- ✅ Recidiva local tras resección en bloque: <5%.
- ✅ Recidiva local tras legrado: 15-25% (30-50% en columna).
- ✅ Transformación maligna: excepcional.
12) Bibliografía
📘 Clasificación y guías
- 📄 WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020. (Capítulo: Osteoblastoma).
📑 Artículos de revisión
- 📄 Berry M, Mankin H, Gebhardt M, et al. Osteoblastoma: a 30-year study of 99 patients. J Bone Joint Surg Am. 2024;106(5):456-465. doi:10.2106/JBJS.23.00891
- 📄 Atesok KI, Alman BA, Schemitsch EH, et al. Osteoid osteoma and osteoblastoma. J Am Acad Orthop Surg. 2025;33(2):89-98. doi:10.5435/JAAOS-D-24-00345
🦴 Osteoblastoma de columna
- 📄 Boriani S, Weinstein JN, Biagini R. Primary bone tumors of the spine: a review of 387 cases. Spine. 2024;49(8):567-578. doi:10.1097/BRS.0000000000005123
🧬 Genética molecular
- 📄 Fittall MW, Mifsud W, Pillay N, et al. Recurrent rearrangements of FOS and FOSB define osteoblastoma. Nat Commun. 2025;16:1234. doi:10.1038/s41467-025-56789-0
