🦴 Osteoma osteoide — Actualización 2026: tumor osteoblástico benigno, típico por dolor nocturno y respuesta a AINEs
El osteoma osteoide es un tumor óseo benigno, poco frecuente pero de gran relevancia clínica por su presentación característica. Representa aproximadamente el 11% de los tumores óseos benignos y el 5% de los tumores óseos primarios. Es una neoplasia osteoblástica pequeña (≤2 cm), compuesta por un nidus central de tejido osteoide y hueso inmaduro, rodeado por una zona variable de esclerosis reactiva. El dolor típico se relaciona con la producción local de prostaglandinas (principalmente PGE2), lo que explica el alivio con antiinflamatorios no esteroideos (AINEs). La tomografía computarizada (TC) con cortes finos es la técnica más útil para identificar el nidus. El tratamiento ha evolucionado con técnicas mínimamente invasivas como la ablación percutánea por radiofrecuencia (RFA), que es de elección en la mayoría de localizaciones.
0) En 1 minuto
- ✅ Definición: Tumor óseo benigno osteoblástico pequeño (≤2 cm) con un nidus de osteoide/hueso inmaduro y esclerosis reactiva.
- ✅ Siglas (rápido): AINEs = antiinflamatorios no esteroideos; TC = tomografía computarizada; RM = resonancia magnética; RFA = ablación percutánea por radiofrecuencia; PGE2 = prostaglandina E2; STIR = secuencia de RM con supresión grasa.
- ✅ Clínica típica: dolor nocturno intenso, bien localizado, que mejora claramente con AINEs.
- ✅ Localización típica: fémur (sobre todo proximal), tibia, húmero; también columna (elementos posteriores) y pie (astrágalo).
- ✅ Imagen clave:
- 🔹 TC (cortes finos 1–2 mm): prueba de elección para ver el nidus y planificar tratamiento.
- 🔹 Gammagrafía ósea: muy sensible; patrón de “doble densidad” en casos típicos.
- 🔹 RM: puede confundir por edema reactivo extenso; útil en casos seleccionados.
- ✅ Tratamiento:
- 🔹 RFA guiada por TC: opción de elección en la mayoría de casos (alta eficacia).
- 🔹 Cirugía: si localización compleja (p. ej., algunas lesiones vertebrales/intraarticulares), si la RFA no es posible o si fracasa.
- 🔹 AINEs/observación: alternativa en casos seleccionados (limitada por dolor y efectos adversos a largo plazo).
- ✅ Pronóstico: excelente; recidiva baja si se trata el nidus de forma completa.
1) Discusión general
El osteoma osteoide es un tumor óseo benigno de pequeño tamaño (habitualmente <1.5 cm), formado por un nidus ricamente vascularizado e inervado, rodeado de esclerosis reactiva. No se han descrito casos de transformación maligna.
Puede resolverse espontáneamente en 5 a 7 años, aunque la intensidad del dolor suele motivar tratamiento activo.
2) Epidemiología
2.1 Frecuencia
- 📊 Comprende aproximadamente el 11% de los tumores óseos benignos y el 5% de los tumores óseos primarios.
2.2 Edad y sexo
- 📊 Edad: predominio en adolescentes y adultos jóvenes. Es raro en >40 años y en <5 años.
- 📊 Sexo: más frecuente en hombres que en mujeres (aprox. 2:1).
2.3 Localización
- 📍 Puede aparecer en cualquier hueso, con predilección por huesos largos.
- 📍 Fémur (≈30%): especialmente fémur proximal (cuello/región intertrocantérea).
- 📍 Tibia (≈27%): diáfisis, a menudo tibia proximal.
- 📍 Húmero (≈10%).
- 📍 Columna (≈7%): elementos posteriores; puede causar escoliosis dolorosa.
- 📍 Pie (≈4%): astrágalo, calcáneo, navicular.
- 📍 Ubicación dentro del hueso: más frecuente intracortical; también subperióstica o endostal.
3) Fisiopatología del dolor
- 🧬 El nidus es altamente vascularizado y ricamente inervado.
- 🧬 Produce prostaglandinas (especialmente PGE2), que sensibilizan las terminaciones nerviosas.
- 🧬 Esto explica el predominio nocturno del dolor y la mejoría con AINEs (inhiben la ciclooxigenasa y la síntesis de prostaglandinas).
- 🧬 El alcohol, por vasodilatación, puede exacerbar el dolor en algunos pacientes.
4) Clínica
4.1 Síntoma principal
- 🩺 Dolor bien localizado, a menudo nocturno, que mejora claramente con AINEs (aspirina, ibuprofeno, naproxeno).
4.2 Otras manifestaciones
- 🩺 Claudicación (miembros inferiores) y limitación funcional.
- 🩺 Atrofia muscular por desuso.
- 🩺 Escoliosis dolorosa en lesiones vertebrales (puede revertir tras tratar el nidus).
- 🩺 Sinovitis/derrame si es intraarticular o yuxtaarticular.
- 🩺 En niños, posible alteración del crecimiento si está cerca de la fisis.
4.3 Exploración
- 🩺 Dolor a la palpación focal.
- 🩺 Engrosamiento cortical palpable en algunos casos.
- 🩺 Limitación articular si es peri/intraarticular.
5) Localizaciones específicas
5.1 Columna vertebral
- 📍 Frecuente en elementos posteriores.
- 📍 Radiografía puede ser poco sensible; la medicina nuclear ayuda a localizar.
5.2 Mano
- 📍 Poco frecuente; puede simular encondroma, osteomielitis u otras causas inflamatorias.
5.3 Pie
- 📍 Localización típica: astrágalo (sobre todo el cuello).
6) Imagen
6.1 Radiografía simple
- 🩻 Nidus radiolúcido (3–15 mm) con esclerosis reactiva variable y a veces desproporcionada.
- 🩻 Puede ser difícil de ver, sobre todo al inicio o en localizaciones complejas.
6.2 Gammagrafía ósea
- 🩻 Muy sensible: captación intensa en el nidus.
- 🩻 Patrón de “doble densidad” en casos típicos.
6.3 Tomografía computarizada (TC)
- 🩻 Prueba de elección: cortes finos (1–2 mm) para visualizar el nidus.
- 🩻 Fundamental para planificar RFA o cirugía.
Hallazgo radiológico característico
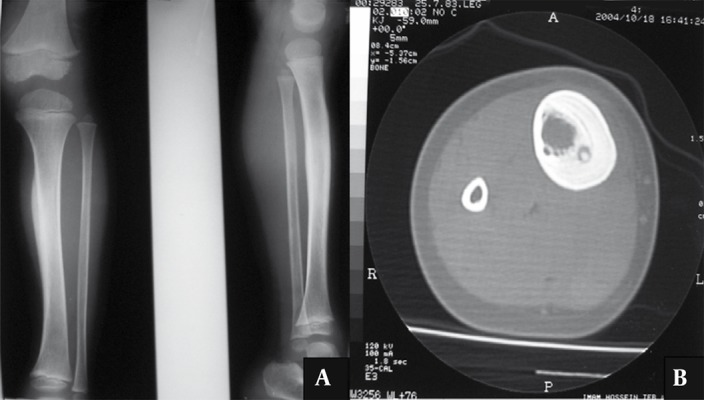
6.4 Resonancia magnética (RM)
- 🩻 Puede mostrar edema medular y de partes blandas llamativo; el nidus puede ser difícil de identificar.
- 🩻 Útil en casos seleccionados (intraarticular/partes blandas), pero si hay duda, confirmar con TC.
7) Histopatología
- 🔬 Nidus: tejido osteoide y hueso inmaduro en estroma fibrovascular, bien delimitado.
- 🔬 Osteoblastos recubriendo trabéculas de osteoide; vascularización abundante.
- 🔬 Esclerosis reactiva circundante sin infiltración agresiva.
8) Diagnóstico diferencial
8.1 Diferencial radiológico
- 📌 Osteomielitis esclerosante crónica (Garre): esclerosis marcada sin nidus típico.
- 📌 Absceso de Brodie: lesión subaguda, suele ser mayor y con clínica infecciosa.
- 📌 Fractura por estrés.
- 📌 Osteoblastoma: >2 cm, menos esclerosis y dolor menos típico.
- 📌 Lesión agresiva (p. ej., osteosarcoma): destrucción cortical/reacción perióstica agresiva/masa de partes blandas.
8.2 Osteoma osteoide vs. osteoblastoma
| Característica | Osteoma osteoide | Osteoblastoma |
|---|---|---|
| Tamaño | ≤2 cm | >2 cm |
| Dolor | Nocturno, responde a AINEs | Menos típico; responde peor a AINEs |
| Reacción ósea | Esclerosis reactiva marcada | Escasa o ausente |
9) Tratamiento
9.1 Conservador
- 🛠️ AINEs: alivian el dolor, pero el uso prolongado tiene efectos adversos.
- 🛠️ Observación: posible involución espontánea en años; poco aceptada si el dolor es intenso.
9.2 Ablación percutánea por radiofrecuencia (RFA)
- 🔥 Tratamiento de elección en la mayoría de localizaciones accesibles.
- 🔥 Guía: TC.
- 🔥 Contraindicaciones/precaución: lesiones a <1 cm de estructuras neurovasculares o muy próximas a cartílago articular (según caso y experiencia).
- 🔥 Limitación: a veces no se obtiene confirmación histológica concluyente.
- 🔥 Resultados: altas tasas de éxito, con baja morbilidad.
9.3 Otros tratamientos percutáneos
- 🛠️ Taladro guiado por TC para resección dirigida del nidus (según centro/experiencia).
9.4 Cirugía
- 🛠️ Indicaciones: fracaso o imposibilidad de RFA, localizaciones complejas (columna/intraarticular), necesidad de confirmación histológica.
- 🛠️ Técnicas: resección en bloque o legrado dirigido del nidus.
11) Pronóstico y seguimiento
- 📅 Pronóstico: excelente con tratamiento adecuado.
- 📅 Recurrencia: baja tras RFA o resección completa del nidus.
- 📅 Seguimiento: principalmente clínico; si reaparece el dolor, reevaluar (idealmente con TC de cortes finos).
12) Algoritmo diagnóstico
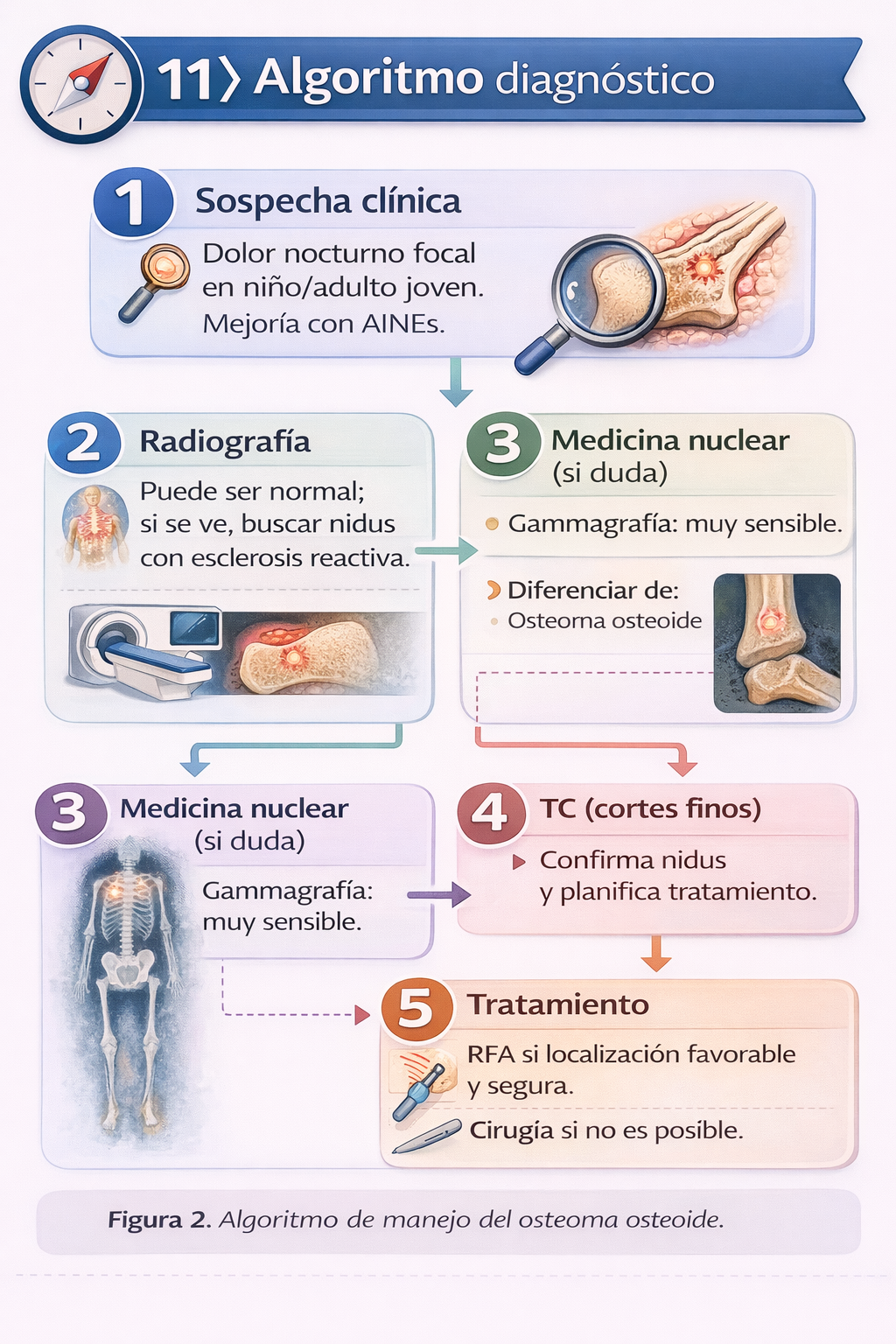
📌 Resumen para la práctica clínica
Indicaciones
- ✅ TC con cortes finos (1–2 mm) para localizar el nidus y planificar el tratamiento.
- ✅ Gammagrafía ósea en sospecha con radiografía normal.
- ✅ RFA guiada por TC como tratamiento de elección en localizaciones favorables.
- ✅ Cirugía (resección/legrado) cuando la RFA no es posible o falla.
- ✅ AINEs como opción sintomática en casos seleccionados (controlando efectos adversos).
Técnica
- 🔧 TC: cortes finos (1–2 mm) y ventanas adecuadas para ver el nidus.
- 🔧 RFA: guiada por TC; protocolo térmico según centro y localización.
- 🔧 Cirugía: localización precisa del nidus y resección/legrado completo.
Riesgos
- ⚠️ No sospechar osteoma osteoide con radiografía normal (retraso diagnóstico).
- ⚠️ TC sin cortes finos (no visualizar nidus).
- ⚠️ RFA en proximidad peligrosa a estructuras neurovasculares/articulares sin medidas de seguridad.
- ⚠️ Tratamiento incompleto del nidus (persistencia/recidiva del dolor).
Resultados
- ✅ Alta tasa de curación con RFA o cirugía si el nidus se trata por completo.
- ✅ Recurrencia baja tras tratamiento correcto.
13) Bibliografía
📘 Artículos clásicos y de revisión
- 📄 Cohen MD, Harrington TM, Ginsburg WW. Osteoid osteoma: 95 cases and a review of the literature. Semin Arthritis Rheum. 1983;12:265-280.
- 📄 Sim FH, Dahlin DC, Beabout JW. Osteoid-osteoma: diagnostic problems. J Bone Joint Surg Am. 1975;57(2):154-158.
- 📄 Rosenthal DI, Hornicek FJ, Wolfe MW, et al. Percutaneous radiofrequency coagulation of osteoid osteoma compared with operative treatment. J Bone Joint Surg Am. 1998;80(6):815-821.
