Granuloma Eosinófilo (Histiocitosis de Células de Langerhans) — Actualización 2026
Trastorno clonal de células dendríticas (células de Langerhans) que produce una proliferación granulomatosa. Es la forma más común y benigna del espectro de las Histiocitosis de Células de Langerhans (HCL), caracterizada típicamente por una lesión ósea solitaria. En pediatría, es conocido como "el gran imitador" por su presentación radiológica agresiva que puede simular infección o neoplasia maligna. El manejo actual es conservador en la mayoría de los casos.
En 1 minuto
Principalmente niños y adultos jóvenes (pico 5-15 años).
Dolor localizado, tumefacción. Raramente fiebre o signos sistémicos.
Cráneo, fémur, costillas, pelvis, columna vertebral (vértebra plana).
Lesión lítica agresiva (permeativa/moteada), reacción perióstica en capas ("en cebolla").
Biopsia + inmunohistoquímica (CD1a, langerina +).
Observación (autolimitada). Si sintomático: curetaje, infiltración corticoides o radioterapia de baja dosis.
Definición y espectro de la Histiocitosis de Células de Langerhans (HCL)
1. Granuloma Eosinófilo (Forma Localizada - 60-80%)
- Lesión ósea solitaria (monostótica) en >65% de casos.
- Lesiones óseas múltiples (poliostótica) sin afectación de órganos de riesgo.
- Pronóstico excelente. Tratamiento local.
2. Enfermedad de Hand-Schüller-Christian (Forma Multisistémica Crónica)
- Clásica tríada: lesiones óseas múltiples (cráneo), diabetes insípida, exoftalmos (raro verla completa).
- Afectación de múltiples sistemas (piel, hueso, hipófisis).
- Pronóstico generalmente bueno, pero puede requerir quimioterapia sistémica.
3. Enfermedad de Letterer-Siwe (Forma Multisistémica Aguda/Diseminada)
- Lactantes y niños muy pequeños (<2 años).
- Afectación visceral rápida (hígado, bazo, piel, médula ósea).
- Cuadro séptico, fiebre, hepatosplenomegalia, pancitopenia.
- Pronóstico reservado, requiere quimioterapia intensiva.
Epidemiología y manifestaciones clínicas (Forma Localizada)
| Parámetro | Datos | Comentario práctico |
|---|---|---|
| Incidencia | ~2-5 casos/millón niños/año. Rara en adultos. | Es la histiocitosis más frecuente. |
| Edad | Pico 5-15 años. 80% <30 años. | En adultos, considerar diagnóstico diferencial más amplio (metástasis, mieloma). |
| Sexo | Predominio masculino (2:1) | |
| Síntomas locales (óseos) |
|
El dolor suele preceder a los hallazgos radiológicos. Ausencia de fiebre o malestar general es la regla (diferencia clave con infección). |
| Localización ósea (frecuencia) |
|
Puede afectar cualquier hueso. Las lesiones en huesos pequeños de manos/pies son raras. |
| Síntomas sistémicos (en formas localizadas) | Ausentes o mínimos. | La presencia de fiebre, pérdida de peso o síntomas constitucionales sugiere enfermedad multisistémica o infección. |
Estudios de imagen: Patrón agresivo benigno
Radiografía simple (Rx) — Hallazgos clave
La apariencia es agresiva ("maligna") pero con signos benignos.
- Patrón lítico: Geográfico, permeativo o motado. Bordes mal definidos, sin esclerosis.
- Reacción perióstica: Muy frecuente y prominente, en capas concéntricas ("en cebolla" o "en láminas"). Es un signo importante que sugiere benignidad en contexto pediátrico.
- Expansión cortical: Posible, simétrica o asimétrica.
- Ausencia de masa de partes blandas grande: Puede haber edema/reactiva, pero no la masa tumoral grande típica de un sarcoma de Ewing.
- En cráneo: Lesión lítica redonda/u oval, bordes bien definidos ("en sacabocados"), a veces con fragmento óseo central (botón secuestro).
Tomografía Computarizada (TC) y Resonancia Magnética (RM)
TC: Mejor para definir destrucción ósea y reacción perióstica. RM: Estudio de elección para evaluar extensión y diagnóstico diferencial.
- RM:
- Señal: Hipointensa en T1, hiperintensa en T2/STIR (edema).
- Realce: Intenso y homogéneo tras contraste.
- Edema: Marcado edema medular y de partes blandas periostales/reactivas.
- Clave RM: El edema/reactividad es extenso, pero la masa de partes blandas genuina (tejido tumoral) es pequeña o ausente. Diferencia clave con sarcoma.
- PET/TC con 18F-FDG: Alta avidez (SUV elevado). Útil para estadificación (buscar otras lesiones) y seguimiento de respuesta.
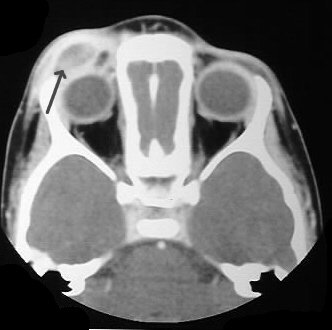
Gammagrafía ósea (Tc-99m)
Aún útil para cribado de enfermedad poliostótica. Muestra aumento de captación en la lesión. Limitación: Puede ser falsamente negativa en lesiones puramente líticas muy activas. PET/TC es más sensible y específico.
Granuloma Eosinófilo Vertebral: La "Vértebra Plana" (Calvé)
Presentación clásica en niños (2-10 años): Dolor de espalda/tortícolis de aparición aguda o subaguda. Rara vez déficit neurológico (<10%).
Hallazgos radiológicos evolutivos
- Fase inicial: Osteolisis del cuerpo vertebral, puede ser parcial.
- Fase de colapso: Colapso vertebral completo, el cuerpo vertebral se colapsa hasta formar una delgada lámina ósea ("vertebra plana" o "coin-on-edge").
- Discos intervertebrales adyacentes: Se preservan (diferencia clave con infección).
- Fase de reconstitución: Con el tiempo (meses-años), puede haber reconstitución parcial o total de la altura vertebral (hasta 50-100%), especialmente en niños menores de 10 años.
Localización: Principalmente vértebras torácicas, luego lumbares. Raro en cervicales.
Manejo específico de la vértebra plana
- Sin déficit neurológico (90%+): Tratamiento conservador.
- Observación, analgesia, inmovilización con corsé (para aliviar dolor y prevenir cifosis).
- La mayoría se resuelve espontáneamente con recuperación de altura.
- Con déficit neurológico o dolor refractario:
- Biopsia diagnóstica (a menudo necesaria para confirmar).
- Radioterapia de muy baja dosis (4-6 Gy) puede acelerar la curación y aliviar síntomas.
- Cirugía: Excepcional. Solo para compresión medular grave o inestabilidad.
Histopatología y diagnóstico definitivo
Hallazgos microscópicos clásicos (H&E)
- Células de Langerhans: Células grandes, con núcleo oval o reniforme (en "grano de café"), surco nuclear característico, citoplasma eosinófilo abundante.
- Infiltrado inflamatorio mixto: Abundantes eosinófilos (de ahí el nombre), linfocitos, histiocitos, células gigantes multinucleadas.
- Necrosis y hemorragia pueden estar presentes.
Inmunohistoquímica (IHC) esencial
- CD1a (membrana) +: Marcador específico de células de Langerhans.
- Langerina (CD207) +: Marcador aún más específico.
- S100 + (nuclear y citoplasmático): Positivo pero menos específico.
- CD68 + (focal) en células histiocíticas asociadas.
- Ki-67: Índice proliferativo variable.
Estudios moleculares: >50% tienen mutación BRAF V600E. No es necesaria para diagnóstico rutinario, pero puede tener implicaciones pronósticas y terapéuticas en enfermedades refractarias.
Estadiaje y evaluación sistémica (en todo paciente recién diagnosticado)
Para descartar enfermedad multisistémica:
- Historia y examen físico completo: Piel, cavidad oral, otología, signos de diabetes insípida (polidipsia, poliuria).
- Laboratorio: Hemograma, VSG, función hepatorrenal, osmolaridad sérica/orina si hay sospecha de DI.
- Imagen: PET/TC corporal total (o gammagrafía ósea + Rx de cráneo/pelvis) para buscar otras lesiones óseas.
- RM cerebral con cortes en hipófisis si síntomas de DI o afectación craneal.
Algoritmo práctico de manejo (Lesión solitaria sospechosa)
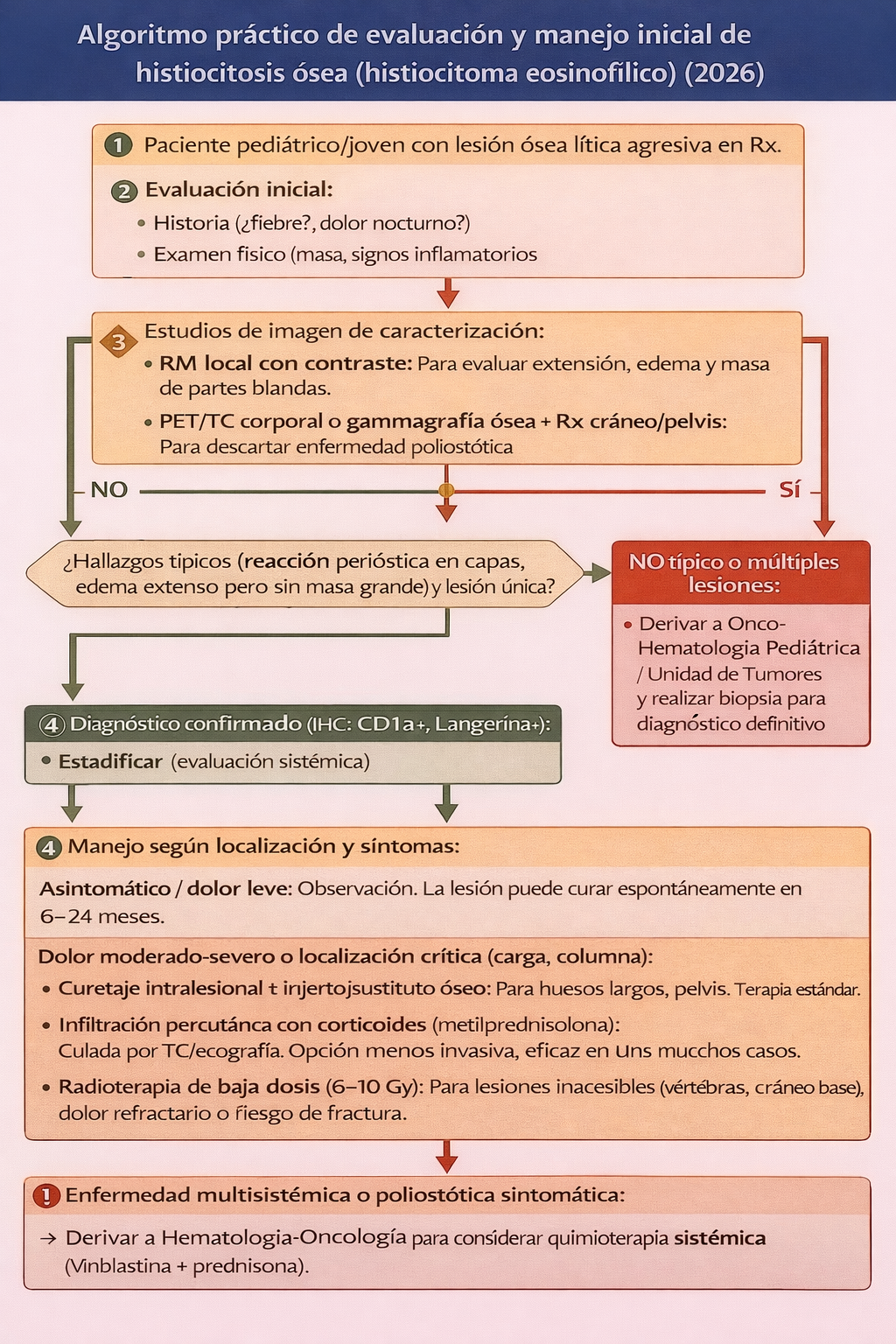
- Paciente pediátrico/joven con lesión ósea lítica agresiva en Rx.
- Evaluación inicial: Historia (¿fiebre? ¿dolor nocturno?), examen físico (masa, signos inflamatorios).
- Estudios de imagen de caracterización:
- RM local con contraste: Para evaluar extensión, edema y masa de partes blandas.
- PET/TC corporal o gammagrafía ósea + Rx cráneo/pelvis: Para descartar enfermedad poliostótica.
- ¿Hallazgos típicos (reacción perióstica en capas, edema extenso pero sin masa grande) y lesión única?
- Si NO típico o múltiples lesiones → Derivar a Onco-Hematología Pediátrica/Unidad de Tumores y realizar biopsia para diagnóstico definitivo.
- Si TÍPICO y lesión única → Considerar biopsia con aguja guiada por TC para confirmación histológica (recomendado en la mayoría para descartar malignidad).
- Diagnóstico confirmado (IHC: CD1a+, Langerina+): Estadificar (evaluación sistémica).
- Manejo según localización y síntomas:
- Asintomático / dolor leve: Observación. La lesión puede curar espontáneamente en 6-24 meses.
- Dolor moderado-severo o localización crítica (carga, columna):
- Curetaje intralesional ± injerto/sustituto óseo: Para huesos largos, pelvis. Terapia estándar.
- Infiltración percutánea con corticoides (metilprednisolona): Guiada por TC/ecografía. Opción menos invasiva, eficaz en muchos casos.
- Radioterapia de baja dosis (6-10 Gy): Para lesiones inaccesibles (vértebras, cráneo base), dolor refractario o riesgo de fractura.
- Enfermedad multisistémica o poliostótica sintomática → Derivar a Hematología-Oncología para considerar quimioterapia sistémica (vinblastina + prednisona).
Diagnóstico diferencial crítico (principalmente en niños)
1. Infección / Osteomielitis
El mimicker principal. Claves para diferenciar:
- Granuloma: Rara vez fiebre, VSG/CRP normal o levemente elevada. Reacción perióstica en capas.
- Osteomielitis: Fiebre, malestar, VSG/CRP marcadamente elevados. Reacción perióstica irregular, secuestro óseo, absceso (colección en RM).
2. Tumores Malignos de Células Redondas
- Sarcoma de Ewing: Masa de partes blandas grande, dolor más intenso, aspecto más agresivo, fiebre ocasional. IHC: CD99+, NKX2.2+.
- Linfoma óseo primario: Raro en niños. Destrucción ósea con masa de partes blandas desproporcionada. IHC: marcadores linfoides+.
- Neuroblastoma metastásico (en <5 años): Múltiple, metáfisis de huesos largos. Elevación de catecolaminas en orina.
- Leucemia: Dolor óseo difuso, pancitopenia, blastos en sangre periférica.
3. Lesiones Benignas Agresivas
- Quiste Óseo Aneurismático (QOA): Expansivo, niveles líquido-líquido en RM, localización metafisaria.
- Osteosarcoma (osteolítico): Matriz osteoide, reacción perióstica en "triángulo de Codman", mayor agresividad.
- Fibroma no osificante agresivo: Más metafisario, bordes escleróticos, no tan inflamatorio.
4. Otras
- Metástasis (en adultos): Antecedente oncológico, lesiones múltiples, bordes permeativos sin reacción perióstica en capas.
- Displasia fibrosa: "Vidrio esmerilado", menos dolorosa, bordes bien definidos.
- Tumor de Células Gigantes: En esqueleto maduro, subarticular, menos reacción perióstica.
Tratamiento escalonado — Consenso 2026
Opción 1: Observación (Vigilancia activa)
Indicada en: Lesiones asintomáticas o con dolor leve, especialmente en localizaciones no críticas (ej., costilla, ilíaco).
- Explicar la naturaleza autolimitada.
- Analgesia simple si es necesario.
- Seguimiento clínico y radiológico cada 3-6 meses hasta curación (esclerosis).
- Hasta el 50% de las lesiones solitarias pueden curar espontáneamente sin intervención.
Opción 2: Tratamiento Percutáneo / Intralesional
Indicado en: Dolor moderado, lesiones accesibles, para acelerar la curación.
- Infiltración con corticoides (metilprednisolona 40-120 mg): Guiada por TC o ecografía. Múltiples punciones pueden ser necesarias. Tasa de éxito >80%.
- Biopsia + curetaje percutáneo con aguja gruesa: Para diagnóstico y tratamiento simultáneo.
- Ablación por radiofrecuencia (RF): En investigación para lesiones pequeñas y dolorosas.
Opción 3: Cirugía (Curetaje abierto)
Indicado en: Dolor refractario, lesiones grandes con riesgo de fractura inminente (fémur, tibia), o diagnóstico incierto.
- Curetaje agresivo de la cavidad.
- Relleno con injerto autólogo o sustitutos óseos (en huesos de carga).
- Fijación interna (placas, clavos) raramente necesaria, solo en fracturas patológicas o riesgo muy alto.
- Tasa de curación >90%.
Opción 4: Radioterapia de Muy Baja Dosis (RT)
Indicado en: Lesiones inaccesibles o críticas donde la cirugía tiene alto riesgo (columna, cráneo base, órbita, lesiones con dolor refractario).
- Dosis: 4-10 Gy (habitualmente 6 Gy) en 1-5 fracciones.
- Eficacia: Alta (>85% de respuesta sintomática y ósea).
- Riesgo: Muy bajo de efectos secundarios a largo plazo (crecimiento, malignidad secundaria) con estas dosis tan bajas.
Enfermedad Multisistémica (Hand-Schüller-Christian, Letterer-Siwe)
Manejo por Hematología-Oncología Pediátrica. Basado en protocolos de grupos cooperativos (Ej., Histiocyte Society).
- Quimioterapia de primera línea: Vinblastina + Prednisona durante 6-12 meses.
- Segundas líneas/Refractario: Cladribina, Citarabina, inhibidores de BRAF (vemurafenib) para mutados BRAF V600E.
- Tratamiento de complicaciones específicas (hormona antidiurética para diabetes insípida).
Pronóstico y seguimiento
| Forma de HCL | Supervivencia / Curación | Secuelas / Complicaciones |
|---|---|---|
| Granuloma Eosinófilo (solitaria) | ~100%. Curación completa en meses-años. | Muy raras. Deformidad residual mínima. Recuperación de altura vertebral en niños. |
| Enfermedad Poliostótica (sin órganos de riesgo) | >95% | Pueden requerir múltiples tratamientos. Rara recidiva. |
| Hand-Schüller-Christian (con órganos de riesgo*) | 80-90% | Diabetes insípida permanente (50%), problemas dentales, déficits auditivos, cifosis vertebral. |
| Letterer-Siwe (diseminada) | 70-80% (mejorado con QT intensiva) | Alta morbilidad. Secuelas hepáticas, pulmonares, del SNC. |
*Órganos de riesgo: hígado, bazo, pulmón, médula ósea, SNC.
Protocolo de seguimiento para enfermedad localizada
- Clínico: Cada 3-6 meses hasta resolución del dolor, luego anualmente por 2-3 años.
- Radiológico (Rx local): A los 3, 6 y 12 meses, luego según evolución. Buscar esclerosis progresiva y reducción del tamaño.
- En columna: Seguimiento con Rx para monitorizar reconstitución de altura y alineación.
- No se requieren PET/TC de rutina si hay buena respuesta clínica y radiológica.
- Educar a la familia sobre signos de recidiva (nuevo dolor) o síntomas sistémicos (poliuria, polidipsia).
Novedades y perspectivas futuras (2026)
- Reclasificación como neoplasia inflamatoria: Se acepta su naturaleza clonal, pero su comportamiento es mayormente inflamatorio/regresivo, no metastásico.
- Terapias dirigidas: Para enfermedad multisistémica refractaria, los inhibidores de BRAF (vemurafenib, dabrafenib) han revolucionado el tratamiento en pacientes con mutación BRAF V600E, con respuestas dramáticas.
- Biopsia líquida: En investigación para monitorizar enfermedad y detectar mutaciones BRAF en plasma, evitando biopsias repetidas.
- Papel de la inmunoterapia: Se estudian inhibidores de puntos de control (PD-1) en casos seleccionados, dada la naturaleza inflamatoria.
- Enfoque mínimamente invasivo: Tendencia creciente a usar infiltración con corticoides guiada por imagen como primera línea de tratamiento activo, reservando la cirugía para casos seleccionados.
- Desintensificación del tratamiento: Evidencia sólida de que la observación es segura y efectiva para muchas lesiones solitarias, reduciendo la morbilidad del tratamiento innecesario.
Referencias clave (2020–2026)
Guías y consenso
- Histiocyte Society. Guidelines for the diagnosis and treatment of Langerhans cell histiocytosis (LCH). Pediatr Blood Cancer. 2021 (actualización).
- Emile JF, et al. Revised classification of histiocytoses and neoplasms of the macrophage-dendritic cell lineages. Blood. 2021.
- NCCN Guidelines. Histiocytic Neoplasms (Version 1.2025).
Manejo y tratamiento
- Goyal G, et al. The Mayo Clinic experience with histiocytic neoplasms. Mayo Clin Proc. 2022.
- Morimoto A, et al. Risk-adjusted therapy for pediatric Langerhans cell histiocytosis: a report from the Japanese Pediatric Leukemia/Lymphoma Study Group. Int J Hematol. 2023.
- Diamond EL, et al. Vemurafenib for BRAF V600–Mutant Erdheim-Chester Disease and Langerhans Cell Histiocytosis: Analysis of Data From the Histology-Independent, Phase 2, Open-label VE-BASKET Study. JAMA Oncol. 2021.
Imagen y diagnóstico
- Khung S, et al. Imaging of Langerhans cell histiocytosis in children: a pictorial review. Insights Imaging. 2022.
- Goyal G, et al. Imaging features of histiocytic disorders. Radiol Clin North Am. 2023.
Específico óseo y vertebral
- Wang Y, et al. Vertebra plana (Calvé's disease) in children: a systematic review. Eur Spine J. 2024.
- Hindman BW, et al. Langerhans cell histiocytosis of bone in children: a diagnostic challenge. Radiographics. 2020.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Lesión ósea lítica agresiva en paciente pediátrico o adulto joven, con sospecha de granuloma eosinófilo.
- ✓ Confirmación diagnóstica mediante biopsia e inmunohistoquímica (CD1a, langerina+).
- ✓ Estadiaje para descartar enfermedad multisistémica (PET/TC, RM cerebral si síntomas).
- ✓ Manejo de lesión solitaria sintomática o con riesgo de fractura.
🔧 Técnica
- 🔧 Radiografía simple para caracterización inicial.
- 🔧 RM local con contraste para evaluar extensión y edema.
- 🔧 PET/TC corporal total para cribado de enfermedad poliostótica.
- 🔧 Biopsia guiada por imagen (preferiblemente con aguja gruesa) + IHC.
- 🔧 Observación activa en asintomáticos.
- 🔧 Infiltración percutánea con corticoides en lesiones sintomáticas accesibles.
- 🔧 Curetaje ± injerto en lesiones grandes o de alto riesgo.
- 🔧 Radioterapia de baja dosis (4-10 Gy) en localizaciones críticas.
⚠️ Riesgos
- ⚠️ Sobretratamiento: realizar cirugía innecesaria en lesiones autolimitadas.
- ⚠️ Confusión diagnóstica con osteomielitis o sarcoma de Ewing.
- ⚠️ Recurrencia local (poco frecuente) en formas localizadas.
- ⚠️ Progresión a enfermedad multisistémica (raro en formas localizadas).
- ⚠️ Complicaciones de tratamientos (infección, hematoma, daño por radiación).
✅ Resultados
- ✅ Excelente pronóstico en formas localizadas, con curación espontánea en >50%.
- ✅ Alivio sintomático >80% con infiltración de corticoides.
- ✅ Control local >90% con curetaje quirúrgico.
- ✅ Respuesta sintomática y radiológica >85% con radioterapia de baja dosis.
- ✅ Seguimiento clínico-radiológico hasta curación (esclerosis).
