II. Esqueleto axial
En esta segunda parte abordamos el esqueleto axial, que comprende el cráneo y la mandíbula, las costillas y el esternón, la columna vertebral, el sacro y la pelvis. Se trata de un territorio donde la rentabilidad diagnóstica es alta, pero también donde el umbral de sospecha de malignidad debe ser más bajo y la planificación de la biopsia, mucho más cuidadosa. A lo largo de esta sección explicaremos las claves para distinguir las lesiones benignas de las malignas en cada localización, los hallazgos radiológicos característicos y las implicaciones prácticas para el manejo clínico.
Cráneo y mandíbula
Lesiones benignas
En el cráneo y la mandíbula, las lesiones benignas son relativamente frecuentes y suelen presentar características radiológicas bien definidas. A continuación se detallan las más relevantes, con especial atención a la edad de presentación, localización típica y hallazgos clave en la imagen.
| Entidad | Edad | Localización | Clave radiológica | Dolor |
|---|---|---|---|---|
| Displasia fibrosa | 10–30 años | Frontal, esfenoides, base del cráneo | Imagen en vidrio deslustrado, con expansión ósea lenta y bordes bien definidos. | Sí, puede haber dolor sordo o deformidad. |
| Granuloma eosinófilo (LCH) | 5–15 años | Calota, mandíbula | Lesión lítica con borde en botón a botón (beveled edge) por destrucción desigual de las tablas interna y externa. | Sí, suele ser doloroso. |
| Hemangioma | >40 años | Frontal, parietal | Aspecto en rueda de carro o panal, con trabéculas radiales desde el centro. | Generalmente asintomático. |
| Osteoma | Adulto | Tabla externa, senos paranasales | Masa ósea densa, bien delimitada, de crecimiento lento. | No suele doler, a menos que obstruya senos. |
| Quiste óseo aneurismático | <20 años | Occipital, temporal | Lesión expansiva, multiloculada, con niveles líquido-líquido en RM. | Sí, puede ser doloroso. |
| Osteoma osteoide | <25 años | Calota (raro) | Nidus radiolúcido rodeado de esclerosis reactiva; típico dolor nocturno que cede con AINE. | Sí, característico. |
Lesiones malignas
Las lesiones malignas en esta región, aunque menos frecuentes, requieren un alto índice de sospecha. Entre ellas destacan:
- Mieloma: Produce múltiples lesiones líticas en “sacabocados” en la calota; en formas difusas puede observarse un patrón de “sal y pimienta” en la RM.
- Metástasis: Especialmente de mama, pulmón, riñón, tiroides y próstata. Suelen ser líticas y pueden ser la primera manifestación del tumor primario.
- Cordoma: Tumor de restos notocordales, localizado típicamente en el clivus o la región esfeno-occipital, con masa lítica y calcificaciones.
- Osteosarcoma: Infrecuente en cráneo; debe sospecharse en contexto de enfermedad de Paget o irradiación previa. En mandíbula y maxila es más común.
- Condrosarcoma: Predilección por la base del cráneo, con matriz condroide y crecimiento lento pero infiltrativo.
- Linfoma: Lesión lítica agresiva, a menudo con masa de partes blandas asociada.
Claves para la interpretación en la región craneomaxilofacial
- En la calota del adulto: Ante una lesión lítica aislada, no se debe asumir benignidad sin descartar metástasis, especialmente si hay antecedente oncológico. El mieloma también debe estar en el diferencial, incluso sin diagnóstico previo.
- En mandíbula y maxila: La relación con las piezas dentarias, la lámina dura y el canal mandibular es fundamental. Muchas lesiones odontogénicas (queratoquiste, ameloblastoma) pueden simular tumores óseos primarios.
- Osteosarcoma craneofacial: A diferencia del esqueleto apendicular, aquí predomina en mandíbula y maxila, especialmente en el cuerpo mandibular. Su pronóstico es algo mejor que el osteosarcoma convencional.
- Lesiones fibro-óseas: La displasia fibrosa es una de las principales imitadoras benignas. Su patrón en vidrio deslustrado y la expansión lenta ayudan a distinguirla de procesos malignos.
- En el niño con lesión lítica de calota: La imagen de beveled edge (borde biselado) con posible secuestro óseo central es muy sugestiva de histiocitosis de células de Langerhans (LCH).
Técnicas de imagen en mandíbula y maxila: cómo y cuándo usarlas
- Tomografía computarizada (TC): Es la técnica de elección para valorar la matriz tumoral (calcificaciones, osificaciones), los márgenes, la expansión, la destrucción cortical y la relación con estructuras dentarias y el canal mandibular. Además, es imprescindible para la planificación quirúrgica.
- Resonancia magnética (RM): Se utiliza como complemento cuando se necesita evaluar la médula ósea, la extensión a partes blandas, la posible invasión perineural o la afectación de espacios profundos como la fosa infratemporal.
- Radiografía dental u ortopantomografía: Útil como estudio inicial cuando la lesión se centra en la arcada dentaria, ya que permite visualizar alteraciones en raíces, erupción o lámina dura.
En esta región, más que hablar de “tumor óseo craneofacial” de forma genérica, conviene pensar por compartimentos anatómicos: calota, base del cráneo, mandíbula dentada, región condilar, maxila alveolar y maxila sinusal tienen comportamientos diagnósticos distintos y exigen enfoques diferentes.
Costillas y esternón
Las costillas y el esternón son localizaciones frecuentes de lesiones tumorales y pseudotumorales. Aunque muchas son benignas, la presencia de una masa dolorosa o de características radiológicas agresivas obliga a descartar procesos malignos, especialmente en adultos.
Lesiones más comunes en costillas
| Entidad | Edad | Clave radiológica | Comentario clínico |
|---|---|---|---|
| Displasia fibrosa | 10–30 años | Lesión expansiva, vidrio deslustrado, adelgazamiento cortical. | Suele ser asintomática o causar dolor leve. Puede ser monostótica o poliostótica. |
| LCH | 5–15 años | Lesión lítica, expansiva, a veces con reacción perióstica. | Dolorosa, puede simular infección o tumor de Ewing. |
| Condrosarcoma | >40 años | Matriz condroide (calcificaciones en anillos y arcos), masa de partes blandas. | Tumor primario más frecuente en costillas. Doloroso y de crecimiento lento. |
| Sarcoma de Ewing | <20 años | Patrón permeativo, reacción perióstica, masa pleural o de pared. | Muy agresivo, con dolor y síntomas sistémicos. |
| Encondroma | Adulto | Matriz condroide, bien delimitado, sin agresividad. | Generalmente asintomático, hallazgo incidental. |
| Metástasis | >50 años | Lesión lítica o mixta, múltiple, con destrucción cortical. | Antecedente de cáncer de mama, pulmón, próstata o riñón. Doloroso. |
| Mieloma | >50 años | Lesiones líticas múltiples, en sacabocados. | Puede asociarse a anemia, hipercalcemia, proteinuria. |
| Osteocondroma | <25 años | Excrecencia ósea con cortical y médula continuas, en unión condrocostal. | Asintomático, puede palparse como nódulo duro. |
Esternón: una localización de alto riesgo
Regla fundamental: En el esternón, cualquier lesión lítica debe considerarse maligna hasta que se demuestre lo contrario. La frecuencia de metástasis y tumores primarios malignos supera ampliamente a la de lesiones benignas.
- Condrosarcoma: Es el tumor primario más frecuente. Suele presentar calcificaciones en anillos y arcos, destrucción cortical y masa asociada.
- Metástasis: Especialmente de mama, pulmón y tiroides. Pueden ser líticas o mixtas.
- Linfoma y mieloma: También pueden afectar al esternón, a menudo con lesiones líticas y dolor.
Pautas para la interpretación de lesiones costales
- No banalizar las lesiones benignas: Aunque muchas lesiones costales son benignas (displasia fibrosa, encondroma, osteocondroma), no se debe infravalorar una lesión lítica o mixta sin un estudio adecuado.
- Unión condrocostal y costovertebral: La presencia de matriz condroide en estas zonas orienta hacia encondroma o condrosarcoma. La edad y el dolor ayudan a diferenciarlos.
- Masa dolorosa de pared torácica anterior: Obliga a pensar en condrosarcoma, sobre todo cerca de la unión condrocostal o esternocostal.
- Patología secundaria: Las costillas son asiento frecuente de metástasis y de invasión directa desde tumores pulmonares o mamarios. Siempre debe investigarse el antecedente oncológico.
Técnicas de imagen y errores evitables
- TC torácica: Es la prueba que mejor caracteriza la lesión costal, permitiendo evaluar la destrucción cortical, la matriz mineralizada y la relación con pleura y pulmón.
- RM: Aporta información adicional sobre la médula ósea y las partes blandas, pero no sustituye a la TC para el análisis de la matriz.
- Lesión cartilaginosa costal: Si es dolorosa o de gran tamaño, no debe etiquetarse como benigna sin una correlación cuidadosa; en costillas y esternón el umbral de sospecha de malignidad debe ser bajo.
Esternón: lo que cambia la conducta
- Primero, pensar en malignidad: En el esternón, las metástasis son las neoplasias más frecuentes, y entre los tumores primarios predominan los malignos (condrosarcoma, linfoma, mieloma).
- Condrosarcoma: Es el tumor maligno primario más característico. Sus calcificaciones en anillos y arcos, la destrucción cortical y la masa lobulada son datos clave.
- TC como técnica principal: La TC define mejor la mineralización y la extensión intratorácica; la RM ayuda si hay sospecha de invasión mediastínica.
- Regla útil: Una lesión esternal nueva en un adulto nunca debe considerarse un hallazgo banal hasta excluir metástasis, condrosarcoma, linfoma o mieloma.
Columna vertebral
En la columna vertebral, la localización dentro de la vértebra (cuerpo vs. elementos posteriores) tiene un valor diagnóstico crucial. Más que aplicar la clásica división epífisis-metáfisis-diáfisis, aquí debemos distinguir de entrada el cuerpo vertebral de los elementos posteriores, porque esa diferenciación orienta de forma determinante el diagnóstico diferencial.
Representación esquemática de la distribución tumoral
La columna merece una figura propia porque la división útil no es la epífisis-metáfisis-diáfisis, sino cuerpo vertebral frente a elementos posteriores. Esta separación cambia de manera importante el diagnóstico diferencial, como se ilustra a continuación.
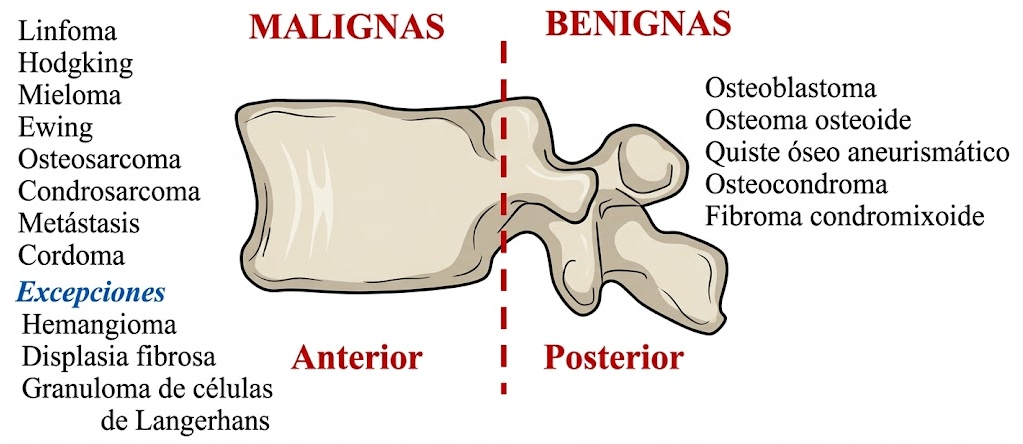
Cuerpo vertebral
El cuerpo vertebral es el asiento más frecuente de lesiones malignas y también de algunas benignas características. La siguiente tabla resume las entidades más relevantes, con su frecuencia orientativa y claves diagnósticas.
| Entidad | Frecuencia orientativa | Clave de orientación |
|---|---|---|
| Mieloma / plasmocitoma | Muy frecuente | Lesión lítica, a veces múltiple; en mayores de 50 años. La RM muestra infiltración medular difusa o focal. |
| Hemangioma vertebral | Frecuente | Trabéculas verticales engrosadas, aspecto estriado. Generalmente incidental y asintomático. |
| Metástasis | Muy frecuente | Afectación pedicular, infiltración del cuerpo, colapso vertebral. Suele haber antecedente oncológico. |
| Linfoma | Menos frecuente | Puede dar una vértebra de marfil (esclerosis difusa) o un patrón lítico con masa paravertebral. |
| Enfermedad de Paget | Adulto mayor | Vértebra aumentada de tamaño, con cambios mixtos (esclerosis y lisis) y engrosamiento de la cortical. |
| LCH (niño) | Infantil | Vértebra plana (vertebra plana) por colapso completo del cuerpo, con preservación de los pedículos. |
| Sarcoma de Ewing | Niño / adolescente | Lesión lítica destructiva con gran masa paravertebral, a menudo con síntomas neurológicos. |
Elementos posteriores
Los elementos posteriores (pedículos, láminas, apófisis espinosas y transversas) son la localización característica de varios tumores benignos y de algunas lesiones intermedias. En niños y adolescentes, una lesión aquí debe hacer pensar antes en tumor primario benigno que en metástasis.
- Osteoblastoma: Tumor óseo benigno, pero localmente agresivo. Se presenta como una lesión expansiva, a veces con matriz ósea, que puede causar dolor y escoliosis.
- Osteoma osteoide: Pequeño nidus radiolúcido rodeado de esclerosis reactiva. Típico dolor nocturno que cede con AINE.
- Quiste óseo aneurismático: Lesión expansiva, multiloculada, con niveles líquido-líquido en RM. Puede afectar cualquier elemento posterior y extenderse al cuerpo.
- Osteocondroma: Excrecencia ósea con cortical y médula continuas. En columna es raro, pero puede asentar en apófisis espinosas.
Signos radiológicos de especial valor
- Pedículo desaparecido (missing owl eye): La ausencia de un pedículo en la radiografía simple es un signo de alarma que orienta a lesión agresiva, especialmente metástasis o linfoma.
- RM con hiposeñal T1 en médula ósea: La pérdida de la señal grasa normal sugiere reemplazo por tumor, infiltración o proceso hematológico (mieloma, metástasis).
Pitfalls y recomendaciones técnicas
- Osteoma osteoide y osteoblastoma vertebrales: La TC es superior a la RM para detectar el nidus, ya que en la RM el edema óseo y de partes blandas puede ser tan llamativo que oculte la lesión principal.
- Pedículo afectado: Aunque es un dato de alarma, no distingue por sí solo entre metástasis, linfoma y otras lesiones infiltrativas. Requiere correlación con la clínica y otras pruebas.
- Vértebra plana infantil: La asociación clásica es con LCH, pero el sarcoma de Ewing, la infección y otras causas también pueden producir colapso vertebral. La presencia de masa paravertebral orienta hacia Ewing.
Sacro
El sacro es una localización compleja por su anatomía y por la variedad de tumores que pueden asentar en él. La persistencia de médula hematopoyética lo convierte en un sitio frecuente de metástasis y mieloma. Además, alberga tumores primarios característicos como el cordoma y el tumor de células gigantes.
Lesiones más frecuentes en el sacro
| Entidad | Frecuencia | Clave diagnóstica |
|---|---|---|
| Cordoma | Frecuente | Línea media, sacro bajo (S3-S5), adulto, masa presacra, destrucción ósea. |
| Condrosarcoma | Frecuente | Matriz condroide con calcificaciones en anillos y arcos, crecimiento lento. |
| Tumor de células gigantes (TCG) | Adulto joven | Localización excéntrica, yuxtaarticular, puede cruzar la articulación sacroilíaca. |
| Quiste óseo aneurismático | Niño / adolescente | Expansivo, niveles líquido-líquido, puede afectar todo el sacro. |
| Mieloma / metástasis | >50 años | Lesiones líticas múltiples, a menudo con afectación de otros huesos. |
Patrones topográficos que orientan el diagnóstico
- Línea media y sacro bajo (S3-S5): Este patrón es muy sugestivo de cordoma, especialmente si se acompaña de una gran masa presacra.
- Lesión excéntrica que afecta o cruza la articulación sacroilíaca: Favorece el tumor de células gigantes, que tiende a localizarse cerca de la articulación.
- Lesiones múltiples o paciente oncológico/hematológico: Pensar en metástasis o mieloma como primera opción.
- Matriz condroide con anillos y arcos: Orientan hacia condrosarcoma, aunque el cordoma también puede tener áreas condroides.
Lo que debe recordarse siempre sobre el sacro
- Metástasis: Son la causa más frecuente de tumor en el sacro, debido a la persistencia de médula hematopoyética. Ante una lesión sacra, siempre hay que descartar un tumor primario oculto.
- Cordoma: Es el tumor primario más característico y “de examen”. Su localización en línea media, en sacro bajo, con destrucción ósea y masa presacra, es casi patognomónica.
- TCG sacro: El otro gran tumor primario a recordar. Aparece en adultos jóvenes, es excéntrico y tiende a aproximarse o cruzar la articulación sacroilíaca.
- Radiografía simple: Suele ser insuficiente; la evaluación del sacro requiere TC y RM complementarias. La TC valora mejor la destrucción ósea y la matriz; la RM, la extensión a partes blandas y el compromiso neurológico.
Biopsia en el sacro: cómo evitar errores
- Planificación obligada: La biopsia debe ser realizada por el equipo quirúrgico que llevará a cabo la eventual resección. El trayecto debe diseñarse para que pueda ser incluido en la pieza quirúrgica sin contaminar compartimentos adyacentes.
- Evitar cruzar articulaciones: Siempre que sea posible, el trayecto no debe atravesar la articulación sacroilíaca ni otros espacios que puedan ampliar la contaminación tumoral.
- TC y RM son complementarias: La TC guía la biopsia hacia áreas sólidas y no necróticas; la RM ayuda a identificar la extensión tumoral y a planificar el abordaje.
Pelvis
La pelvis es una localización compleja por su anatomía tridimensional y por la variedad de tumores que pueden asentar en ella. Los huesos ilíacos, el isquion y el pubis albergan tanto tumores primarios (condrosarcoma, sarcoma de Ewing) como metástasis y lesiones hematológicas. La proximidad a estructuras vasculares, nerviosas y viscerales hace que el diagnóstico y el tratamiento sean particularmente desafiantes.
Lesiones más frecuentes en la pelvis
| Entidad | Frecuencia orientativa | Clave diagnóstica | Comentario |
|---|---|---|---|
| Condrosarcoma | Muy frecuente | Matriz condroide, masa lobulada, destrucción ósea. | Es el tumor primario más común en pelvis. Crece lentamente pero puede alcanzar gran tamaño. |
| Metástasis | Muy frecuentes | Próstata (blásticas), mama, pulmón, riñón (líticas). | A menudo múltiples, con antecedente oncológico. |
| Mieloma | Frecuente | Lesiones líticas múltiples, en sacabocados. | Afecta a adultos mayores, puede asociarse a anemia y proteinuria. |
| Sarcoma de Ewing | Niño / adolescente | Ala ilíaca, masa asociada, patrón permeativo. | Muy agresivo, con dolor y síntomas generales. |
| Osteosarcoma | Menos frecuente | Matriz osteoide, patrón mixto. | En pelvis tiene peor pronóstico que en huesos largos por diagnóstico tardío. |
Perlas oncológicas para pelvis y cintura escapular
- Lesión condroide axial no equivale a lesión condroide apendicular: En la pelvis, la escápula y el cráneo, la interpretación debe ser más cautelosa. El término "condroma" (encondroma) se reserva para el esqueleto apendicular; las lesiones condroides del esqueleto axial, especialmente si son dolorosas o muestran escotadura endóstica, deben considerarse condrosarcomas de bajo grado hasta que se demuestre lo contrario.
- Consecuencia práctica: Una lesión condroide dolorosa o con erosión cortical en la pelvis merece una evaluación especializada y probablemente una biopsia, aunque la imagen no sea muy agresiva.
- Volumen tumoral: En la pelvis, el pronóstico no depende solo de la histología, sino también del tamaño tumoral y de las estructuras comprometidas (vasos ilíacos, nervio ciático, vejiga, recto).
Metástasis blásticas, especialmente de próstata
Las metástasis de cáncer de próstata suelen ser osteoblásticas y pueden no requerir estabilización quirúrgica inicial. Sin embargo, cuando afectan a la región periacetabular o al ilion, pueden comprometer la mecánica de la cadera y provocar dolor con la carga. En estos casos, es necesario evaluar el riesgo de fractura y considerar tratamientos reconstructivos (artroplastia, cementoplastia) además del tratamiento sistémico.
Claves para la interpretación de la pelvis
- Edad y médula ósea: En el adulto, una lesión pélvica lítica o mixta obliga a pensar antes en metástasis, mieloma o linfoma que en tumores primarios raros. El antecedente oncológico es fundamental.
- TC y RM son complementarias: La TC es insustituible para valorar la matriz mineralizada, la reacción perióstica y la rotura cortical. La RM es necesaria para evaluar la extensión a partes blandas, la afectación de la médula ósea y las relaciones con el paquete vasculonervioso.
- Región periacetabular: Aunque la lesión no sea de alto grado, el dato decisivo puede ser el riesgo mecánico sobre el acetábulo. Una lesión que comprometa la estabilidad de la cadera justifica una actitud más intervencionista.
- Biopsia pélvica: El trayecto debe planificarse conjuntamente con el cirujano ortopédico oncológico para evitar contaminar compartimentos que puedan comprometer una futura resección o reconstrucción.
Resumen práctico
Indicaciones
- Crán. y mandíbula: displasia fibrosa, LCH, hemangioma, metástasis, mieloma, cordoma, osteosarcoma.
- Costillas y esternón: condrosarcoma, metástasis, displasia fibrosa, sarcoma de Ewing.
- Columna: metástasis, mieloma, hemangioma, osteoblastoma, osteoma osteoide.
- Sacro: cordoma, condrosarcoma, TCG, metástasis, mieloma.
- Pelvis: condrosarcoma, metástasis, mieloma, sarcoma de Ewing, osteosarcoma.
Técnica
- TC para matriz ósea, destrucción cortical y relación con estructuras.
- RM para extensión medular y partes blandas.
- Gammagrafía ósea y PET-TC en casos seleccionados (estadificación).
- Biopsia planificada con equipo quirúrgico, trayecto excindible.
Riesgos y complicaciones
- Infradiagnosticar condrosarcoma en lesión condroide axial (no apendicular).
- No considerar metástasis en lesión lítica pélvica o sacra de adulto.
- Biopsiar sin planificar en sacro o pelvis, contaminando compartimentos.
- Confundir hemangioma vertebral con metástasis (por hipercaptación en RM).
Qué esperar del resultado
- Orientación diagnóstica correcta en >80% de los casos.
- Reducción de biopsias innecesarias en lesiones típicas benignas.
- Mejor planificación quirúrgica y menor morbilidad.
- Derivación oportuna a centros de referencia en lesiones agresivas.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Crán. y mandíbula: displasia fibrosa, LCH, hemangioma, metástasis, mieloma, cordoma, osteosarcoma.
- ✓ Costillas y esternón: condrosarcoma, metástasis, displasia fibrosa, sarcoma de Ewing.
- ✓ Columna: metástasis, mieloma, hemangioma, osteoblastoma, osteoma osteoide.
- ✓ Sacro: cordoma, condrosarcoma, TCG, metástasis, mieloma.
- ✓ Pelvis: condrosarcoma, metástasis, mieloma, sarcoma de Ewing, osteosarcoma.
🔧 Técnica
- 🔧 TC para matriz ósea, destrucción cortical y relación con estructuras.
- 🔧 RM para extensión medular y partes blandas.
- 🔧 Gammagrafía ósea y PET-TC en casos seleccionados (estadificación).
- 🔧 Biopsia planificada con equipo quirúrgico, trayecto excindible.
⚠️ Riesgos
- ⚠️ Infradiagnosticar condrosarcoma en lesión condroide axial (no apendicular).
- ⚠️ No considerar metástasis en lesión lítica pélvica o sacra de adulto.
- ⚠️ Biopsiar sin planificar en sacro o pelvis, contaminando compartimentos.
- ⚠️ Confundir hemangioma vertebral con metástasis (por hipercaptación en RM).
✅ Resultados esperados
- ✅ Orientación diagnóstica correcta en >80% de los casos.
- ✅ Reducción de biopsias innecesarias en lesiones típicas benignas.
- ✅ Mejor planificación quirúrgica y menor morbilidad.
- ✅ Derivación oportuna a centros de referencia en lesiones agresivas.
