I. Fundamentos, fisis, notas y algoritmo
Primera parte pública del tema. Reúne la base conceptual: orientación rápida, compartimentos, relación con la fisis, guía de figuras, notas de actualización y algoritmo general. Es la parte que conviene leer primero y consultar después cuando el caso no encaja bien.
0.2) Semáforo topográfico de consulta rápida
Muy orientador
- 📍 Epífisis + esqueleto inmaduro → condroblastoma.
- 📍 Epífisis + fisis cerrada → TCG hasta demostrar lo contrario.
- 📍 Diáfisis tibial → pensar pronto en adamantinoma.
- 📍 Arco posterior vertebral → osteoblastoma / osteoma osteoide.
Interpretar con contexto
- 📍 Lesión cartilaginosa en pelvis, escápula o esternón: menos tolerancia para llamarla benigna.
- 📍 Lesión dolorosa del pie, cuello femoral o columna con RM muy edematosa: descartar osteoma osteoide con TC.
- 📍 Rótula y calcáneo: tratarlos como equivalentes epifisarios ayuda mucho.
Alta alarma oncológica
- ⚠️ Esternón, pelvis, sacro y escápula: manejar como malignidad hasta demostrar lo contrario.
- ⚠️ Mayor de 40 años con lesión axial o de cintura → antes metástasis, mieloma/plasmocitoma o linfoma.
- ⚠️ Biopsia: nunca improvisarla en territorios complejos.
Utilidad real: este semáforo no sustituye el desarrollo largo del tema; sirve para orientarte en los primeros 30–60 segundos de lectura del caso.
0) En 1 minuto
- Principio fundamental: La localización anatómica es el predictor más específico del tipo histológico de un tumor óseo, solo superado por la edad del paciente.
- Epífisis (fisis cerrada): Tumor de células gigantes (80%), condroblastoma (excepcional si fisis abierta), quiste óseo aneurismático secundario, metástasis (anciano).
- Epífisis (fisis abierta): Condroblastoma (casi exclusivo), osteomielitis, quiste óseo aneurismático (raro).
- Metáfisis: Localización más frecuente de la mayoría de tumores. Osteosarcoma, encondroma, condrosarcoma central, quiste óseo solitario, quiste óseo aneurismático, fibroma no osificante, displasia fibrosa, osteoblastoma.
- Diáfisis: Sarcoma de Ewing, adamantinoma (tibia), displasia fibrosa, histiocitosis, linfoma, mieloma, osteoma osteoide.
- Elementos posteriores vertebrales: Osteoblastoma, osteoma osteoide, quiste óseo aneurismático.
- Cuerpo vertebral: Adulto: hemangioma, metástasis, mieloma, linfoma, Paget. Niño: histiocitosis (vértebra plana), sarcoma de Ewing.
- Equivalentes epifisarios: Rótula, calcáneo, olécranon, trocánter mayor, cabeza del peroné, apófisis.
- Localizaciones de riesgo: Esternón, pelvis, escápula, sacro.
Pitfall: El error más grave es no considerar la posibilidad de un tumor primario en una localización atípica. La correlación radiológica y la biopsia son obligatorias cuando el caso no encaja.
Señales de alarma que obligan a cambiar de marcha
- Dolor progresivo, nocturno o desproporcionado.
- Masa de partes blandas, reacción perióstica agresiva o destrucción cortical amplia.
- Paciente mayor de 40 años con lesión axial o de cintura.
- Discordancia clínica-radiológica.
- Localización problemática: pelvis, sacro, esternón, escápula y base craneal.
Uso práctico: estas señales no sustituyen el diagnóstico por imagen, pero sí cambian el umbral de derivación y de planificación de la biopsia.
0.1) Glosario rápido de siglas
Tumor de células gigantes
Quiste óseo aneurismático
Quiste óseo simple o solitario
Fibroma no osificante
Osteoma osteoide
Histiocitosis de células de Langerhans
Tomografía computarizada
Resonancia magnética
Tumor cartilaginoso atípico
Sarcoma pleomórfico indiferenciado
1) Conceptos generales
Bases fisiopatológicas de la predilección anatómica
La distribución no aleatoria de los tumores óseos obedece a factores bien establecidos:
- Vascularización: las metáfisis de los huesos largos son regiones de alto flujo.
- Ritmo de crecimiento: las zonas de osificación más activa son más vulnerables.
- Restos embrionarios: el adamantinoma se localiza casi exclusivamente en la tibia.
- Microambiente medular: la médula ósea roja favorece ciertos tumores de células redondas.
Mapas de orientación visual
Estos esquemas resumen dos principios básicos del análisis topográfico de los tumores óseos. El primero ordena la lesión según su segmento longitudinal —epífisis, metáfisis o diáfisis— y, en un segundo nivel, según el compartimento anatómico de origen —medular, excéntrico, cortical o yuxtacortical—. El segundo destaca aquellas localizaciones en las que la probabilidad de agresividad biológica o malignidad es mayor y en las que, por tanto, el umbral de sospecha inicial debe ser más alto.
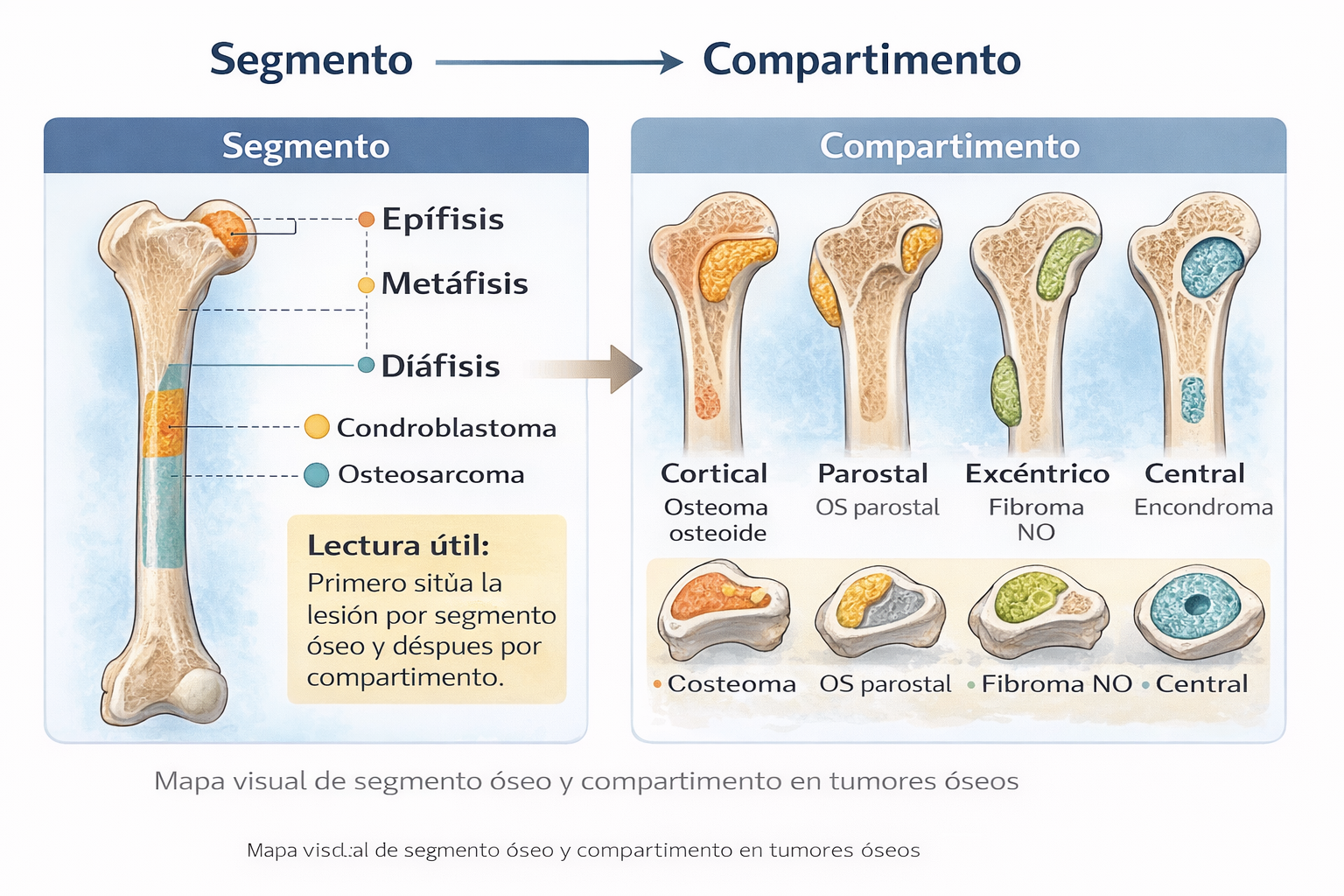
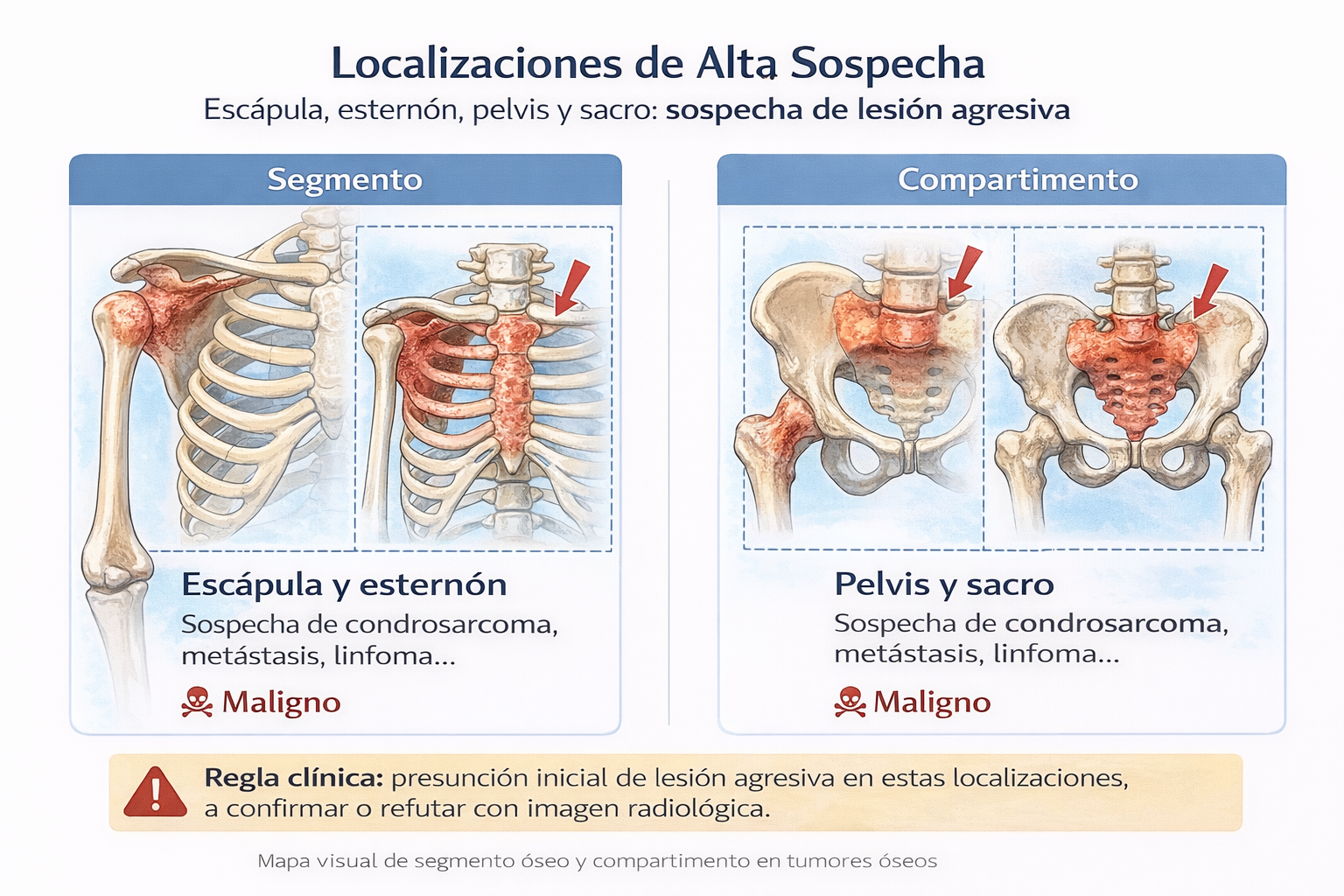
Estos mapas tienen una finalidad didáctica y organizativa. No sustituyen la radiografía, la TC ni la RM, pero ayudan a estructurar correctamente la primera hipótesis diagnóstica.
Principios de orientación diagnóstica por localización
- Una lesión epifisaria en un adulto joven obliga a considerar en primer lugar un tumor de células gigantes, salvo que existan datos discordantes.
- Una lesión epifisaria en un paciente esqueléticamente inmaduro orienta de forma preferente hacia condroblastoma.
- Una lesión de los elementos posteriores vertebrales, especialmente en niños y adolescentes, debe hacer pensar antes en osteoblastoma u osteoma osteoide.
- Una lesión diafisaria en la infancia o la adolescencia exige incluir de forma prioritaria el sarcoma de Ewing en el diagnóstico diferencial.
- Una lesión cortical diafisaria tibial en un adulto joven debe hacer valorar de forma específica la posibilidad de adamantinoma.
- Una lesión esternal debe considerarse potencialmente maligna hasta demostrar lo contrario, con especial atención a condrosarcoma, metástasis y linfoma.
- Las localizaciones equivalentes epifisarias, como la rótula o el calcáneo, deben interpretarse con una lógica diagnóstica análoga a la de una epífisis convencional.
Influencia de la edad en el diagnóstico diferencial
| Edad orientativa | Entidades prioritarias | Localizaciones orientadoras |
|---|---|---|
| Infancia / primera década | QOS, FNO, LCH, displasia fibrosa, procesos infecciosos simuladores | Metáfisis de huesos largos, cráneo y columna infantil |
| 10–20 años | Condroblastoma, osteosarcoma, sarcoma de Ewing, osteoma osteoide, osteoblastoma, QOA | Epífisis y apófisis, metáfisis de la rodilla, diáfisis, arco posterior vertebral |
| 20–40 años | TCG, adamantinoma, ACT/condrosarcoma central de bajo grado, plasmocitoma ocasional | Epífisis tras el cierre fisario, tibia cortical, pelvis y cintura escapular |
| >40 años | Metástasis, mieloma/plasmocitoma, linfoma, condrosarcoma, lesiones sobre hueso previamente alterado | Esqueleto axial, pelvis, cintura escapular, cuerpo vertebral |
Interpretación práctica: la localización anatómica rara vez debe valorarse de forma aislada; su rendimiento diagnóstico aumenta de manera sustancial cuando se cruza con la edad del paciente.
Conducta ante la discordancia entre clínica, edad e imagen
Principio general: cuando una lesión aparentemente típica deja de encajar en alguno de sus ejes mayores —edad, localización o patrón radiográfico— debe dejar de considerarse una lesión típica y ser reevaluada de forma sistemática.
- Lesión cartilaginosa dolorosa en pelvis o escápula: reducir el umbral para sospechar condrosarcoma.
- Edema muy marcado en RM de pie, columna o cuello femoral con radiografía poco concluyente: descartar osteoma osteoide mediante TC.
- Lesión epifisaria en adulto con fisis cerrada sin patrón subcondral típico de TCG: reconsiderar diferencial.
- Lesión cortical tibial inicialmente interpretada como benigna pero con progresión clínica o radiológica: revisar posibilidad de adamantinoma.
Mapas integrados de predilección anatómica y compartimentos
Estas imágenes condensan dos niveles complementarios de análisis. La primera resume la distribución preferencial de las principales entidades en el hueso largo según el segmento afectado. La segunda introduce la lectura por compartimentos.
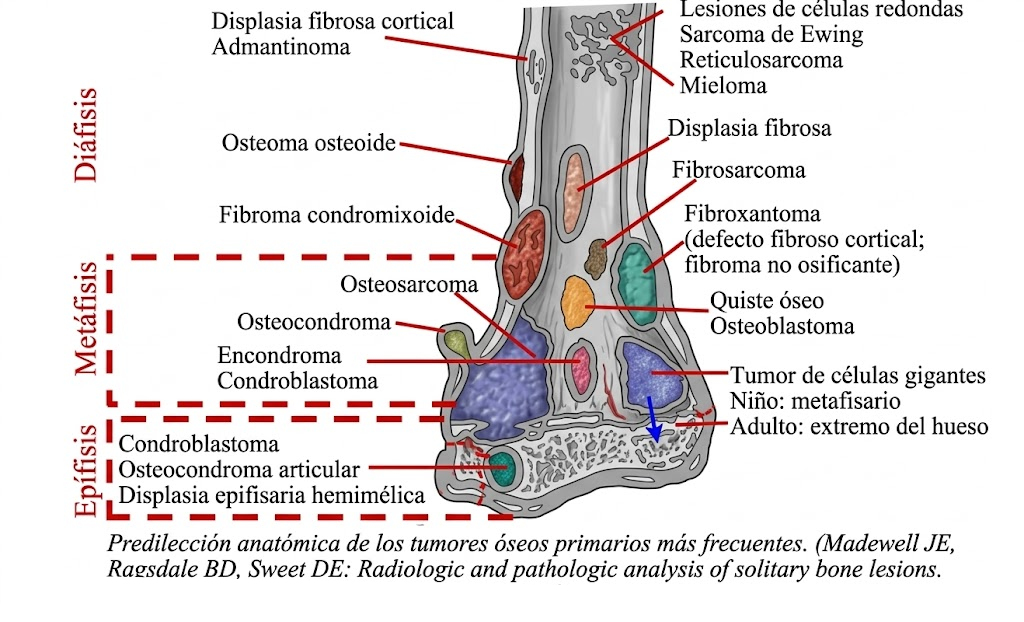
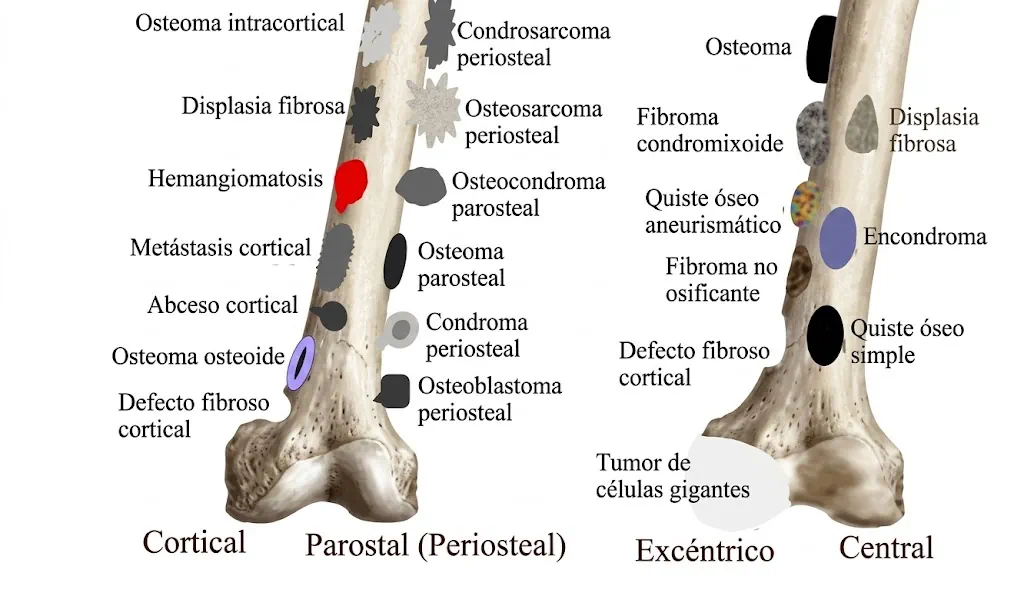
2) Relación con el cartílago de crecimiento
La relación de la lesión con la fisis constituye una variable diagnóstica mayor y no un mero dato descriptivo. Una localización epifisaria adquiere un significado distinto según el paciente tenga la fisis abierta o cerrada, y esta diferencia condiciona tanto el diagnóstico diferencial como la planificación terapéutica.
- Dogma clásico: «los tumores malignos respetan la fisis». Este enunciado es incorrecto.
- Evidencia aportada por la RM:
- Osteosarcoma: puede presentar extensión transfisaria en un porcentaje elevado de casos.
- Sarcoma de Ewing: también puede atravesar la fisis, aunque con menor frecuencia.
- Condrosarcoma: excepcional en la infancia, pero no necesariamente limitado por la barrera fisaria.
- Consecuencia quirúrgica: la aparente integridad fisaria en radiografía simple no excluye extensión microscópica o subradiológica; la planificación local debe basarse en la RM.
Claves para evitar errores en lesiones epifisarias
- Condroblastoma: debe considerarse no solo en epífisis, sino también en apófisis y en localizaciones equivalentes epifisarias del esqueleto inmaduro.
- TCG: en pacientes con maduración esquelética incompleta puede conservar un componente metafisario o epimetafisario; tras el cierre fisario, la localización epifisaria y subcondral adquiere mucho mayor peso diagnóstico.
- La RM es la técnica decisiva cuando la duda afecta a la extensión transfisaria, epifisaria o subcondral.
- No toda lesión yuxtaarticular es verdaderamente epifisaria: algunas metáfisis altas o apófisis prominentes pueden simular una topografía epifisaria.
Esquemas visuales: estado de la fisis y localizaciones equivalentes
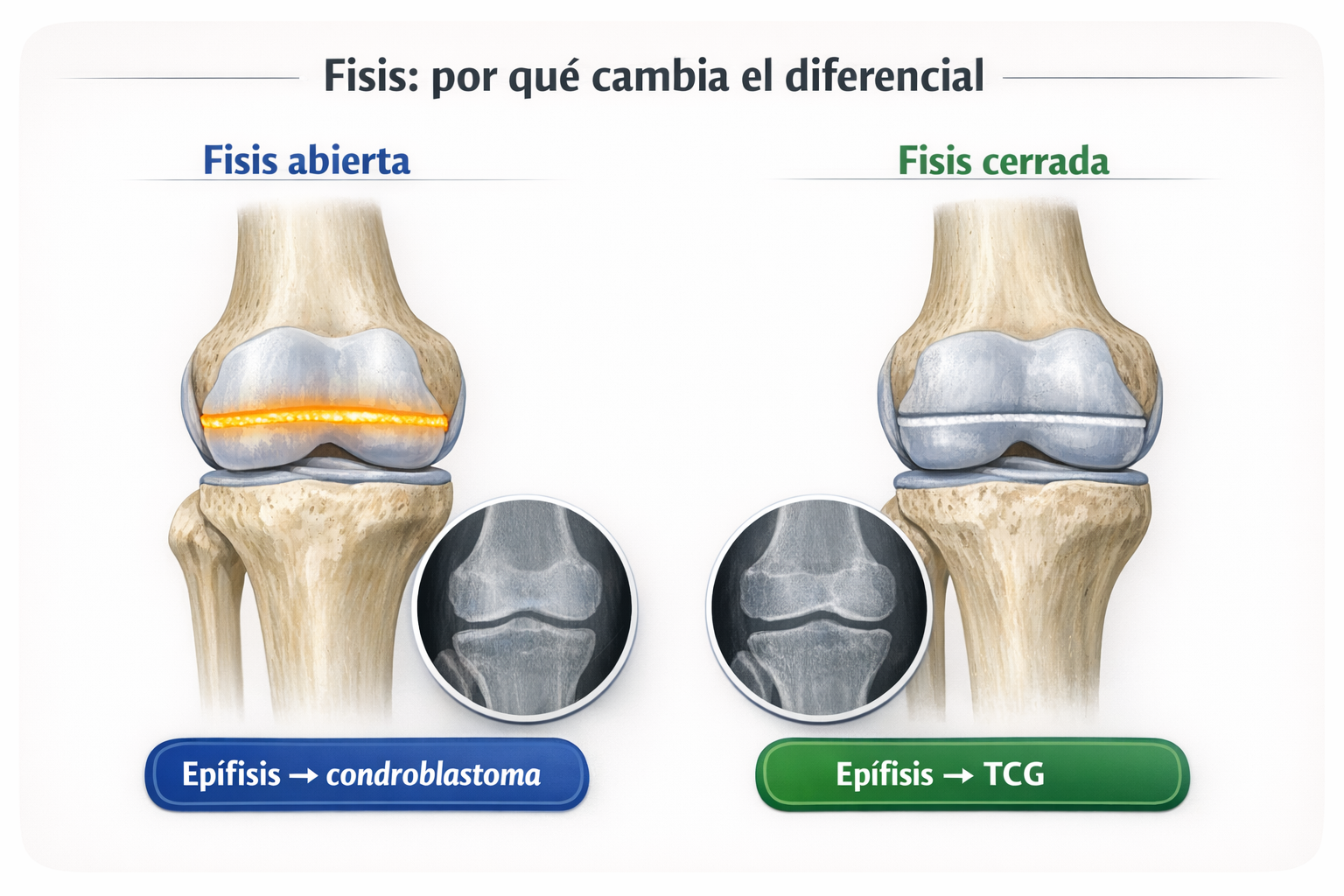
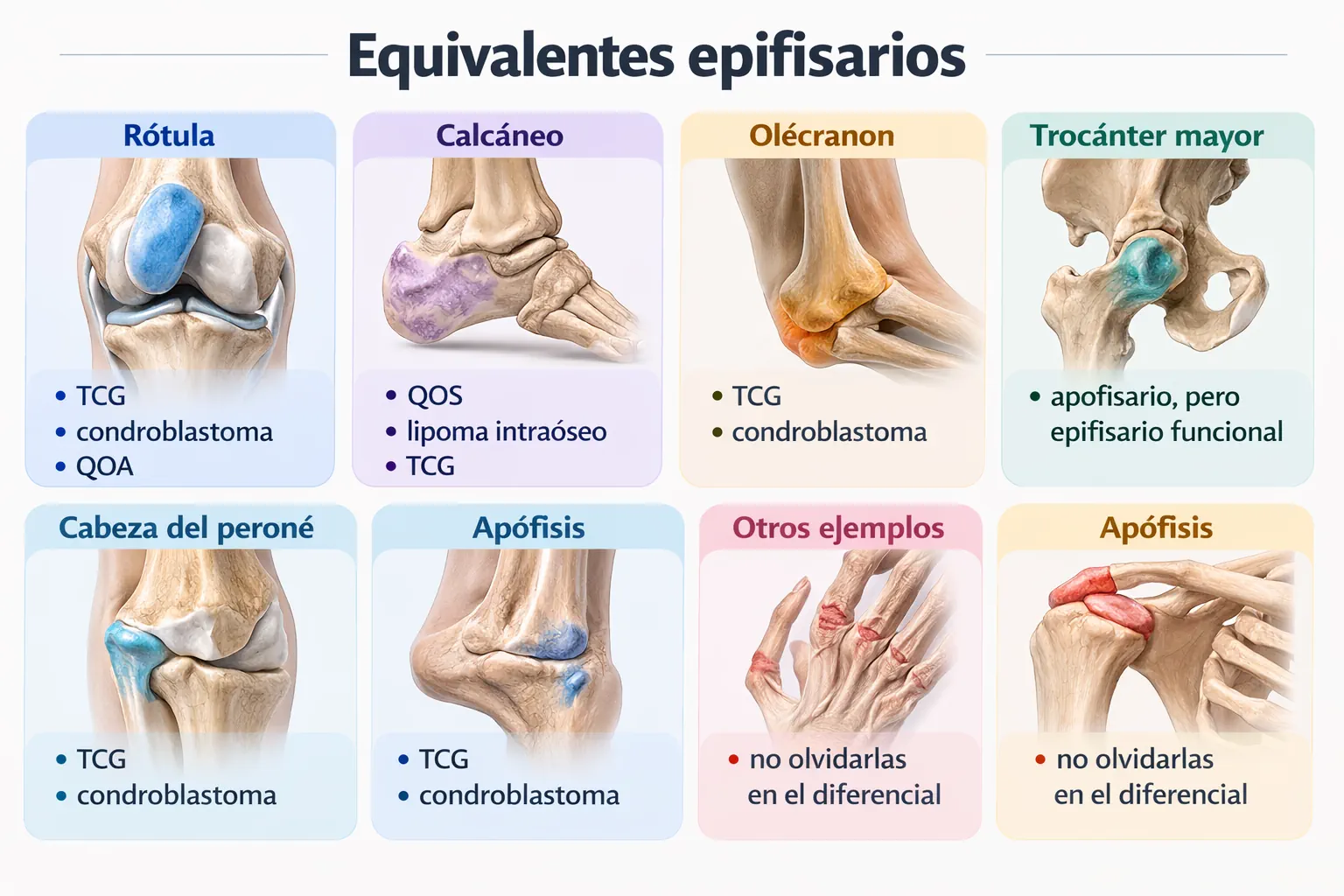
Esquemas clásicos sobre maduración esquelética y localización
Estas imágenes sintetizan de forma particularmente eficaz la relación entre maduración ósea, topografía y diagnóstico diferencial. Su valor no es solo ilustrativo: permiten fijar patrones de asociación que continúan siendo de gran utilidad tanto en la práctica clínica como en la docencia.
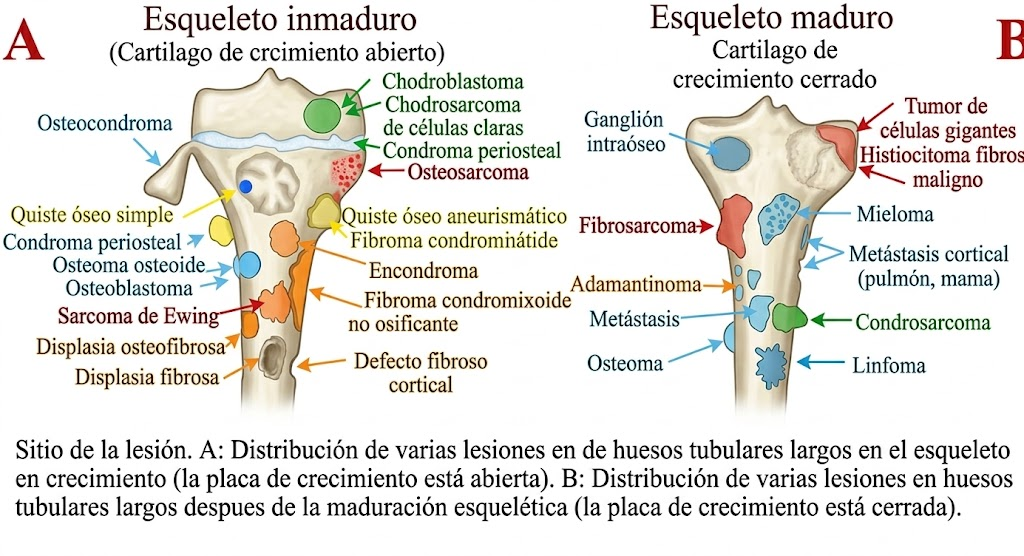
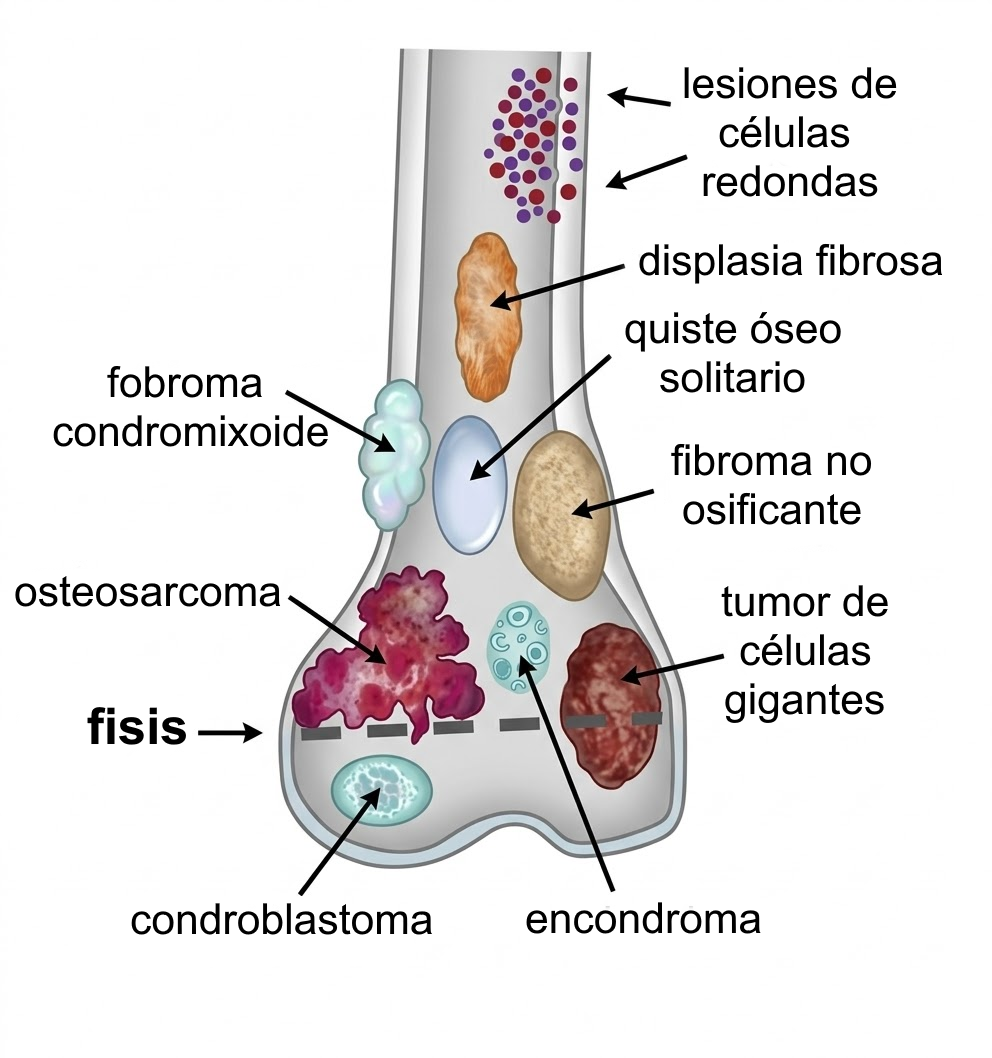
2.1) Guía de figuras integradas en el texto
📖 Ver guía de figuras y criterio de colocación
Las figuras clásicas ya no quedan agrupadas como un bloque aislado. Se reparten en los apartados donde realmente ayudan a leer el tema. Así el archivo sigue siendo largo, pero más navegable: la imagen aparece donde resuelve la duda, no al margen.
- Figura 4: mapa global de predilección anatómica en hueso largo, situada en Conceptos generales.
- Figura 3: lectura por compartimentos, situada también en Conceptos generales.
- Figura 1 y Figura 5: relación entre fisis y localización, situadas en Relación con el cartílago de crecimiento.
- Figura 2: distribución vertebral entre cuerpo y elementos posteriores, situada en Columna vertebral (parte II).
Decisión editorial: se mantiene un único archivo, pero se evita que las imágenes queden relegadas a un apéndice. En la conversión final a PHP podrá mantenerse esta distribución o integrarse todavía más visualmente dentro de cada subsección.
22) Notas explicativas y actualizaciones (2026)
📖 Ver notas de clasificación, genética y reglas de oro
Nomenclatura / clasificación
- HFM: término suprimido → UPS u otra entidad tras IHQ/molecular.
- Hemangiopericitoma: reclasificado como SFT (STAT6; NAB2–STAT6).
- Granuloma reparativo gigantocelular: ahora granuloma central de células gigantes.
- Displasia osteofibrosa: entidad distinta de displasia fibrosa; tibia anterior infantil.
Genética y localización
- Condroblastoma: H3F3B (K36M) → predilección epifisaria.
- TCG: H3F3A (G34W) → epífisis del adulto joven.
- OS parosteal: MDM2 amplificado → localización superficial típica.
- Cordoma: brachyury → línea media.
Reglas de oro (localización)
- Epífisis en adolescente → condroblastoma.
- Epífisis en adulto joven → TCG.
- Diáfisis en niño → Ewing.
- Diáfisis tibial en adulto joven → adamantinoma.
- Arco posterior vertebral en joven → osteoblastoma / osteoma osteoide.
23) Algoritmo diagnóstico por localización
Algoritmo de interpretación práctica
1. Definir el territorio anatómico. El primer paso consiste en separar el esqueleto axial del esqueleto apendicular. Esta distinción tiene valor inmediato porque el esqueleto axial concentra una mayor proporción de lesiones malignas primarias, infiltrativas y secundarias.
2. Identificar el hueso concreto. Algunas localizaciones tienen un peso predictivo muy superior al de otras. La tibia diafisaria obliga a considerar adamantinoma; el arco posterior vertebral orienta hacia osteoblastoma u osteoma osteoide; pelvis, escápula, esternón y sacro exigen una actitud inicial de mayor prudencia oncológica.
3. Determinar el segmento óseo afectado. La distribución epifisaria, metafisaria o diafisaria sigue siendo uno de los ejes más sólidos de la semiología tumoral ósea.
4. Precisar el compartimento de origen. La localización medular, excéntrica, cortical o yuxtacortical refina de manera decisiva el diagnóstico diferencial.
5. Integrar edad y patrón radiológico. La combinación entre edad, localización, matriz mineralizada, zona de transición, destrucción cortical, reacción perióstica y masa de partes blandas suele reducir el diferencial a un número limitado de posibilidades.
6. Reconocer las localizaciones de alta alarma. Las lesiones del esternón, pelvis, escápula y sacro deben considerarse de entrada como potencialmente agresivas hasta que la imagen y, en su caso, la histología demuestren lo contrario.
Errores de interpretación más frecuentes
- Rebajar una lesión epifisaria de fisis cerrada a una lesión metafisoepifisaria inespecífica, con el consiguiente riesgo de infravalorar un tumor de células gigantes.
- Etiquetar como encondroma una lesión condroide dolorosa en pelvis, escápula o base craneal, donde el contexto anatómico reduce la tolerancia diagnóstica hacia la benignidad.
- Confiar exclusivamente en la RM para el diagnóstico de osteoma osteoide en pie, columna o cuello femoral, cuando la TC define mejor el nidus y la anatomía cortical.
- Interpretar de forma automática una lesión cortical tibial anterior como displasia osteofibrosa sin integrar edad, dolor, progresión o posible extensión medular.
- Biopsiar territorios complejos sin planificación previa, especialmente pelvis, escápula, esternón o sacro, donde un trayecto inadecuado puede condicionar la cirugía definitiva.
24) Cierre práctico
Cuándo no conviene biopsiar “ya” y qué debe quedar decidido antes
No toda lesión debe biopsiarse de inmediato. En tumores óseos, una biopsia correcta empieza antes de la aguja o de la incisión.
- Primero, radiografías de calidad y correlación clínica básica; después, TC o RM según la pregunta concreta. Biopsiar sin esa cartografía reduce el rendimiento y aumenta los errores de muestreo.
- El trayecto debe pensarse como parte de la cirugía definitiva, sobre todo en pelvis, sacro, escápula, esternón, mandíbula, mano y regiones próximas a paquetes neurovasculares o superficies articulares.
- Hay que evitar zonas necróticas, quísticas o hemorrágicas puras cuando se sospecha un componente sólido accesible; de lo contrario, la muestra puede ser no diagnóstica.
- Ante una lesión posiblemente metastásica o hematológica, la secuencia de estudio cambia: el contexto clínico, la analítica y el cribado de enfermedad sistémica pueden orientar mejor el sitio de biopsia y evitar procedimientos redundantes.
- Si la localización es de alta complejidad oncológica, la prioridad no es “hacer algo”, sino no contaminar el campo ni dificultar una resección futura.
Matriz integradora final: seis ejes para no perder el caso
| Eje | Pregunta | Qué cambia |
|---|---|---|
| Edad | ¿Esqueleto inmaduro, adulto joven o mayor de 40 años? | Sube o baja el peso de condroblastoma, TCG, osteosarcoma, Ewing, metástasis y mieloma. |
| Territorio | ¿Axial o apendicular? | En el esqueleto axial aumenta el sesgo hacia metástasis, mieloma, linfoma, cordoma y condrosarcoma. |
| Hueso | ¿Qué hueso exacto está afectado? | Tibia diafisaria, sacro, esternón, escápula, rótula, astrágalo o mano cambian mucho el diferencial. |
| Segmento | ¿Epífisis, metáfisis o diáfisis? | Ordena de forma inmediata los diagnósticos candidatos. |
| Compartimento | ¿Medular, excéntrico, cortical o yuxtacortical? | Refina el diagnóstico cuando dos lesiones comparten edad y segmento. |
| Agresividad + contexto | ¿Matriz, periostio, masa blanda, dolor y antecedentes? | Impide banalizar una lesión “típica” cuando la biología o la clínica no encajan. |
Lectura corta: si al terminar estos seis ejes sigues con un diferencial demasiado amplio, el problema suele estar en una mala definición del territorio o en una discordancia clínico-radiológica todavía no resuelta.
Checklist mínimo para el informe o la discusión clínica
- Edad y síntoma dominante: dolor mecánico, dolor nocturno, crecimiento, fractura o hallazgo incidental.
- Hueso y sublocalización: axial/apendicular, hueso exacto, segmento y compartimento.
- Patrón radiográfico principal: lítico, mixto o blástico; márgenes; destrucción cortical; masa de partes blandas; reacción perióstica.
- Matriz: condroide, osteoide, fibrosa o no concluyente.
- Diagnósticos prioritarios: máximo tres, ordenados por probabilidad.
- Conducta recomendada: radiografía comparativa, TC, RM, control, derivación o biopsia planificada.
Resumen práctico
Indicaciones
- I. Fundamentos y algoritmo: base conceptual, relación con la fisis, notas actualizadas.
- II. Esqueleto axial: cráneo, mandíbula, costillas, esternón, columna, sacro y pelvis.
- III. Extremidad superior: húmero proximal, escápula, mano y radio distal.
- IV. Extremidad inferior: fémur, tibia, peroné, pie, tobillo, rótula y tablas de síntesis.
Técnica
- Lectura jerárquica: segmento → compartimento → edad → matriz → agresividad.
- Uso de mapas visuales para fijar patrones de asociación.
- Correlación clínico-radiológica sistemática.
- Planificación cuidadosa de la biopsia en territorios complejos.
Riesgos y complicaciones
- No considerar la edad como factor principal junto a la localización.
- Infravalorar lesiones en esqueleto axial (pelvis, sacro, esternón).
- Confiar en RM para osteoma osteoide (TC es superior).
- Biopsiar sin planificación previa en áreas de alta complejidad.
Qué esperar del resultado
- Diagnóstico diferencial orientado correctamente en la mayoría de los casos.
- Mejor comprensión de la relación entre localización y tipo histológico.
- Reducción de errores diagnósticos iniciales.
- Herramienta docente eficaz para estudiantes y residentes.
Resumen para la práctica clínica
📌 Partes del tema
- ✓ I. Fundamentos y algoritmo: base conceptual, relación con la fisis, notas actualizadas.
- ✓ II. Esqueleto axial: cráneo, mandíbula, costillas, esternón, columna, sacro y pelvis.
- ✓ III. Extremidad superior: húmero proximal, escápula, mano y radio distal.
- ✓ IV. Extremidad inferior: fémur, tibia, peroné, pie, tobillo, rótula y tablas de síntesis.
🔧 Técnica
- 🔧 Lectura jerárquica: segmento → compartimento → edad → matriz → agresividad.
- 🔧 Uso de mapas visuales para fijar patrones de asociación.
- 🔧 Correlación clínico-radiológica sistemática.
- 🔧 Planificación cuidadosa de la biopsia en territorios complejos.
⚠️ Riesgos
- ⚠️ No considerar la edad como factor principal junto a la localización.
- ⚠️ Infravalorar lesiones en esqueleto axial (pelvis, sacro, esternón).
- ⚠️ Confiar en RM para osteoma osteoide (TC es superior).
- ⚠️ Biopsiar sin planificación previa en áreas de alta complejidad.
✅ Resultados esperados
- ✅ Diagnóstico diferencial orientado correctamente en la mayoría de los casos.
- ✅ Mejor comprensión de la relación entre localización y tipo histológico.
- ✅ Reducción de errores diagnósticos iniciales.
- ✅ Herramienta docente eficaz para estudiantes y residentes.
