Osteosarcomas Secundarios — Actualización 2026: neoplasias que surgen sobre enfermedad de Paget, hueso irradiado u otras lesiones óseas precursoras
Los osteosarcomas secundarios representan un grupo heterogéneo de tumores óseos malignos que se desarrollan sobre una lesión ósea preexistente, ya sea benigna (enfermedad de Paget, displasia fibrosa, infarto óseo) o como consecuencia de un agente externo (radiación ionizante). A diferencia del osteosarcoma primario, típico de adolescentes, los osteosarcomas secundarios afectan predominantemente a pacientes de mayor edad (generalmente >50-60 años). Su comportamiento biológico es, en general, tan agresivo como el del osteosarcoma convencional de alto grado, y su pronóstico, aunque tradicionalmente considerado peor, puede ser similar al de los primarios si se tratan con el mismo enfoque multimodal agresivo (quimioterapia y cirugía). La Actualización 2026 enfatiza la importancia de reconocer los criterios diagnósticos (especialmente en el sarcoma post-irradiación, con latencia mínima de 3-4 años), la necesidad de un tratamiento oncológico estándar (quimioterapia basada en MAP) y la vigilancia de segundas neoplasias en pacientes irradiados.
En 1 minuto
Tumores óseos malignos sobre lesión preexistente. Principales: sarcoma de Paget y osteosarcoma post-irradiación.
Dolor nuevo o cambio de patrón en Paget; masa/dolor en área irradiada (latencia >10 años). Edad >50-60 años.
En Paget: destrucción lítica agresiva con masa de partes blandas. En post-RT: lesión destructiva dentro del campo de radiación.
Biopsia que confirme osteosarcoma (osteoide). En post-RT: criterios de Cahan (campo, latencia, histología diferente).
Mismo enfoque que primario: QT neoadyuvante MAP, cirugía R0, QT adyuvante. Pronóstico similar si se trata agresivamente.
Conceptos
1.1 Definición y clasificación
Los osteosarcomas secundarios se definen como osteosarcomas que surgen en asociación con una lesión ósea preexistente, ya sea benigna, maligna de bajo grado, o como consecuencia de un agente físico (radiación). Representan aproximadamente el 4-7% de todos los osteosarcomas. Afectan típicamente a adultos mayores (5ª-7ª década de la vida). Las principales categorías son:
- Sarcoma sobre enfermedad de Paget: Es la forma más común de osteosarcoma secundario en ancianos. Ocurre en <1% de los pacientes con Paget, pero el riesgo es mayor en aquellos con enfermedad poliostótica y de larga evolución.
- Osteosarcoma post-irradiación: Secundario a radioterapia previa (generalmente dosis >30 Gy). Latencia media de 10-20 años (mínimo 3-4 años para el diagnóstico). Es el sarcoma radioinducido más frecuente.
- Sobre otras lesiones benignas: Infarto óseo, displasia fibrosa, osteomielitis crónica, tumor de células gigantes (raro).
- Sobre lesiones cartilaginosas: Desdiferenciación de un condrosarcoma de bajo grado (no es un osteosarcoma puro, sino un condrosarcoma desdiferenciado con componente osteosarcomatoso).
1.2 Epidemiología comparada
| Tipo | Edad media | Localización típica | Frecuencia relativa |
|---|---|---|---|
| Sarcoma de Paget | >65 años | Pelvis, fémur, húmero | La más común en >60 años |
| Post-irradiación | Variable | Dentro del campo de radiación | Hasta el 60% de sarcomas radioinducidos |
| Sobre infarto/displasia | 50-60 años | Metáfisis de huesos largos | Raro |
1.3 Etiopatogenia
- Enfermedad de Paget: El hueso pagético tiene un recambio óseo acelerado y desorganizado, con inestabilidad genética y predisposición a la transformación maligna. Se han implicado mutaciones en el gen SQSTM1 y alteraciones en el microambiente óseo.
- Radiación: La radiación ionizante causa daño en el ADN (roturas de doble cadena, translocaciones) que puede activar oncogenes o inactivar genes supresores (TP53, RB1). El sarcoma post-irradiación suele ser de alto grado y con cariotipo complejo.
- Infarto óseo: La transformación sarcomatosa sobre infarto es muy rara, pero se ha descrito. Se cree que la reparación tisular crónica y la inflamación pueden jugar un papel.
1.4 Puntos prácticos (Actualización 2026)
- Misma agresividad que el primario: Los osteosarcomas secundarios, especialmente el sarcoma de Paget y el post-irradiación, son tumores de alto grado (grado 3-4) con el mismo potencial metastásico que el osteosarcoma convencional. Deben tratarse con la misma intensidad.
- Importancia de los criterios diagnósticos en sarcoma post-irradiación: Para confirmar el diagnóstico, el tumor debe: 1) originarse dentro del campo de radiación, 2) tener una latencia mínima de 3-4 años (aunque la media es >10 años), y 3) ser histológicamente diferente del tumor primario que motivó la RT.
- Diferenciación con necrosis post-RT: La necrosis ósea post-radioterapia puede simular una recidiva tumoral o un sarcoma. La RM puede mostrar el signo de la "doble línea" (hipointenso e hiperintenso) en la osteonecrosis, mientras que el sarcoma se presenta como una masa destructiva con realce.
- Tratamiento multimodal: Al igual que en el osteosarcoma primario, la quimioterapia neoadyuvante y adyuvante (régimen MAP) mejora la supervivencia en los sarcomas secundarios. La cirugía de resección amplia es esencial.
Sarcoma de Paget
2.1 Características clínicas
- Edad y sexo: Afecta a pacientes de edad avanzada (>65 años), con ligero predominio masculino. Es excepcional antes de los 50 años.
- Localización: Los huesos más frecuentemente afectados por la transformación sarcomatosa son aquellos con mayor prevalencia de Paget: pelvis (especialmente ilíaco), fémur y húmero. También puede ocurrir en tibia, cráneo y columna.
- Forma de presentación: Dolor de inicio reciente o cambio en el carácter del dolor (de sordo y constante a más intenso y progresivo) en un paciente con enfermedad de Paget conocida. Puede asociarse a una masa palpable de partes blandas o a fractura patológica.
2.2 Hallazgos de imagen
- Radiografía simple: Área de destrucción ósea lítica agresiva que reemplaza la típica arquitectura pagética (hueso engrosado, desorganizado). Se pierde la cortical, aparece una masa de partes blandas asociada y puede haber fractura patológica. La reacción perióstica es rara.
- RM y TC: Confirman la extensión de la destrucción ósea y la presencia de una masa de partes blandas. La RM es esencial para planificar la cirugía.
- Gammagrafía ósea: Área de captación aumentada, pero menos específica.
2.3 Histopatología
- La mayoría de los sarcomas de Paget son osteosarcomas de alto grado, histológicamente indistinguibles del osteosarcoma convencional (subtipo osteoblástico, condroblástico o fibroblástico).
- Pueden observarse áreas de hueso pagético residual en la periferia del tumor.
- El diagnóstico diferencial histológico debe hacerse con metástasis óseas de carcinomas (próstata, mama, riñón), aunque estas son raras en hueso pagético a pesar de su hipervascularización.
2.4 Pronóstico
Tradicionalmente se consideraba de muy mal pronóstico, pero estudios recientes muestran que, con un tratamiento multimodal agresivo (quimioterapia y cirugía), la supervivencia puede ser similar a la del osteosarcoma primario de alto grado en pacientes de edad avanzada (supervivencia a 5 años del 40-50%). Los factores adversos son la localización axial (pelvis) y la imposibilidad de lograr una resección amplia.
Osteosarcoma post-irradiación
3.1 Criterios diagnósticos (clásicos de Cahan)
Para establecer el diagnóstico de sarcoma post-irradiación deben cumplirse los siguientes criterios:
- Criterio 1: El sarcoma debe originarse dentro del campo de la radiación.
- Criterio 2: Debe haber un período de latencia de al menos 3-4 años desde la irradiación (aunque la mayoría tiene latencias >10 años, con una media de 11-17 años).
- Criterio 3: El sarcoma debe ser histológicamente diferente del tumor primario que motivó la radioterapia.
La dosis de radiación suele ser >30 Gy, aunque se han descrito casos con dosis más bajas. El riesgo es directamente proporcional a la dosis.
3.2 Características clínicas y de imagen
- Edad y antecedentes: Pacientes con antecedente de radioterapia por un tumor previo (cáncer de mama, linfoma, cáncer de próstata, tumores óseos benignos irradiados, etc.). La edad varía según la edad a la que recibieron la RT.
- Localización: Siempre dentro del campo de radiación. En cáncer de mama, suele ser en la cintura escapular (clavícula, escápula, costillas). En linfomas, en el esqueleto axial.
- Presentación clínica: Dolor y/o masa en el área irradiada, a veces fractura patológica.
- Imagen: Lesión osteolítica agresiva, con destrucción cortical y masa de partes blandas, dentro del campo de radiación. La radiación previa puede causar cambios óseos (osteoporosis, necrosis) que dificultan la interpretación.
3.3 Diagnóstico diferencial
- Necrosis ósea post-radioterapia: Es la entidad más importante a diferenciar. La necrosis suele ser asintomática o causar dolor leve, sin masa de partes blandas. En RM, la osteonecrosis puede mostrar el signo de la "doble línea" (dos líneas paralelas concéntricas, una hiperintensa y otra hipointensa en T2), mientras que el sarcoma se presenta como una masa destructiva con realce.
- Recidiva del tumor primario: Si el tumor original era óseo o con potencial metastásico óseo, debe descartarse recidiva. La histología es clave.
- Metástasis ósea de otro tumor: Puede ocurrir en el campo de radiación, pero no es un sarcoma.
3.4 Histopatología y pronóstico
- Histología: Suele ser un osteosarcoma de alto grado (grado 3-4), a menudo con componentes condroblásticos o fibroblásticos. También pueden ser otros sarcomas (fibrosarcoma, histiocitoma fibroso maligno).
- Pronóstico: Tradicionalmente considerado peor que el primario, pero estudios recientes indican que, con tratamiento agresivo (QT y cirugía), la supervivencia puede ser similar a la del osteosarcoma convencional, aunque depende de la localización y la resecabilidad. Los tumores de localización axial tienen peor pronóstico.
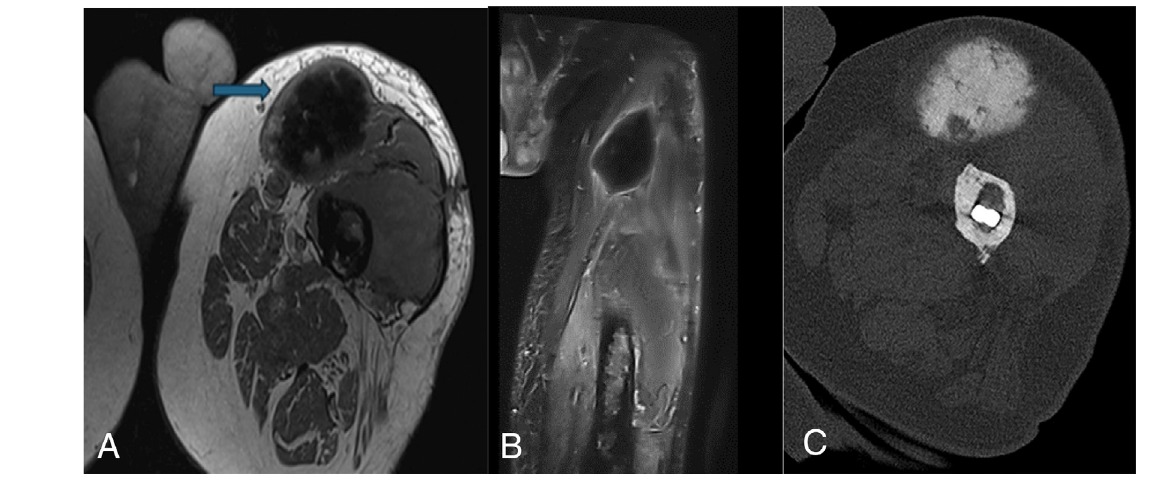
Osteosarcomas sobre otras lesiones precursoras
Además de la enfermedad de Paget y la radiación, existen otras lesiones óseas sobre las que puede surgir un osteosarcoma secundario, aunque son extremadamente raras:
- Infarto óseo: La transformación sarcomatosa sobre un infarto óseo (metafisario, típicamente en fémur distal o tibia proximal) es muy infrecuente. Se presenta como un área de destrucción lítica en el contexto de un infarto conocido.
- Displasia fibrosa: El riesgo de transformación maligna en displasia fibrosa es bajo (<1%), pero aumenta en las formas poliostóticas y en el síndrome de McCune-Albright. El sarcoma suele ser de alto grado.
- Osteomielitis crónica: Excepcional. Puede surgir un carcinoma escamoso (más frecuente) o, muy raramente, un osteosarcoma en el seno de un trayecto fistuloso crónico.
- Tumor de células gigantes óseo: Tras radioterapia (lo más frecuente) o, excepcionalmente, de novo. El sarcoma secundario sobre TCG suele ser de alto grado.
- Condrosarcoma de bajo grado: La desdiferenciación de un condrosarcoma puede dar lugar a un componente de osteosarcoma de alto grado (condrosarcoma desdiferenciado).
Diagnóstico y diagnóstico diferencial
- Histología: Presencia de osteosarcoma (células malignas productoras de osteoide). En el sarcoma de Paget, se puede observar hueso pagético adyacente. En el post-irradiación, se busca atipia celular marcada, típica de tumores radioinducidos.
- Inmunohistoquímica: No específica para el diagnóstico de osteosarcoma. Sirve para el diferencial con metástasis (citoqueratinas+, S100+, etc.).
- En sarcoma de Paget:
- Enfermedad de Paget agresiva / sin complicaciones: El dolor en Paget puede ser por la propia enfermedad, pero la ausencia de masa y de destrucción lítica agresiva en la imagen ayuda a diferenciarlo.
- Metástasis óseas: Especialmente de próstata, mama y riñón. La IHC (PSA, CK7, PAX8, etc.) es clave.
- En osteosarcoma post-irradiación:
- Necrosis ósea post-radioterapia: Clave: ausencia de masa de partes blandas, signo de la doble línea en RM, no realce significativo. La biopsia muestra hueso necrótico sin células tumorales viables.
- Recidiva del tumor primario: Si el tumor original era óseo, la histología será similar a la del tumor previo.
- Segundo tumor primario no relacionado con la radiación: Puede ocurrir en el campo de radiación por casualidad, pero no cumple criterios de latencia o tiene una histología diferente a lo esperado para un sarcoma radioinducido.
- En otras lesiones precursoras:
- Transformación sarcomatosa de un infarto: Diferenciar del infarto sin transformación (ausencia de masa, estabilidad radiológica).
- Condrosarcoma desdiferenciado: Presencia de un componente de bajo grado (condrosarcoma) junto al de alto grado (osteosarcoma).
Tratamiento
6.1 Quimioterapia (QT)
- Régimen: El mismo que para el osteosarcoma primario: MAP (Metotrexato a altas dosis, Doxorrubicina, Cisplatino) en neoadyuvancia y adyuvancia.
- Evidencia: Aunque no hay ensayos aleatorizados específicos en sarcomas secundarios, estudios retrospectivos han demostrado que la QT mejora la supervivencia, especialmente en pacientes que pueden recibirla de forma completa y que logran una buena respuesta (necrosis ≥90%).
- Consideraciones: En pacientes de edad avanzada (sarcoma de Paget), se debe valorar la tolerancia a la QT y ajustar dosis si es necesario, pero no debe negarse de entrada por la edad.
6.2 Cirugía
- Objetivo: Resección amplia con márgenes negativos (R0). Es el pilar del tratamiento local.
- Desafíos: En sarcoma de Paget, la localización puede ser compleja (pelvis). En sarcoma post-irradiación, los tejidos irradiados tienen peor capacidad de cicatrización y mayor riesgo de complicaciones quirúrgicas (infección, necrosis de colgajos).
- Reconstrucción: Similar al osteosarcoma primario, usando megaprótesis, aloinjertos o colgajos, pero con mayor tasa de complicaciones.
6.3 Radioterapia (RT)
- No tiene un papel en el tratamiento primario si la cirugía es posible. Puede considerarse en tumores irresecables o como paliación.
- En el sarcoma post-irradiación, la re-irradiación es muy arriesgada y generalmente no se realiza.
| Escenario | Tratamiento | Comentario |
|---|---|---|
| Sarcoma de Paget resecable | QT neoadyuvante MAP → Cirugía R0 → QT adyuvante MAP | Mismo enfoque que osteosarcoma primario. Valorar tolerancia a QT por edad. |
| Osteosarcoma post-irradiación resecable | QT neoadyuvante MAP → Cirugía R0 (con colgajos si es necesario) → QT adyuvante MAP | Mayor riesgo de complicaciones quirúrgicas. Planificación cuidadosa. |
| Irresecable (cualquier tipo) | QT paliativa (MAP, ifosfamida/etopósido), RT paliativa, soporte | Pronóstico muy adverso. |
Pronóstico y seguimiento
- Pronóstico general: El pronóstico de los osteosarcomas secundarios tratados adecuadamente es similar al de los osteosarcomas primarios de alto grado (supervivencia global a 5 años del 50-60%). Los factores adversos son la localización axial, la irresecabilidad y la mala respuesta a QT.
- Factores pronósticos específicos:
- En sarcoma de Paget: La localización en el esqueleto axial (especialmente pelvis) empeora el pronóstico. La presencia de fractura patológica al diagnóstico no parece empeorar el resultado si se logra una resección R0.
- En osteosarcoma post-irradiación: La latencia corta (<5 años) y la localización axial se asocian a peor pronóstico.
- Recidiva y metástasis: Al igual que en el primario, la principal causa de muerte son las metástasis pulmonares. El seguimiento debe ser el mismo: control local y torácico periódico.
- Seguimiento sugerido:
- Primeros 2-3 años: RM local y TC torácico cada 3-4 meses.
- Hasta 5 años: Cada 6 meses.
- Hasta 10 años: Anual.
Bibliografía
Referencias clave
- WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020.
- Greditzer HG 3rd, McLeod RA, Unni KK, Beabout JW. Bone sarcomas in Paget disease. Radiology. 1983;146(2):327-333.
- Cahan WG, Woodard HQ, Higinbotham NL, et al. Sarcoma arising in irradiated bone: report of eleven cases. 1948. Cancer. 1998;82(1):8-34.
- Mavrogenis AF, Pala E, Guerra G, Ruggieri P. Post-radiation sarcomas. Clinical outcome of 52 Patients. J Surg Oncol. 2012;105(6):570-576.
Tratamiento y pronóstico
- Durnali A, Alkis N, Cangur S, et al. Prognostic factors for patients with Paget's sarcoma: a single-centre experience. J Bone Oncol. 2013;2(3):115-120.
- Bielack SS, Kempf-Bielack B, Delling G, et al. Prognostic factors in high-grade osteosarcoma of the extremities or trunk: an analysis of 1,702 patients. J Clin Oncol. 2002;20(3):776-790. (Incluye análisis de secundarios).
Resumen práctico
Indicaciones
- Radiografía simple en dos proyecciones de la lesión sospechosa.
- RM con contraste para evaluar extensión local y masa de partes blandas.
- TC torácico para descartar metástasis pulmonares (obligatorio).
- Biopsia con aguja gruesa (core needle) con material suficiente para diagnóstico histológico.
- Cumplir criterios de Cahan para sarcoma post-irradiación.
Técnica
- Biopsia: guiada por imagen, dirigida a áreas sólidas y viables, evitando necrosis.
- Quimioterapia: régimen MAP (Metotrexato, Doxorrubicina, Cisplatino) en neoadyuvancia y adyuvancia.
- Cirugía: resección amplia R0. En post-irradiación, planificar colgajos por tejidos dañados.
Riesgos y complicaciones
- No reconocer la transformación sarcomatosa en Paget o post-RT.
- Confundir sarcoma post-RT con necrosis por radiación.
- No cumplir criterios de Cahan (infradiagnóstico).
- Mayor riesgo de complicaciones quirúrgicas en tejidos irradiados.
Qué esperar del resultado
- Supervivencia global a 5 años: 50-60% (similar al osteosarcoma primario).
- Factores adversos: localización axial, irresecabilidad, mala respuesta a QT.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Radiografía simple en dos proyecciones de la lesión sospechosa.
- ✓ RM con contraste para evaluar extensión local y masa de partes blandas.
- ✓ TC torácico para descartar metástasis pulmonares (obligatorio).
- ✓ Biopsia con aguja gruesa (core needle) con material suficiente para diagnóstico histológico.
- ✓ Cumplir criterios de Cahan para sarcoma post-irradiación.
🔧 Técnica
- 🔧 Biopsia: guiada por imagen, dirigida a áreas sólidas y viables, evitando necrosis.
- 🔧 Quimioterapia: régimen MAP (Metotrexato, Doxorrubicina, Cisplatino) en neoadyuvancia y adyuvancia.
- 🔧 Cirugía: resección amplia R0. En post-irradiación, planificar colgajos por tejidos dañados.
⚠️ Riesgos
- ⚠️ No reconocer la transformación sarcomatosa en Paget o post-RT.
- ⚠️ Confundir sarcoma post-RT con necrosis por radiación.
- ⚠️ No cumplir criterios de Cahan (infradiagnóstico).
- ⚠️ Mayor riesgo de complicaciones quirúrgicas en tejidos irradiados.
✅ Resultados
- ✅ Supervivencia global a 5 años: 50-60% (similar al osteosarcoma primario).
- ✅ Factores adversos: localización axial, irresecabilidad, mala respuesta a QT.
