Osteosarcoma yuxtacortical — Actualización 2026: variantes de superficie, diagnóstico diferencial y manejo quirúrgico
Los osteosarcomas yuxtacorticales (o de superficie) constituyen un grupo heterogéneo de tumores malignos que se originan en la superficie externa del hueso, a diferencia del osteosarcoma convencional que nace en el interior de la cavidad medular. Representan aproximadamente el 5-10% de todos los osteosarcomas. Su comportamiento biológico, pronóstico y tratamiento varían significativamente según el subtipo histológico: desde el osteosarcoma parosteal de bajo grado, con excelente pronóstico y baja tendencia metastásica, hasta el osteosarcoma superficial de alto grado, cuyo comportamiento es similar al osteosarcoma convencional. Esta ficha, actualizada a 2026, desarrolla de manera sistemática las características clínicas, radiológicas, histopatológicas y genéticas de cada variante, así como su diagnóstico diferencial y las estrategias quirúrgicas específicas, con especial énfasis en la preservación de la función y la obtención de márgenes adecuados.
Navegación rápida por variantes

Variantes de osteosarcoma yuxtacortical. Fuente: Greenspan A, Remagen W. Differential diagnosis of tumors and tumor-like lesions of bones and joints. Lippincott-Raven.
Osteosarcoma parosteal
Discusión
El osteosarcoma parosteal (yuxtacortical) es un tumor maligno del hueso, de bajo grado, que normalmente ocurre en la superficie de las metáfisis de huesos largos. Se origina entre la corteza y el músculo como un tumor de la superficie, de estadio bajo 1A (no invade inicialmente la médula subyacente).
Se distingue del osteosarcoma clásico por su curso clínico mucho más lento y menos agresivo. La propensión a metastatizar es baja.
Aproximadamente el 10% de los tumores parosteales exhiben áreas de desdiferenciación a sarcoma de alto grado (estadio IIb), constituyendo el osteosarcoma parosteal desdiferenciado.
El tumor permanece separado del hueso normal, sobre todo en la fase temprana. La extensión al hueso subyacente se asocia con mayor incidencia de desdiferenciación y de metástasis pulmonar. Con el crecimiento continuo, las zonas radiolucentes entre el tumor y el hueso subyacente pueden obliterarse y afectar a la cortical. Con la demora diagnóstica, el tumor se extiende a través de la corteza para invadir el canal medular, convirtiéndose en estadio Ib. La invasión de los tejidos blandos desplazados es rara.
Sexo y edad
Más común en adolescentes y adultos jóvenes, con ligero predominio en mujeres.
Localización y frecuencia
- El osteosarcoma parosteal es un tumor raro. Supone el 5% de todos los osteosarcomas.
- Se localiza casi exclusivamente en huesos largos, preferentemente en la parte distal del fémur, especialmente en la región poplítea (50% de los casos).
- El húmero proximal es el segundo lugar más común, seguido por la tibia, el peroné y la parte proximal del fémur.
- En el fémur distal, su crecimiento lento puede producir invasión tardía de la corteza subyacente, así como crecimiento circunferencial alrededor del aspecto anterior del fémur.
Aspectos clínicos
El síntoma inicial más frecuente es la tumefacción, acompañada algunas veces de dolor, generalmente de poca intensidad. Debido a su crecimiento tan lento, los síntomas pueden preceder al diagnóstico en meses. En ocasiones puede provocar limitación del movimiento de la articulación vecina.
Aspectos radiográficos
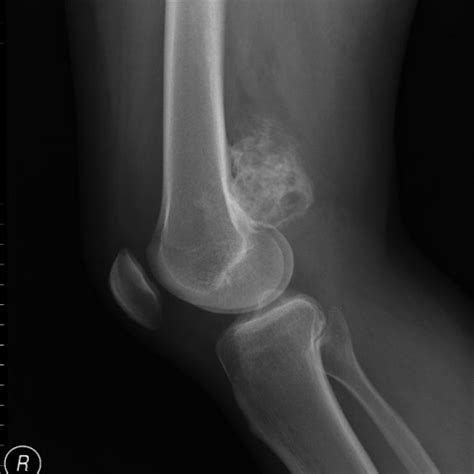
La radiografía muestra una masa yuxtacortical densa, muy osificada, oval o esférica, mamelonada, de base ancha y fusiforme que parece abrazar la metáfisis. El tumor está separado de la cortical por una zona radiolucente delgada, excepto en su lugar de inserción.
La capa superficial, de formación más reciente, tiene menos densidad que la base del tumor, siendo ocasionalmente mal delimitada y poco definida, mostrando espículas o extensión lineal. Generalmente la delimitación con las partes blandas es clara. La cortical subyacente está poco afectada.
En lesiones de larga evolución se observa engrosamiento cortical por debajo del tumor y envolvimiento del hueso huésped. La destrucción cortical y la invasión medular son poco frecuentes y solo en casos avanzados. También es rara la reacción perióstica.
La TC y la RM son útiles para determinar la extensión de la penetración cortical y la invasión medular.
Diagnóstico diferencial
- Osteocondroma: La esponjosa de la metáfisis subyacente se continúa con la parte ósea central del pedículo del osteocondroma, a diferencia de la zona radiolucente que separa el osteosarcoma parosteal de la cortical.
- Miositis osificante: A diferencia del osteosarcoma parosteal, la localización suele ser diafisaria. La lesión redonda u oval está limitada por un borde óseo definido en su periferia, mientras que el centro aparece más radiolúcido. Cuando madura, su crecimiento se detiene, mientras que el osteosarcoma continúa creciendo.
- Osteoma yuxtacortical: Si afecta a huesos de los miembros, la diferencia se basa en que el osteoma permanece estable y el osteosarcoma periosteal continúa su crecimiento.
- Osteosarcoma clásico: Cuando el osteosarcoma parosteal tiene un alto grado de malignidad e invade el hueso huésped. El osteosarcoma clásico que nace en la superficie del hueso evoluciona más rápidamente, muestra osificación más débil y erosión cortical más rápida.
Hallazgo radiológico característico
Anatomía patológica
Masa lobulada con límites bien definidos, rodeada de una pseudocápsula, de hasta 20 cm de tamaño. Consistencia ósea. En el corte se observan áreas pequeñas e irregulares de tejido cartilaginoso o fibroso, generalmente en la periferia. La mayor parte del tumor es compacto y osificado, más escleroso en la base. La estrecha zona radiolúcida que separa el tumor de la cortical corresponde a una membrana fibrosa (periostio).
Posee un alto grado de diferenciación estructural, con trabeculación ósea bien organizada compuesta de hueso maduro en diferentes estadios de maduración hacia la trabécula laminar. Las trabéculas de osteoide quedan paralelas entre sí en un estroma hipocelular, con espacios de estroma fibroso interpuestos donde se observan células atípicas fusiformes con poco pleomorfismo y escasas mitosis.
Generalmente se observan pocos focos hemorrágicos o de necrosis. Los focos cartilaginosos muestran apariencia similar a la del condrosarcoma de bajo grado.
El osteosarcoma parosteal puede ser mal diagnosticado como benigno debido a sus rasgos histológicos de apariencia poco agresiva. Las variantes desdiferenciadas tienen peor pronóstico.
Tratamiento
El tratamiento de elección es la excisión amplia con salvamento del miembro. Se practica resección en bloque del tumor con un hemicilindro de hueso metadiafisario. En otros casos se requiere resección en bloque de todo el segmento óseo.
Si el tumor se adhiere a los vasos y nervios principales, puede ser necesario realizar un bypass arterial y resecar en bloque incluyendo los grandes vasos.
En casos de tumor localizado en la fosa poplítea no debe usarse la vía posterior, ya que no es posible realizar una resección amplia, y si se utiliza esta vía para la biopsia, es imposible realizar una extirpación en bloque del trayecto biopsia con el tumor durante la intervención definitiva. Las vías de acceso serán anteroexterna, anterointerna o ambas.
La quimioterapia no está indicada, excepto en los casos de osteosarcoma grado III (desdiferenciado). Con márgenes inadecuados o invasión de tejidos blandos, el postoperatorio requerirá radioterapia.
Pronóstico
Si el tratamiento quirúrgico es adecuado, el 80% de los tumores deberían curarse. El pronóstico depende del grado histológico y de la invasión cortical y medular. Después de la recidiva, el grado histológico se incrementa y aumenta el riesgo de metástasis pulmonares.
Referencia quirúrgica
Lewis VO et al. (J Bone Joint Surg [Am] 2000;82-A:1083-8) describieron una técnica para el manejo quirúrgico del osteosarcoma parosteal en la fosa poplítea, mediante dos incisiones separadas (medial y lateral) que permiten un amplio margen limitando la disección de tejidos blandos y del paquete neurovascular. En 6 pacientes, con seguimiento medio de 4.3 años, no hubo metástasis ni recidiva local. Las ventajas incluyen: visualización clara de las osteotomías, disección fácil del paquete neurovascular y preservación de la articulación.
Osteosarcoma periosteal
Discusión
Variante rara de osteosarcoma (1-2% de todos los osteosarcomas). Crece en la superficie de los huesos largos y generalmente se localiza en la diáfisis. Principalmente afecta a jóvenes en la segunda década de la vida. Se presenta como una masa indolora de gran tamaño que crece en la superficie del hueso. La localización más frecuente es la tibia proximal anterior y la superficie posterior del fémur distal.
Aspectos radiográficos
Masa externa, inhomogénea, localizada en la diáfisis, pobremente mineralizada, de gran tamaño, con depresión de la cortical erosionada. Presenta espiculaciones calcificadas dispuestas perpendicularmente a la cortical, interpuestas con áreas de radiolucencia que representan matriz no calcificada. Los márgenes son irregulares, el periostio está elevado y puede haber triángulo de Codman. Hay engrosamiento de la superficie perióstica de la cortical en la base de la lesión, mientras la cavidad medular está respetada.
Claves diagnósticas: la apariencia en rayos de sol está compuesta por cartílago maligno y hueso. Buscar espiculación radiante mineralizada.
Gammagrafía y TC
La gammagrafía ósea muestra una captación desproporcionada a lo largo del tumor considerando su apariencia predominantemente radiolucente. La TC delinea el tumor en el defecto cortical poco profundo con calcificación moderada.
Anatomía patológica
La lesión es lobulada, de predominio cartilaginoso, con áreas de calcificación y osificación, y mínima o ninguna afectación de la cortical y médula subyacente.
🧫 HistológicoTumor de bajo o medio grado de malignidad, compuesto principalmente de tejido condroide con celularidad moderada. Hay regiones de estroma mesenquimal maligno, áreas dispersas de matriz osteoide neoplásica y lóbulos de cartílago maduro de bajo grado. Las células son redondas o poliédricas, pseudocondroblásticas, con núcleo redondo y nucleolos prominentes.
Diagnóstico diferencial
- Condroma periosteal: La matriz condroide puede predominar, pero el osteosarcoma periosteal tendrá áreas de diferenciación condroide además de matriz osteoide.
- Condrosarcoma yuxtacortical: La diferenciación condroblástica podría indicar condrosarcoma, pero el diagnóstico de osteosarcoma periosteal se confirma por la combinación de cartílago, hueso maligno, osteoide y tejido fibrosarcomatoso.
Tratamiento y pronóstico
El pronóstico es mejor que el del osteosarcoma clásico y peor que el del parosteal. La extensión a través de la cortical ocurre antes que en el osteosarcoma parosteal, y la extensión ósea implica peor pronóstico con mayor incidencia de metástasis pulmonares.
La lesión suele requerir excisión con margen amplio, generalmente resección del segmento diafisario y sustitución con injerto óseo. La quimioterapia se indica solo para tumores de alto grado o desdiferenciados.
Osteosarcoma superficial de alto grado
Discusión
El osteosarcoma superficial de alto grado (osteosarcoma periférico convencional) es histológicamente indistinguible y tiene el mismo pronóstico que el osteosarcoma convencional de alto grado intramedular, pero es mucho menos frecuente (menos del 1% de todos los osteosarcomas).
Los hombres se afectan más que las mujeres. El sitio de afectación más frecuente es el fémur (46%), seguido del húmero (16%). La extensión intramedular es infrecuente, pero puede invadir la cortical y provocar fracturas patológicas.
Aspectos radiográficos
Aparece como una lesión de tamaño pequeño a mediano, con calcificación ligera a intensa. La base es amplia y presenta separación de la cortical, con mineralización más intensa cerca de la cortical. Los hallazgos radiográficos son muy similares a los del osteosarcoma periosteal o parosteal.
Histología y pronóstico
Es indistinguible del osteosarcoma convencional y, como este, tiene mayor potencial metastásico que los otros osteosarcomas yuxtacorticales.
Osteosarcoma parosteal desdiferenciado
Es la variante más común de los osteosarcomas superficiales de alto grado. Generalmente nace como un osteosarcoma parosteal convencional de bajo grado, que sufre una transformación a neoplasia de alto grado, ya sea espontáneamente (pudiendo identificarse ambos componentes histológicos) o secundariamente a recurrencias tras resecciones inadecuadas. Esta última situación es la más frecuente; Unni cita una tasa del 20% en tales recurrencias.
En estudios radiográficos e histológicos, el osteosarcoma desdiferenciado es similar al osteosarcoma parosteal convencional, pero presenta características de sarcoma de alto grado, como destrucción cortical identificable radiográficamente y, en histología, pleomorfismo celular con hipercromasia nuclear y alta tasa mitótica.
La médula se afecta en el 22% de los casos, y los tejidos vecinos están invadidos en el 46%. El pronóstico es mucho peor que el del osteosarcoma parosteal convencional.
Bibliografía
Referencias clave
- Greenspan A, Remagen W. Differential diagnosis of tumors and tumor-like lesions of bones and joints. Lippincott-Raven.
- Lewis VO, Gebhardt MC, Springfield DS, et al. Osteosarcoma parosteal de fosa poplítea: tratamiento mediante doble abordaje. J Bone Joint Surg Am. 2000;82-A:1083-1088.
- WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020.
Resumen práctico
Indicaciones
- Radiografía simple en dos proyecciones (prueba inicial fundamental).
- TC de alta resolución para evaluar la extensión cortical y la posible invasión medular.
- RM con contraste para valorar la relación con estructuras neurovasculares y partes blandas.
- Biopsia con aguja gruesa (core needle) con material suficiente para diagnóstico histológico y estudio genético (MDM2).
Técnica
- Biopsia: trayecto planificado con el cirujano que realizará la resección definitiva, evitando la vía posterior en fémur distal.
- Cirugía: resección amplia con márgenes negativos. En fémur distal, considerar abordajes combinados para preservar el paquete neurovascular.
Riesgos y complicaciones
- Confundir osteosarcoma parosteal con osteocondroma (error diagnóstico que lleva a resección inadecuada).
- Realizar biopsia por vía posterior en tumores de fosa poplítea (contaminación del paquete neurovascular).
- No detectar áreas de desdiferenciación en un osteosarcoma parosteal (infratratamiento).
- Realizar resección marginal en lugar de amplia (alta tasa de recidiva local).
Qué esperar del resultado
- Osteosarcoma parosteal: SG 80-90% con resección amplia.
- Osteosarcoma periosteal: SG 60-70%.
- Osteosarcoma superficial de alto grado: pronóstico similar al convencional (SG 70-80%).
- Osteosarcoma parosteal desdiferenciado: SG 30-50%.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Radiografía simple en dos proyecciones (prueba inicial fundamental).
- ✓ TC de alta resolución para evaluar la extensión cortical y la posible invasión medular.
- ✓ RM con contraste para valorar la relación con estructuras neurovasculares y partes blandas.
- ✓ Biopsia con aguja gruesa (core needle) con material suficiente para diagnóstico histológico y estudio genético (MDM2).
🔧 Técnica
- 🔧 Biopsia: trayecto planificado con el cirujano que realizará la resección definitiva, evitando la vía posterior en fémur distal.
- 🔧 Cirugía: resección amplia con márgenes negativos. En fémur distal, considerar abordajes combinados para preservar el paquete neurovascular.
⚠️ Riesgos
- ⚠️ Confundir osteosarcoma parosteal con osteocondroma (error diagnóstico que lleva a resección inadecuada).
- ⚠️ Realizar biopsia por vía posterior en tumores de fosa poplítea (contaminación del paquete neurovascular).
- ⚠️ No detectar áreas de desdiferenciación en un osteosarcoma parosteal (infratratamiento).
- ⚠️ Realizar resección marginal en lugar de amplia (alta tasa de recidiva local).
✅ Resultados
- ✅ Osteosarcoma parosteal: SG 80-90% con resección amplia.
- ✅ Osteosarcoma periosteal: SG 60-70%.
- ✅ Osteosarcoma superficial de alto grado: pronóstico similar al convencional (SG 70-80%).
- ✅ Osteosarcoma parosteal desdiferenciado: SG 30-50%.
