🦴 Osteoma — Actualización 2026: tumor óseo benigno de origen perióstico, variantes clínicas y diagnóstico diferencial
El osteoma es un tumor óseo benigno, poco frecuente, caracterizado por la proliferación de hueso compacto maduro, de crecimiento lento, con una marcada predilección por los huesos de origen membranoso, especialmente el cráneo, los senos paranasales y la mandíbula. Representa una neoplasia compuesta por hueso laminar denso, bien diferenciado, sin atipia celular. Aunque generalmente asintomático, puede producir síntomas por compresión de estructuras vecinas (cefalea, sinusitis, proptosis) o deformidades estéticas. Su importancia clínica radica en su diagnóstico diferencial con otras lesiones osteoblásticas benignas y malignas, así como su asociación con el síndrome de Gardner (poliposis colónica familiar), donde los osteomas múltiples son un marcador precoz de la enfermedad. Esta ficha, actualizada a 2026, desarrolla de manera sistemática la epidemiología, clasificación (clásico, parosteal, medular, asociado a Gardner), clínica, diagnóstico por imagen (radiografía, TC), histopatología, diagnóstico diferencial (con osteocondroma, osteosarcoma yuxtacortical, miositis osificante) y opciones terapéuticas del osteoma.
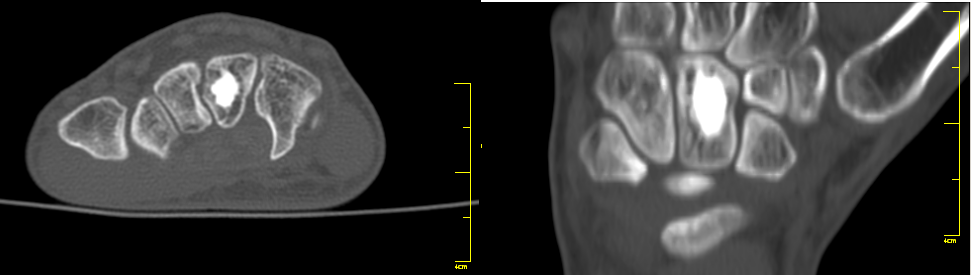
Hallazgo radiológico característico
0) En 1 minuto
- ✅ Definición: El osteoma es un tumor óseo benigno de crecimiento lento, compuesto por hueso compacto maduro, bien diferenciado. Se origina a partir del periostio (origen yuxtacortical) y tiene predilección por los huesos de osificación membranosa.
- ✅ Epidemiología: Tumor raro. Predomina en adolescentes y adultos jóvenes. Ligero predominio masculino.
- ✅ Tipos de osteoma:
- 🔹 Clásico o convencional: Cráneo, senos paranasales, mandíbula. Es el más frecuente.
- 🔹 Parosteal (yuxtacortical): Superficie de huesos largos (fémur, tibia).
- 🔹 Medular (enostosis/isla ósea): Lesión densa, redondeada, dentro de la cavidad medular. Asintomático.
- 🔹 Asociado a síndrome de Gardner: Múltiples osteomas (especialmente en cráneo y mandíbula) junto con poliposis colónica y tumores de tejidos blandos.
- ✅ Clínica: Generalmente asintomático, de crecimiento muy lento. Puede causar síntomas por efecto masa: sinusitis crónica, cefalea, proptosis, deformidad facial. En huesos largos, puede ser una masa palpable indolora.
- ✅ Imagen: Masa ósea densa, homogénea, bien delimitada, de contornos nítidos, adherida a la superficie cortical (clásico/parosteal) o intramedular (isla ósea). Tamaño típico <3 cm. La TC es la mejor prueba para valorar su extensión y relación con estructuras vecinas.
- ✅ Histología: Hueso laminar maduro, denso, con sistemas haversianos bien formados. Puede haber una capa fibrosa externa (similar al periostio) y una zona de proliferación osteoblástica en la base.
- ✅ Diagnóstico diferencial: Osteocondroma (tiene capuchón cartilaginoso, continuidad medular), osteosarcoma yuxtacortical (más agresivo, con atipia), miositis osificante (historia traumática, osificación centrípeta).
- ✅ Tratamiento: Observación en asintomáticos. Resección quirúrgica marginal en casos sintomáticos (dolor, compresión, deformidad).
Pitfall: El error más grave es no reconocer la posible asociación del osteoma con el síndrome de Gardner. Ante un paciente con osteomas múltiples (especialmente en cráneo y mandíbula), especialmente si es joven, debe realizarse una historia familiar detallada y una colonoscopia para descartar poliposis colónica, ya que estos pacientes tienen un riesgo muy elevado de desarrollar cáncer colorrectal. Asumir que los osteomas son simplemente un hallazgo incidental sin investigar puede tener consecuencias fatales.
1) Discusión general
El osteoma es un tumor benigno poco frecuente, de origen perióstico o yuxtacortical. Se caracteriza por la formación de hueso maduro, denso y bien organizado. Aparece más a menudo en adolescentes y adultos, con preferencia por el sexo masculino.
Aunque puede localizarse en cualquier hueso, tiene una marcada predilección por los huesos de osificación membranosa: cráneo, senos paranasales (frontoetmoidales) y mandíbula. En huesos largos, la forma parosteal es la más característica.
2) Tipos de osteoma
2.1 Osteoma clásico o convencional
- 📍 Localización: Cráneo (tabla externa), senos paranasales (frontoetmoidales, maxilares), mandíbula.
- 📍 Origen: Perióstico.
- 📍 Características: Masa redondeada o lobulada, de hueso denso, que protruye desde la superficie ósea.
2.2 Osteoma parosteal (yuxtacortical)
- 📍 Localización: Superficie de huesos largos, especialmente fémur y tibia (tercio medio).
- 📍 Origen: Perióstico.
- 📍 Características: Masa ósea densa, adherida a la cortical, sin invasión de la cavidad medular. De crecimiento lento. Puede ser difícil de distinguir de un osteosarcoma parosteal.
2.3 Osteoma medular (enostosis / isla ósea)
- 📍 Localización: Cavidad medular de huesos largos (fémur, tibia), pelvis, costillas.
- 📍 Características: Lesión redondeada u ovalada, de hueso denso, bien delimitada, homogénea. Es un hallazgo incidental, asintomático. No crece (o lo hace muy lentamente).
- 📍 Importancia: No debe confundirse con una metástasis blástica.
2.4 Síndrome de Gardner
El síndrome de Gardner es una variante de la poliposis adenomatosa familiar (PAF), de herencia autosómica dominante (mutación en el gen APC). Se caracteriza por la tríada:
- ⚠️ Osteomas múltiples: Especialmente en cráneo, mandíbula y huesos largos. Pueden ser la primera manifestación de la enfermedad.
- ⚠️ Poliposis colónica: Cientos de pólipos adenomatosos en el colon, con un riesgo casi del 100% de desarrollar cáncer colorrectal si no se realiza una colectomía profiláctica.
- ⚠️ Tumores de tejidos blandos: Quistes epidérmicos, fibromas, tumores desmoides.
Ante un paciente con osteomas múltiples (especialmente si es joven), debe investigarse la presencia de este síndrome mediante historia familiar y colonoscopia.
4) Clínica
- 🩺 Asintomático: La mayoría de los osteomas son hallazgos incidentales en estudios de imagen realizados por otras causas.
- 🩺 Crecimiento lento: Indoloro, pero puede producir una masa ósea visible y palpable.
- 🩺 Síntomas por efecto masa (en osteomas de cráneo y senos):
- 🔹 Sinusitis crónica: Obstrucción del drenaje de los senos paranasales.
- 🔹 Cefalea.
- 🔹 Proptosis: Si el osteoma crece hacia la órbita.
- 🔹 Deformidad facial.
- 🔹 Protusión en la mucosa bucal (en mandíbula).
- 🩺 En huesos largos: Masa palpable, firme, indolora.
5) Imagen
4.1 Radiografía simple
- 🩻 Masa ósea lobulada, adherida a la superficie cortical (en osteomas clásico y parosteal) o intramedular (en islas óseas).
- 🩻 Aspecto radiográfico de hueso maduro, con una densidad que puede variar desde hueso esponjoso (trabecular) a hueso compacto denso (haversiano).
- 🩻 Densidad uniforme y contornos nítidos.
- 🩻 Tamaño generalmente menor de 3 cm de diámetro (pueden ser más grandes).
- 🩻 La lesión es circunscrita, de extraordinaria densidad, redondeada.
4.2 Tomografía computarizada (TC)
- 🩻 Es la técnica de elección para:
- 🔹 Delimitar con precisión los márgenes del tumor.
- 🔹 Evaluar la extensión hacia estructuras vecinas (órbita, fosa nasal, canal medular).
- 🔹 Planificar la cirugía.
4.3 Gammagrafía ósea
- 🩻 Puede mostrar captación del radiotrazador (actividad osteoblástica), pero es inespecífica. No suele ser necesaria para el diagnóstico.
6) Histopatología
- 🔬 Estructura general: El osteoma está compuesto por hueso laminar maduro, denso, con sistemas haversianos bien formados.
- 🔬 Capas:
- 🔹 Capa fibrosa externa: Contigua con el periostio.
- 🔹 Zona de proliferación osteoblástica: Por debajo de la capa fibrosa, se observa una zona de osteoblastos y osteoclastos que producen una activa osificación intramembranosa, formando hueso inmaduro que luego madura a hueso laminar.
- 🔹 Hueso maduro: Red densa de gruesas trabéculas óseas laminares.
- 🔬 Ausencia de atipia celular.
7) Diagnóstico diferencial
6.1 Con otras lesiones osteoblásticas
| Entidad | Clave diferencial |
|---|---|
| Osteocondroma | Presenta un capuchón cartilaginoso y continuidad de la cavidad medular con el hueso huésped. El osteoma es puramente óseo. |
| Osteosarcoma yuxtacortical (parosteal) | Más agresivo, puede tener áreas de atipia. Histológicamente, muestra proliferación de fibroblastos en los espacios intratrabeculares y atipia celular. El osteoma es completamente maduro y sin atipia. |
| Osificaciones periósticas metatraumáticas (miositis osificante circunscrita) | Aparece rápidamente tras un traumatismo, se transforma en madura y disminuye de volumen con el tiempo. El osteoma es una formación madura desde el comienzo y crece muy lentamente. |
| Isla ósea (enostosis) | Lesión intramedular, sin componente yuxtacortical. Generalmente de menor tamaño y sin crecimiento. |
8) Tratamiento
- 🛠️ Observación: Los osteomas asintomáticos no requieren tratamiento. Se puede optar por seguimiento clínico y radiológico.
- 🛠️ Resección quirúrgica: Indicada en:
- 🔹 Osteomas sintomáticos (dolor, compresión de estructuras vecinas, sinusitis, proptosis).
- 🔹 Deformidad estética.
- 🔹 Duda diagnóstica (para confirmar histología).
- 🛠️ Técnica quirúrgica:
- 🔹 Debe consistir en una escisión en bloque con un margen de seguridad (resección marginal), incluyendo una pequeña porción de hueso sano adyacente.
- 🔹 Los tumores recónditos o de difícil acceso pueden quitarse fragmentados.
- 🛠️ Pronóstico: Excelente. La recurrencia es excepcional tras la resección completa.
9) Algoritmo diagnóstico
📌 Resumen para la práctica clínica
Indicaciones
- ✅ Radiografía simple y/o TC para caracterización y planificación quirúrgica.
- ✅ Observación en lesiones asintomáticas.
- ✅ Resección quirúrgica marginal en lesiones sintomáticas (dolor, compresión, deformidad).
- ✅ Colonoscopia y estudio genético en pacientes con osteomas múltiples (descartar síndrome de Gardner).
Técnica
- 🔧 TC: cortes finos, reconstrucción multiplanar. Esencial para valorar extensión y planificar cirugía.
- 🔧 Cirugía: resección en bloque con margen de seguridad. En localizaciones complejas, puede ser fragmentada.
Riesgos
- ⚠️ No sospechar síndrome de Gardner en paciente con osteomas múltiples.
- ⚠️ Confundir un osteosarcoma parosteal con un osteoma (error diagnóstico con graves consecuencias).
- ⚠️ Realizar resección incompleta (no necesaria si es asintomático, pero si se opera, debe ser completa).
Resultados
- ✅ Recurrencia local: excepcional tras resección completa.
10) Bibliografía
📘 Clasificación y guías
- 📄 WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020. (Capítulo: Osteoma).
🧬 Síndrome de Gardner
- 📄 Juhn E, Khachemoune A. Gardner syndrome: a review of the literature. J Am Acad Dermatol. 2024;90(4):751-762. doi:10.1016/j.jaad.2023.10.067
Recomendación: Ante un osteoma, especialmente si es múltiple, descartar siempre el síndrome de Gardner por su implicación en el riesgo de cáncer colorrectal.
