Angiosarcoma
El angiosarcoma es un sarcoma maligno de origen endotelial. Puede aparecer en piel, tejido subcutáneo, partes blandas profundas y, de forma mucho más infrecuente, en el hueso. Es clínicamente relevante por su comportamiento agresivo, con tendencia a recidiva local y diseminación hematógena, con pulmón como localización metastásica especialmente frecuente.
Sarcoma vascular maligno
1) Qué es y por qué importa
El angiosarcoma se define por una proliferación tumoral de células endoteliales con atipia y capacidad infiltrativa, que forman canales vasculares irregulares y, en ocasiones, áreas sólidas poco diferenciadas.
En la práctica actual, el diagnóstico no debe apoyarse solo en la morfología: la inmunohistoquímica es fundamental para confirmar el linaje vascular y para descartar entidades del espectro vascular con pronóstico y estrategia terapéutica distintos.
En hueso conviene extremar el cuidado diagnóstico: históricamente se han usado denominaciones heterogéneas para tumores vasculares, y la clasificación moderna distingue mejor lesiones benignas, intermedias y claramente malignas.
2) Frecuencia, edad y localización
Frecuencia y edad
El angiosarcoma primario óseo es excepcional. Puede presentarse en adultos y edades avanzadas; la distribución exacta varía entre series, en parte por su rareza y por cambios históricos en criterios diagnósticos.
Localización y patrón
Puede ser monostótico o multifocal. Se ha descrito en huesos largos, pelvis y, más raramente, columna. La multifocalidad ósea y la asociación con masa de partes blandas son posibles y se valoran en la estadificación inicial.
En términos prácticos: ante una lesión ósea vascular agresiva, la confirmación histológica y la revisión experta son prioritarias.
3) Síntomas y exploración
- Dolor progresivo, el síntoma más habitual.
- Tumefacción o masa, especialmente con extensión a partes blandas.
- En localizaciones vertebrales: clínica radicular o mielopática.
- Fractura patológica posible con destrucción cortical importante.
Alta sospecha ante dolor progresivo sin causa aparente.
4) Pruebas de imagen
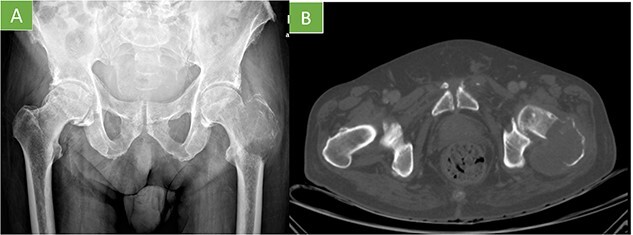
Radiografía / TC
Lesión lítica agresiva con destrucción cortical y posible componente de partes blandas. No es patognomónico.
RM
Extensión medular y de partes blandas, realce heterogéneo, hemorragia y necrosis.
PET/TC
Útil para estadificación sistémica, multifocalidad y enfermedad metastásica.
5) Diagnóstico anatomopatológico
Histológicamente se observan canales vasculares irregulares y anastomosados tapizados por células endoteliales atípicas. En tumores de alto grado pueden predominar áreas sólidas con pleomorfismo, necrosis y mitosis.
🔬 Panel inmunohistoquímico (práctico)
| Marcador | Qué aporta | Comentario |
|---|---|---|
| CD31 | Confirmación de linaje endotelial | De los más útiles del panel vascular |
| ERG / FLI1 | Apoyo sólido al linaje vascular | Muy valiosos en tumores poco diferenciados |
| CD34 | Apoyo adicional | Expresión variable según subtipo y grado |
| Factor VIII | Marcador clásico | Puede ser negativo en tumores de alto grado |
En casos seleccionados, el apoyo de estudios moleculares y la revisión por patología experta ayudan a encajar la lesión dentro del espectro vascular, especialmente cuando el patrón es epitelioide o poco diferenciado.
6) Diagnóstico diferencial práctico
📌 Diferencial radiológico (orientativo)
- Metástasis óseas líticas.
- Mieloma múltiple / plasmocitoma.
- Linfoma óseo.
- Osteosarcoma telangiectásico.
- Lesiones vasculares benignas o intermedias, según contexto.
🔬 Diferencial patológico
- Hemangioendotelioma epitelioide y otros tumores vasculares del hueso.
- Carcinoma metastásico, si el patrón es epitelioide.
- Sarcoma pleomórfico indiferenciado.
- Melanoma, si el panel inicial no es completo.
7) Algoritmo diagnóstico y terapéutico
El manejo del angiosarcoma óseo exige integrar la sospecha clínica, la imagen, la biopsia planificada y la estadificación sistémica. El tratamiento depende sobre todo de si la enfermedad está localizada o diseminada, dentro de una valoración siempre multidisciplinar.
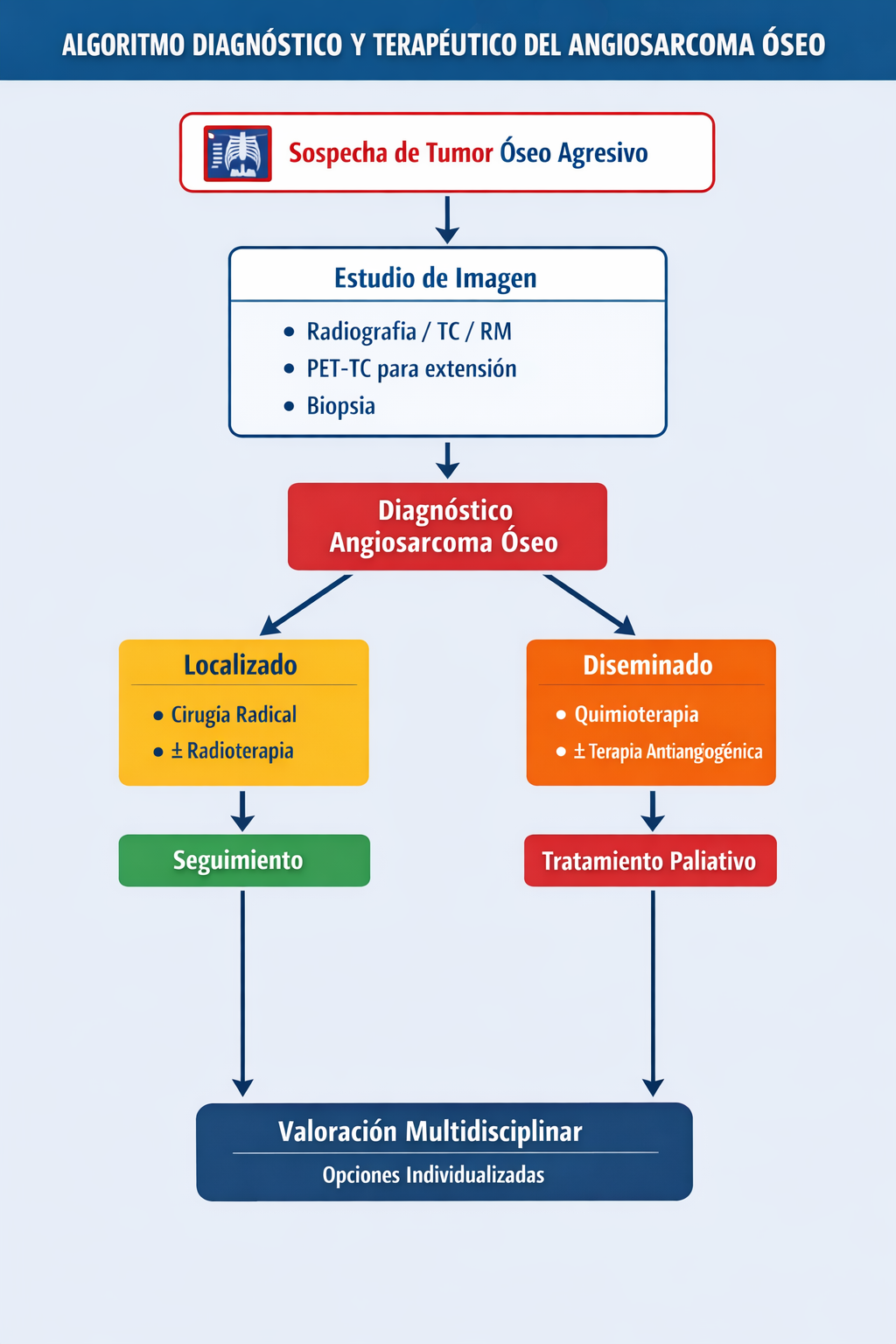
🔎 Lectura práctica
- Sospecha inicial: tumor óseo agresivo en radiografía, TC o RM.
- Confirmación: biopsia oncológicamente planificada.
- Estadificación: imagen local y estudio sistémico, especialmente torácico.
- Decisión terapéutica: según extensión local, posibilidad de resección y enfermedad metastásica.
Idea clave: en enfermedad localizada, el objetivo es el control local con cirugía cuando sea posible; en enfermedad diseminada, el manejo suele requerir planteamiento sistémico y paliativo individualizado.
8) Tratamiento actual
🛠️ 1) Cirugía
En enfermedad localizada y resecable, el objetivo es una resección amplia con márgenes adecuados. En localizaciones complejas, la estrategia se individualiza según extensión y función.
☢️ 2) Radioterapia
Puede complementar el control local, sobre todo si el margen es estrecho o la resección es difícil. En tumores irresecables, su papel suele ser paliativo o de control local.
💊 3) Terapia sistémica
Se extrapolan esquemas del angiosarcoma de partes blandas: antraciclinas, gemcitabina y taxanos. En enfermedad metastásica o irresecable, el objetivo suele ser control y paliación, valorando ensayos clínicos cuando existan.
Lecturas del sitio relacionadas: Arteriografía, Resonancia magnética, TC.
9) Pronóstico y seguimiento
Es un tumor con riesgo elevado de recidiva local y metástasis. El pronóstico depende sobre todo de la extensión al diagnóstico, de la posibilidad de resección completa y de la respuesta al tratamiento sistémico.
- Extensión al diagnóstico.
- Posibilidad de resección completa.
- Evolución bajo terapia sistémica.
Seguimiento
- Local: RM o TC según localización.
- Pulmonar: control torácico periódico.
Resumen práctico
Indicaciones
- Sospecha de tumor vascular maligno en hueso o partes blandas tras imagen (lesión agresiva, masa, destrucción cortical o componente de partes blandas).
- Necesidad de confirmación histológica e inmunohistoquímica para diferenciarlo de otras entidades vasculares y de metástasis.
- Estadificación completa, especialmente de tórax, por el riesgo de diseminación hematógena.
Técnica
- Imagen local con RM para definir extensión y relación con estructuras; TC puede ayudar a valorar cortical y matriz; PET/TC o TC según protocolo para estadificación.
- Biopsia planificada, preferentemente core guiada, dirigida a zonas sólidas viables; coordinar con patología para panel vascular (CD31, ERG/FLI1, etc.).
- Plan terapéutico en comité: cirugía con márgenes si es resecable; radioterapia adyuvante o neoadyuvante según riesgo; tratamiento sistémico individualizado.
Riesgos y complicaciones
- Recidiva local si los márgenes son insuficientes o si la biopsia contamina compartimentos.
- Metástasis, especialmente pulmonares, a veces tempranas.
- Hemorragia o hematoma en procedimientos invasivos por alta vascularización.
- Toxicidades de tratamiento sistémico y/o radioterapia, además de impacto funcional según localización.
Qué esperar del resultado
- Diagnóstico definitivo basado en morfología e inmunohistoquímica; en casos seleccionados, apoyo molecular y revisión experta.
- Estadificación local y a distancia que cambia la estrategia: intención curativa si está localizado frente a control o paliación si es metastásico.
- Plan de seguimiento centrado en control local y vigilancia pulmonar.
10) Bibliografía actualizada
Selección breve y operativa, separada por utilidad.
📖 Clasificación y referencia
- WHO Classification. Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
📌 Guías de marco clínico
- ESMO–EURACAN. Soft tissue and visceral sarcomas. Annals of Oncology. 2021.
- NCCN. Soft Tissue Sarcoma. Versión vigente.
- Biermann JS, et al. Bone Cancer. J Natl Compr Canc Netw. 2025.
💊 Evidencia terapéutica
- Penel N, et al. Weekly Paclitaxel for Unresectable Angiosarcoma (ANGIOTAX). J Clin Oncol. 2008.
- Eribulin + pembrolizumab. Phase II. Clinical Cancer Research. 2024.
- Revisiones modernas en Cancers (Basel).
🔬 Tumores vasculares del hueso
- Revisiones actuales sobre neoplasias vasculares epitelioides y tumores vasculares primarios del hueso.
