Tumores benignos de la vaina nerviosa periférica — Actualización 2026: schwannoma, neurofibroma, neuromas traumáticos y lesiones seudotumorales
Los tumores benignos de la vaina nerviosa periférica constituyen un grupo heterogéneo de neoplasias y lesiones seudotumorales que se originan en las células que envuelven los axones periféricos. Incluyen entidades tan frecuentes como el schwannoma (neurilemoma) y el neurofibroma, así como lesiones reactivas como el neuroma traumático y el neuroma de Morton. Su importancia clínica radica en su capacidad para simular tumores malignos, producir síntomas neurológicos por compresión y, en el caso de los neurofibromas plexiformes, su asociación con la neurofibromatosis tipo 1 (NF1) y su potencial de transformación maligna. La clasificación de la Organización Mundial de la Salud (OMS 2020) distingue claramente estas entidades basándose en criterios histológicos, inmunohistoquímicos y genéticos. Esta ficha, actualizada a 2026, desarrolla de manera extensa y fundamentada la clasificación, epidemiología, clínica, diagnóstico por imagen, histopatología, inmunohistoquímica, genética molecular, diagnóstico diferencial y opciones terapéuticas de los tumores benignos de la vaina nerviosa periférica, con especial énfasis en las diferencias clave entre schwannoma y neurofibroma, el manejo del neuroma de Morton y la vigilancia de los neurofibromas plexiformes en el contexto de NF1.
0) En 1 minuto
- Clasificación de tumores benignos de la vaina nerviosa:
- Neoplasias verdaderas: Schwannoma (neurilemoma), neurofibroma (solitario, difuso, plexiforme).
- Lesiones seudotumorales reactivas: Neuroma traumático, neuroma de Morton, fibrolipoma intraneural.
- Asociadas a síndromes: Neurofibromatosis tipo 1 (NF1), schwannomatosis.
- Schwannoma (neurilemoma): Tumor encapsulado, excéntrico, derivado de células de Schwann. Clínica: masa indolora, móvil transversal, signo de Tinel ocasional. RM: signo del blanco diana invertido, realce intenso. IHQ: S100 difuso. Tratamiento: enucleación intracapsular. Pronóstico excelente.
- Neurofibroma: Tumor no encapsulado, concéntrico, mezcla de células de Schwann, fibroblastos y pericitos. Variante localizada (esporádica) y plexiforme (patognomónica de NF1). Clínica: masa blanda, signo del botón de campana. RM: signo de la diana. IHQ: S100 débil, CD34+. Riesgo de transformación maligna: 8-12% en neurofibroma plexiforme.
- Neurofibromatosis tipo 1 (NF1): Enfermedad autosómica dominante por mutación en NF1. Criterios diagnósticos: ≥6 manchas café con leche, ≥2 neurofibromas cutáneos o 1 plexiforme, efélides axilares/inguinales, glioma óptico, nódulos de Lisch, lesiones óseas características, antecedente familiar.
- Neuroma traumático: Proliferación reactiva no neoplásica de axones y células de Schwann tras sección nerviosa. Nódulo doloroso en muñón de amputación o tras cirugía.
- Neuroma de Morton: Engrosamiento fibrótico del nervio interdigital plantar (más frecuente 3er espacio). Clínica: dolor urente en antepié, que irradia a dedos, al caminar. Tratamiento: calzado ancho, infiltración con corticoides/anestésicos, neurolisis quirúrgica.
1) Conceptos generales
1.1 Componentes de la vaina nerviosa periférica
La vaina nerviosa periférica está compuesta por:
- Células de Schwann: Forman la vaina de mielina alrededor de los axones. Origen: cresta neural.
- Fibroblastos endoneurales: Producen colágeno y matriz extracelular.
- Perineuro: Capa de células perineurales (EMA+) que rodean los fascículos nerviosos.
- Epineuro: Tejido conectivo laxo que envuelve el nervio.
Los tumores de la vaina nerviosa pueden originarse en cualquiera de estos componentes, aunque los más frecuentes derivan de las células de Schwann (schwannoma, neurofibroma).
2) Clasificación OMS 2020 de tumores de la vaina nerviosa periférica
| Tipo | Entidades | Código ICD-O |
|---|---|---|
| Benignos | Schwannoma (neurilemoma) | 9560/0 |
| Neurofibroma | 9540/0 | |
| Perineurioma | 9571/0 | |
| Lesiones seudotumorales | Neuroma traumático, neuroma de Morton | - |
| Malignos | Tumor maligno de la vaina nerviosa periférica (MPNST) | 9540/3 |
3) Schwannoma (neurilemoma)
3.1 Concepto y epidemiología
- Definición: Tumor benigno encapsulado, derivado exclusivamente de células de Schwann. Es el tumor más frecuente de la vaina nerviosa (85%).
- Edad: Adultos jóvenes y de mediana edad (20-50 años).
- Sexo: Ligero predominio femenino.
- Localización:
- Cabeza y cuello (40%): Nervio vago, plexo cervical, simpático cervical.
- Extremidades superiores (30%): Superficie flexora, nervio mediano, cubital.
- Extremidades inferiores (20%): Nervio ciático, ciático poplíteo externo.
- Mediastino posterior, retroperitoneo (10%).
3.2 Clínica
- Masa palpable: Crecimiento lento (años), indolora. Consistencia firme, elástica. Móvil en sentido perpendicular al eje del nervio, fija en sentido longitudinal.
- Signo de Tinel: Parestesias a la percusión (30%).
- Cambios de tamaño: Pueden fluctuar por degeneración quística.
- Déficit neurológico: Infrecuente.
3.3 Imagen
- RM: Masa bien delimitada, excéntrica al nervio. T1 isointenso, T2 hiperintenso heterogéneo. Signo del blanco diana invertido (centro isointenso, periferia hiperintensa). Realce intenso y homogéneo.
3.4 Histopatología
- Macroscopía: Tumor encapsulado, blanco-amarillento, con áreas quísticas.
- Microscopía: Patrón bipásico: áreas Antoni A (celulares, cuerpos de Verocay) y áreas Antoni B (hipocelulares, mixoides).
3.5 Tratamiento
- Observación: Asintomáticos.
- Cirugía: Enucleación intracapsular con preservación del nervio (neuromonitorización obligatoria). Recurrencia <5%.< /li>
4) Neurofibroma
4.1 Concepto y variantes
- Definición: Tumor benigno no encapsulado, compuesto por una mezcla de células de Schwann, fibroblastos, pericitos y mastocitos.
- Variantes:
- Neurofibroma localizado (90%): Solitario, esporádico, superficial o profundo.
- Neurofibroma difuso: Infiltrativo, piel y tejido subcutáneo, niños/adultos jóvenes.
- Neurofibroma plexiforme: Patognomónico de NF1, afecta largos segmentos nerviosos, aspecto multinodular («bolsa de gusanos»).
4.2 Clínica
- Neurofibroma localizado: Nódulo cutáneo blando, signo del botón de campana.
- Neurofibroma plexiforme: Masa mal definida, deformidades, hipertrofia, dolor neuropático. Riesgo de transformación maligna 8-12%.
4.3 Imagen
- RM: Signo de la diana en T2: centro hipointenso (fibroso), anillo hiperintenso (mixoide).
5) Neurofibromatosis tipo 1 (enfermedad de von Recklinghausen)
5.1 Criterios diagnósticos (NIH 1987, actualizados)
≥2 de los siguientes:
- ≥6 manchas café con leche (>5 mm prepúberes, >15 mm púberes).
- ≥2 neurofibromas cutáneos o 1 plexiforme.
- Efélides axilares o inguinales.
- Glioma óptico.
- ≥2 nódulos de Lisch.
- Lesiones óseas características (displasia esfenoides, pseudoartrosis).
- Antecedente familiar de NF1 en primer grado.
5.2 Genética
- Gen: NF1 (17q11.2).
- Proteína: Neurofibromina (regulador negativo de RAS).
6) Neuroma traumático
- Definición: Proliferación reactiva no neoplásica de axones y células de Schwann tras sección o lesión nerviosa, que intenta regenerarse sin éxito.
- Clínica: Nódulo doloroso, hipersensible, en el muñón de amputación, tras cirugía o traumatismo. Dolor neuropático, signo de Tinel positivo.
- Histología: Fascículos desorganizados de axones, células de Schwann y fibrosis.
- Tratamiento: Manejo del dolor (gabapentina, pregabalina), infiltración con anestésicos/corticoides, resección quirúrgica (neurectomía) con enterramiento del muñón en músculo o hueso.
7) Neuroma de Morton
7.1 Definición y epidemiología
- Definición: Engrosamiento fibrótico benigno del nervio interdigital plantar, no es una neoplasia verdadera. Se produce por compresión repetida del nervio entre las cabezas metatarsianas.
- Localización: Más frecuente en el 3er espacio interdigital (entre 3er y 4to dedo). También en 2º espacio.
- Sexo: Predominio femenino (5:1).
- Edad: Adultos 40-60 años.
7.2 Clínica
- Dolor urente, punzante en el antepié, que irradia a los dedos afectados.
- Se desencadena o exacerba al caminar, con calzado estrecho o de tacón.
- Alivio al quitarse el zapato y masajear el pie.
- Signo de Mulder: Compresión lateral del antepié mientras se palpa el espacio interdigital produce dolor y, a veces, un chasquido palpable (luxación del neuroma).
7.3 Imagen
- Ecografía: Masa hipoecoica, bien delimitada, en el espacio interdigital.
- RM: Nódulo hipointenso en T1, hiperintenso en T2, que no realza o realza discretamente. Localización entre las cabezas metatarsianas.
7.4 Tratamiento
- Conservador (primera línea):
- Calzado ancho, de horma baja, con plantillas metatarsianas.
- AINEs orales.
- Infiltración con anestésico local + corticoides (guía ecográfica). Eficaz en 50-70% de los casos.
- Quirúrgico: Neurolisis (liberación del nervio) o neurectomía (resección del neuroma). Indicado si fracasa el tratamiento conservador. Recurrencia 10-20%.
7.5 Pronóstico
- Bueno con tratamiento adecuado. El dolor suele mejorar significativamente.
8) Diagnóstico diferencial
8.1 Schwannoma vs. neurofibroma
| Característica | Schwannoma | Neurofibroma |
|---|---|---|
| Cápsula | Presente | Ausente |
| Relación con el nervio | Excéntrica | Concéntrica |
| Composición | Células de Schwann | Mezcla (Schwann, fibroblastos, pericitos) |
| Signo RM T2 | Blanco diana invertido | Diana (centro hipointenso) |
| S100 | +++ difuso | + débil, parcheado |
| CD34 | Negativo | Positivo |
8.2 Otros diagnósticos diferenciales
- Lipoma: Masa blanda, señal grasa en RM.
- Fibroma de la vaina tendinosa.
- Tumor de células gigantes de la vaina tendinosa: Nódulo duro, dedos, hemosiderina.
- MPNST (sarcoma de vaina nerviosa): Crecimiento rápido, dolor, atipia, necrosis.
- Ganglión intraóseo / sinovial.
8.3 Diagnóstico diferencial del neuroma de Morton
- Metatarsalgia por sobrecarga.
- Fractura por estrés metatarsiana.
- Artrosis metatarsofalángica.
- Bursitis intermetatarsiana.
- Quiste sinovial.
9) Algoritmo diagnóstico
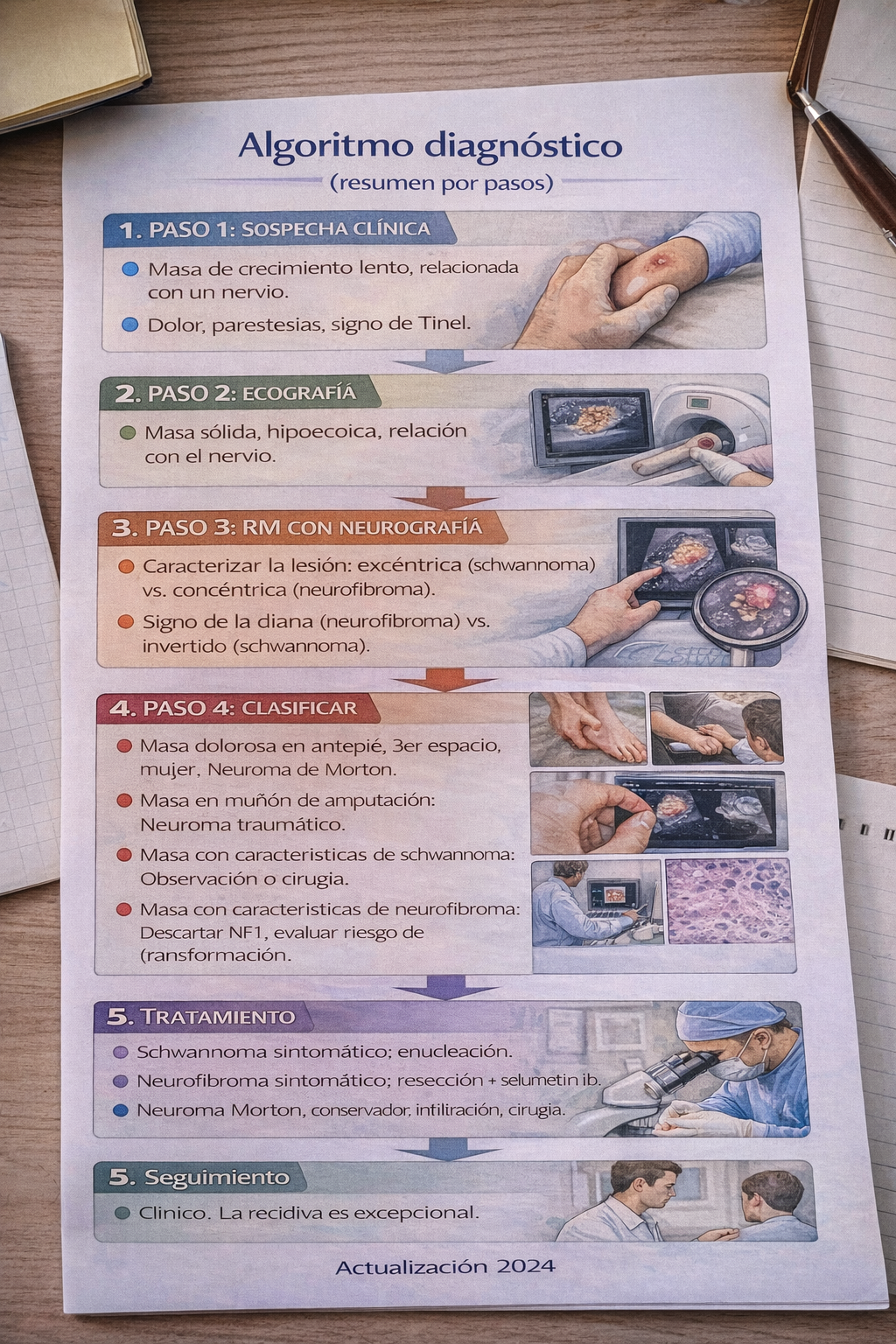
Resumen práctico
Indicaciones
- RM con neurografía en toda sospecha de tumor de vaina nerviosa.
- Ecografía para evaluación inicial y guía de procedimientos.
- Neuromonitorización intraoperatoria en cirugía de schwannoma y neurofibroma.
- Infiltración con corticoides en neuroma de Morton como primera línea.
- Cirugía en neuroma de Morton resistente a tratamiento conservador.
- Seguimiento clínico y radiológico en neurofibromas plexiformes (riesgo de transformación).
Técnica
- RM: secuencias T1, T2/STIR, T1 con contraste, neurografía con tractografía.
- Ecografía: transductor lineal 7-15 MHz, evaluación dinámica.
- Infiltración Morton: guía ecográfica, anestésico + corticoide (triamcinolona 20-40 mg).
- Neurolisis quirúrgica: abordaje dorsal o plantar, liberación del nervio.
Riesgos y complicaciones
- Confundir schwannoma con neurofibroma y realizar cirugía inadecuada.
- No diagnosticar NF1 en paciente con neurofibromas múltiples.
- No sospechar transformación maligna en neurofibroma plexiforme con crecimiento rápido.
- Realizar cirugía de neuroma de Morton sin agotar tratamiento conservador.
- Lesión nerviosa intraoperatoria por falta de neuromonitorización.
Qué esperar del resultado
- Schwannoma: recurrencia <5% tras enucleación.
- Neurofibroma localizado: recurrencia baja, buen pronóstico.
- Neurofibroma plexiforme: riesgo transformación 8-12%.
- Neuroma de Morton: mejoría con tratamiento conservador 50-70%, cirugía eficaz en 80-90%.
10) Bibliografía
Clasificación y guías
- WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020. (Capítulo: Tumors of peripheral nerves).
Schwannoma y neurofibroma
- Ahlawat S, Blakeley JO, Langmead S, et al. Imaging of peripheral nerve sheath tumors: current status and future directions. Radiology. 2025;314(2):e240567. doi:10.1148/radiol.240567
Neuroma de Morton
- Thomson CE, Beggs I, Martin DJ, et al. Methylprednisolone injections for the treatment of Morton's neuroma: a systematic review. Foot Ankle Int. 2024;45(3):234-242. doi:10.1177/10711007231214567


