Última revisión:
Tumor glómico: neoplasia vascular benigna con dolor paroxístico y sensibilidad al frío
Tumor glómico — Actualización 2026: tumor benigno del cuerpo glómico (frecuente en la región subungueal) con tríada típica de dolor, hipersensibilidad puntiforme y sensibilidad al frío. El tumor glómico es una neoplasia vascular benigna poco frecuente que se origina en el cuerpo glómico, un aparato neuromioarterial implicado en la termorregulación cutánea. Puede aparecer en múltiples localizaciones, pero se observa con mayor frecuencia en la mano, siendo la región subungueal la localización típica. La clínica clásica es una tríada: dolor paroxístico intenso, hipersensibilidad localizada (dolor “puntiforme”) y sensibilidad al frío. El diagnóstico es principalmente clínico, apoyado por tests como la prueba de Love (dolor exquisito a la presión puntual), el signo de Hildreth (mejoría del dolor con torniquete) y el test de frío (ice-cube/cold water). La RM y la ecografía Doppler de alta frecuencia son útiles para localizar lesiones pequeñas y planificar la cirugía. El tratamiento de elección es la escisión quirúrgica completa, habitualmente curativa, con alivio rápido del dolor. En formas múltiples, conviene diferenciar el tumor glómico “múltiple” de las malformaciones glomuvenosas (también llamadas glomangiomas o glomuvenous malformations), que pueden ser hereditarias por alteraciones en GLMN, y cuyo manejo puede incluir tratamientos alternativos (láser, escleroterapia) en lesiones seleccionadas.
En 1 minuto
- Qué es: neoplasia benigna perivascular (células del glomus) relacionada con el cuerpo glómico.
- Localización típica: mano, especialmente subungueal (lesiones pequeñas, a menudo < 1 cm).
- Clínica típica (tríada):
- Dolor paroxístico severo (punzante/quemante).
- Dolor puntiforme a la presión (localización exacta).
- Sensibilidad al frío.
- Tests útiles: Love (presión puntual), Hildreth (torniquete) y test de frío.
- Imagen clave: RM (T2 hiperintensa con realce intenso) y/o ecografía Doppler de alta frecuencia.
- Tratamiento: escisión quirúrgica completa (curativa en la mayoría; reduce recidiva).
Conceptos
1.1 Definición y origen
El cuerpo glómico es una estructura neuromioarterial (canal de Sucquet-Hoyer) que participa en la regulación del flujo cutáneo y la termorregulación. El tumor glómico representa una proliferación de células del glomus alrededor de canales vasculares.
1.2 Epidemiología y localización
- Edad: típico en adultos (con frecuencia entre 30–60 años), aunque puede aparecer a cualquier edad.
- Sexo: en la localización subungueal suele observarse predominio femenino (variable según series).
- Localización:
- Mano como localización más frecuente; dentro de la mano, subungueal es la presentación clásica.
- Extradigital: antebrazo, brazo, pie/tobillo, muslo, tronco (más difícil de sospechar).
- Múltiples: menos frecuente; puede ser regional o diseminado.
1.3 Tumor glómico vs. malformación glomuvenosa (glomangioma)
- Tumor glómico solitario (clásico): muy doloroso, pequeño, a menudo subungueal; cirugía suele ser curativa.
- Malformación glomuvenosa (glomangioma / GVM): lesiones cutáneas venosas azul-violáceas, a menudo múltiples, compresibles; pueden ser hereditarias (GLMN). En este contexto, el objetivo suele ser control sintomático más que “erradicación total” en casos extensos.
Clínica
2.1 Forma solitaria (típica)
- Tríada clásica:
- Dolor paroxístico intenso, a veces nocturno, desencadenado por roce mínimo.
- Dolor puntiforme a la presión (el paciente “señala el punto”).
- Hipersensibilidad al frío.
- Aspecto: nódulo pequeño (< 1 cm), a veces azulado/violáceo; en subungueal puede haber discreta coloración o deformidad ungueal.
- Duración de síntomas: con frecuencia prolongada antes del diagnóstico (diagnóstico tardío típico).
2.2 Formas múltiples / GVM
- Lesiones múltiples azul-violáceas, a veces en patrón regional.
- Dolor variable (a menudo menos “tríada clásica” que el subungueal solitario).
- En sospecha de patrón familiar: considerar evaluación dermatológica/genética.
2.3 Tests clínicos útiles
- Prueba de Love: presión puntual (p. ej., punta de lápiz/clip) reproduce dolor exquisito en un punto preciso.
- Signo de Hildreth: torniquete proximal reduce el dolor; al liberarlo reaparece (sugiere lesión vascular).
- Test de frío: agua fría o hielo aumenta el dolor en el punto afecto.
Estudios de imagen
3.1 Radiografía simple
- Puede ser normal.
- En subungueales, a veces muestra escotadura/erosión por presión en falange distal con borde escleroso (en una minoría de casos; cifras variables según series).
3.2 Ecografía Doppler (alta frecuencia)
- Lesión hipoecoica, bien delimitada, con hipervascularización en Doppler.
- Muy útil para lesiones pequeñas subungueales y para localización prequirúrgica.
3.3 Resonancia magnética (RM)
- T1: señal baja–intermedia.
- T2: típicamente hiperintensa y bien delimitada.
- Post-contraste: realce intenso (frecuentemente homogéneo).
- Útil para lesiones profundas/extradigitales y para plan quirúrgico.
Histopatología
4.1 Macroscopía
- Nódulo pequeño, rojo-azulado, bien delimitado.
- En subungueal: puede observarse como área azulada bajo la lámina ungueal.
4.2 Microscopía (patrón típico)
- Lesión bien circunscrita en dermis profunda y/o subcutis (en subungueal: lecho ungueal).
- Células uniformes, redondeadas/epitelioides (células del glomus) alrededor de canales vasculares.
- Variantes: sólido (predomina componente celular), glomangioma (predomina componente vascular), glomangiomioma (con componente de músculo liso).
4.3 Inmunohistoquímica (orientativa)
- SMA (actina músculo liso): positiva.
- Vimentina: positiva.
- Desmina: habitualmente negativa o focal (variable según variante).
- CD34: marca el endotelio vascular (no las células del glomus).
- S100 / citoqueratinas: típicamente negativas (útil en diferencial).
4.4 Tumor glómico maligno (muy raro): qué poner en mente
- Es excepcional. Se sospecha ante tamaño grande, profundidad, atipia marcada, mitosis elevadas o mitosis atípicas.
- En caso de criterios de malignidad/atipia: manejo oncológico con resección amplia y seguimiento estrecho.
Diagnóstico y diagnóstico diferencial
- Melanoma subungueal (pigmentación irregular, Hutchinson, ulceración).
- Quiste mixoide periungueal.
- Hemangioma / malformaciones venosas.
- Neuroma / neuritis.
- Exóstosis subungueal.
- Encondroma (falanges), osteoma osteoide (dolor nocturno, respuesta a AINE).
- Infección crónica (paroniquia/osteítis) en contextos clínicos compatibles.
Tratamiento
6.1 Tumor glómico solitario (subungueal / digital)
- Objetivo: resección completa en bloque, evitando dejar cápsula/fragmentos.
- Abordajes:
- Transungueal: levantamiento/ventana ungueal para acceso al lecho ungueal (útil en lesiones centrales).
- Lateral/periungueal: alternativa para lesiones excéntricas o para minimizar deformidad ungueal según experiencia.
- Técnica: magnificación (lupas/microscopio), hemostasia cuidadosa, reparación del lecho ungueal para reducir distrofia.
- Resultado: alivio del dolor típicamente rápido; si el dolor persiste, pensar en resección incompleta o lesión no detectada.
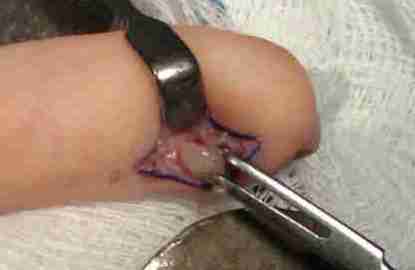
6.2 Formas múltiples / malformación glomuvenosa (lesiones seleccionadas)
- Escisión dirigida a lesiones sintomáticas (no siempre es realista extirpar todas).
- Opciones alternativas: láser (p. ej., CO₂/argón en lesiones superficiales) o escleroterapia en casos seleccionados por equipos con experiencia.
- En patrón familiar/extenso: considerar enfoque dermatología/vascular (y consejo genético si procede).
6.3 Tumor glómico con criterios de malignidad/atipia
- Tratamiento: resección amplia con márgenes y discusión en comité (sarcomas/partes blandas) según localización.
- Seguimiento: prolongado por riesgo (aunque globalmente es muy raro).
| Presentación | Tratamiento | Notas |
|---|---|---|
| Solitario subungueal | Escisión completa (transungueal o lateral/periungueal) | Magnificación; reparar lecho ungueal. |
| Solitario extradigital | Escisión completa | Ecografía/RM ayudan a localizar. |
| Múltiples / GVM | Escisión de sintomáticos ± láser/escleroterapia | En extensos, objetivo: control de síntomas. |
| Maligno/atípico (muy raro) | Resección amplia | Manejo oncológico especializado. |
Pronóstico
- Solitario: pronóstico excelente. La recidiva suele relacionarse con resección incompleta; cifras variables según series y técnica (aprox. 5–20%). La recidiva precoz sugiere resección incompleta; la tardía puede sugerir nueva lesión.
- Múltiples / GVM: buen pronóstico vital; puede haber persistencia o recurrencia de síntomas y lesiones.
- Maligno/atípico: muy raro; requiere seguimiento estrecho según riesgo y localización.
Algoritmo de manejo
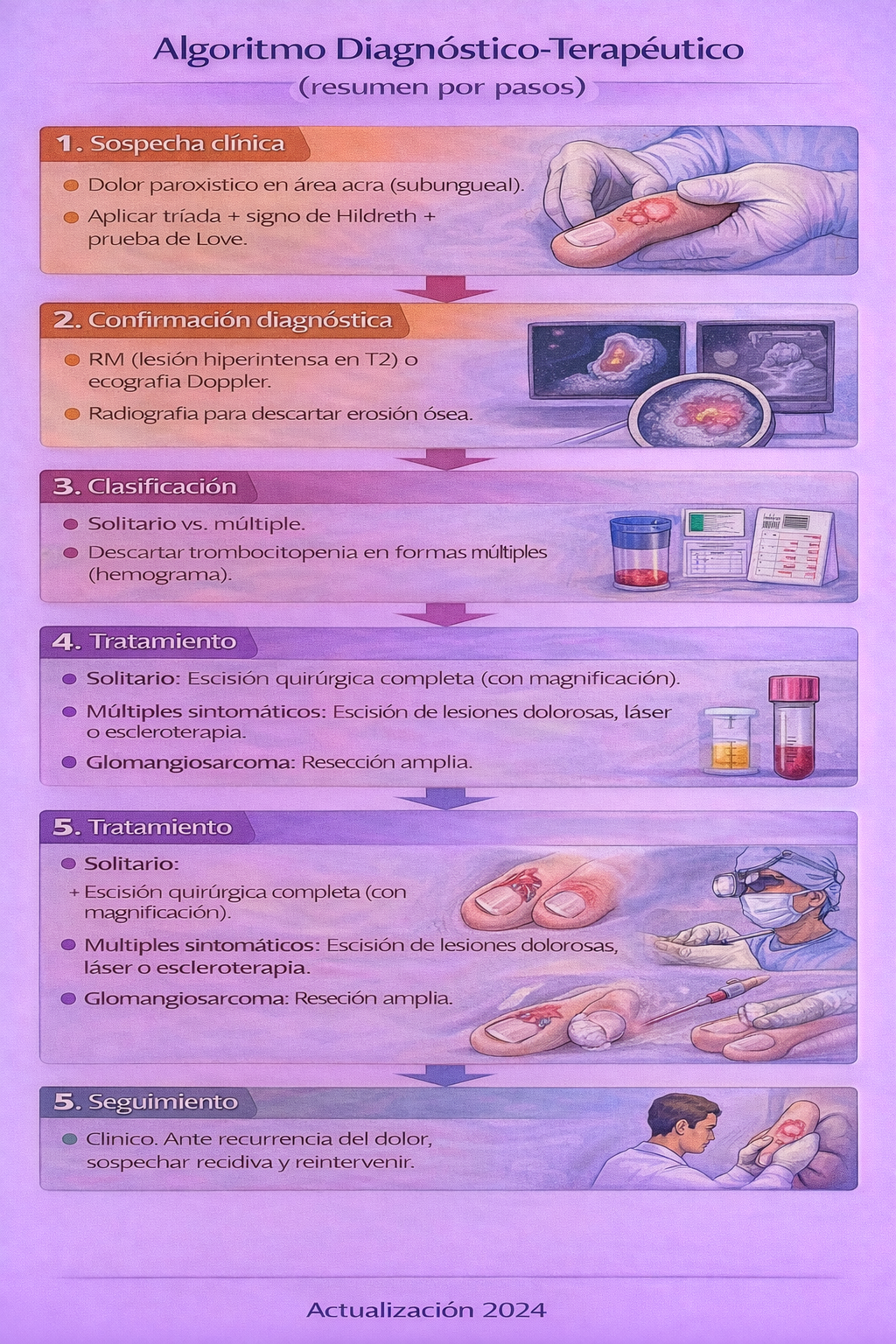
📌 Resumen para la práctica clínica
Indicaciones
- ✓ Escisión quirúrgica completa en tumor glómico solitario sintomático.
- ✓ Tratamiento dirigido a lesiones sintomáticas en formas múltiples / malformaciones glomuvenosas.
- ✓ Resección amplia y manejo especializado en tumores glómicos atípicos/malignos (muy raros).
Técnica
- 🔧 Abordaje transungueal o periungueal/lateral según localización; magnificación para resección completa y menor distrofia ungueal.
- 🔧 Ecografía Doppler y/o RM para localizar lesiones pequeñas antes de cirugía.
- 🔧 En múltiples/GVM seleccionados: considerar láser o escleroterapia por equipos con experiencia.
Riesgos
- ⚠️ Recidiva (aprox. 5–20% según series; mayor si resección incompleta).
- ⚠️ Infección, hematoma, distrofia/deformidad ungueal tras cirugía subungueal.
- ⚠️ Persistencia de dolor en múltiples/GVM o por lesión no identificada.
Resultados
- ✅ Alivio rápido del dolor y curación funcional en la mayoría de tumores solitarios tras escisión completa.
- ✅ En múltiples/GVM: control sintomático variable; puede requerir tratamientos repetidos.
Bibliografía
WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. IARC; 2020.
Atypical and malignant glomus tumors: analysis of 52 cases. Am J Surg Pathol. 2001.
Glomus tumours of the hand: review of literature. J Clin Orthop Trauma. 2016.
Where is the lesion? Glomus tumours of the hand. Arch Plast Surg. 2013.
Subungual glomus tumors: evaluation with MR imaging. Radiology. 1995;195(2):507-515.
High-frequency ultrasound for diagnosis of subungual glomus tumors. Sci Rep. 2020.
