Sinovitis Vellonodular Localizada (Tumor de Células Gigantes de la Vaina Tendinosa) — Actualización 2026: la forma más frecuente de tumor de células gigantes sinovial, de comportamiento benigno pero con tendencia a la recidiva local
La sinovitis vellonodular localizada, también conocida como tumor de células gigantes de la vaina tendinosa (TCGVT) o sinovioma benigno gigantocelular, es una proliferación benigna de la sinovial que representa la forma más común de presentación de la sinovitis vellonodular (frente a la forma difusa o pigmentada). Afecta típicamente a adultos jóvenes (20-50 años), con ligero predominio femenino, y se localiza preferentemente en las vainas tendinosas de los dedos de la mano, especialmente en la cara palmar del segundo y tercer dedo. Clínicamente se manifiesta como un nódulo firme, de crecimiento lento, generalmente indoloro, que puede causar erosiones óseas por presión en el 15-20% de los casos. La Actualización 2026 enfatiza la importancia del diagnóstico diferencial con el sarcoma sinovial y otras lesiones, el papel de la RM para evaluar extensión y erosión ósea, y el tratamiento mediante escisión quirúrgica completa, que es curativo en la mayoría de los casos, aunque la tasa de recidiva local puede alcanzar el 15-20% si la resección es incompleta. No se ha documentado transformación maligna.
0) En 1 minuto
- ✅ Qué es: La sinovitis vellonodular localizada (tumor de células gigantes de la vaina tendinosa) es una proliferación benigna de la sinovial, la forma más frecuente de los tumores de células gigantes sinoviales. No es un sarcoma.
- ✅ Clínica típica: Nódulo firme, de crecimiento lento, generalmente indoloro, localizado en la cara palmar de los dedos de la mano (2º y 3º dedo). Puede causar erosión ósea por presión (15-20%).
- ✅ Imagen clave: Radiografía: masa de partes blandas bien circunscrita, a veces con erosión cortical adyacente. RM: masa de señal similar al músculo, con fuerte y homogéneo realce tras gadolinio. La hemosiderina puede causar hipointensidad en T2.
- ✅ Histología: Proliferación de células sinoviales, histiocitos espumosos (xantomatosos) con depósitos de hemosiderina, y células gigantes multinucleadas características (siempre presentes).
- ✅ Tratamiento: Escisión quirúrgica completa. Es curativo en la mayoría de los casos, pero la tasa de recidiva local es del 15-20% si la resección es incompleta o si hay lóbulos separados. No hay transformación maligna.
Pitfall: El error más grave es confundir esta entidad benigna con un sarcoma sinovial, lo que llevaría a un tratamiento excesivamente agresivo (amputación, radioterapia). El sarcoma sinovial suele ser de mayor tamaño, más infiltrativo, con calcificaciones y con comportamiento clínico más agresivo. El diagnóstico diferencial debe basarse en la histología (ausencia de atipia maligna, presencia de células gigantes e histiocitos espumosos) y en la correlación clínico-radiológica. Otro error es no realizar una escisión completa, dejando lóbulos satélites, lo que aumenta el riesgo de recidiva.
1) Conceptos
1.1 Definición y nomenclatura
La sinovitis vellonodular localizada es una proliferación benigna de la membrana sinovial, que puede presentarse de dos formas: localizada (nódulo único) o difusa (sinovitis vellonodular pigmentada). La forma localizada es la más frecuente y recibe múltiples denominaciones, reflejando la controversia sobre su origen (neoplásico vs. reactivo/inflamatorio):
- 🔹 Tumor de células gigantes de la vaina tendinosa (TCGVT) (término más utilizado actualmente).
- 🔹 Sinovioma benigno gigantocelular.
- 🔹 Tumor gigantocelular xantomatoso.
- 🔹 Fibroxantoma o fibrohistiocitoma.
- 🔹 Granuloma histiocitario xantomatoso (término que enfatiza el posible origen reactivo).
La presencia constante de células gigantes multinucleadas y de histiocitos con depósitos de lípidos (células espumosas) y hemosiderina es la base de estas denominaciones.
1.2 Epidemiología
- 📈 Frecuencia: Es la forma más común de presentación de la sinovitis vellonodular. Representa una de las lesiones tumorales benignas más frecuentes de la mano.
- 📈 Edad: Predomina en adultos jóvenes (20-50 años).
- 📈 Sexo: Ligero predominio femenino.
- 📈 Localización típica:
- 🔹 Extraarticular: Vainas tendinosas de los dedos de la mano, especialmente en la cara palmar de la tercera falange del segundo y tercer dedo. También puede verse en la segunda y primera falange, aunque menos frecuente.
- 🔹 Articular (menos frecuente): Puede originarse en la membrana sinovial de articulaciones grandes (rodilla, cadera, tobillo), presentándose como un nódulo intraarticular.
1.3 Etiopatogenia
El origen de esta lesión es controvertido. Se han propuesto dos teorías principales:
- 🔹 Teoría neoplásica: Considera la lesión como un tumor benigno de células gigantes (sinovioma benigno gigantocelular), apoyada por la presencia de proliferación clonal de células sinoviales.
- 🔹 Teoría reactiva/inflamatoria: Propone que se trata de una hiperplasia reactiva de histiocitos en respuesta a un proceso inflamatorio (traumatismo, irritación). El término "granuloma histiocitario xantomatoso" refleja esta teoría.
En la actualidad, se acepta que se trata de una proliferación neoplásica benigna con posible componente reactivo. Se han identificado alteraciones citogenéticas (traslocación t(1;2) que afecta al gen CSF1), lo que apoya su naturaleza neoplásica.
1.4 Puntos prácticos (Actualización 2026)
- 💡 Esencial diferenciarla del sarcoma sinovial: El sarcoma sinovial es mucho más agresivo, infiltrativo y puede metastatizar. La presencia de células gigantes, histiocitos espumosos y depósitos de hemosiderina, junto con la ausencia de atipia citológica, mitosis atípicas y necrosis, apoyan el diagnóstico de sinovitis vellonodular localizada.
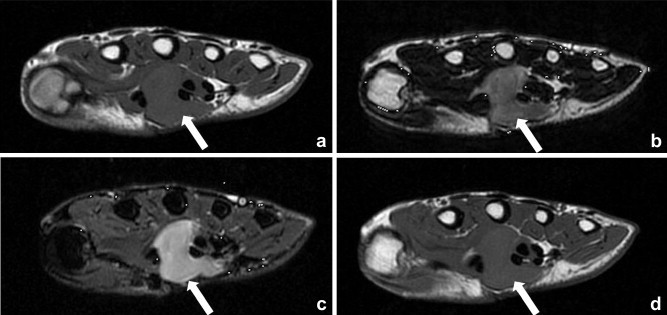
- 💡 La RM es útil para planificar la cirugía: Evalúa la extensión exacta del nódulo, su relación con el tendón y la presencia de erosión ósea. El realce homogéneo con gadolinio es característico.
- 💡 Alta tasa de recidiva si la resección es incompleta: La presencia de lóbulos separados de la masa principal o la infiltración microscópica pueden dejar enfermedad residual. Por ello, se recomienda una disección cuidadosa y, si es posible, cirugía con lupa o microscopio.
- 💡 Transformación maligna: No se ha documentado ningún caso de transformación maligna de esta entidad.
2) Clínica
| Síntoma/Signo | Frecuencia | Comentario clínico |
|---|---|---|
| Nódulo palpable | >95% | Ovoide, firme, de crecimiento lento (meses o años). Bien circunscrito. Localización típica: cara palmar de los dedos. |
| Dolor | Poco frecuente | Generalmente indoloro o con molestias leves. El dolor puede aparecer si comprime estructuras vecinas. |
| Limitación funcional | Variable | En localizaciones articulares (rodilla) puede causar bloqueo, derrame o simular una rotura meniscal. |
3) Estudios de imagen
3.1 Radiografía simple
- 🔹 Masa de partes blandas: Densidad homogénea, bien circunscrita, adyacente a una falange o articulación.
- 🔹 Erosión ósea (15-20% de los casos): Por presión del nódulo sobre la cortical ósea subyacente. La erosión suele tener bordes bien definidos, sin reacción perióstica.
- 🔹 Calcificaciones: Raras. Ocasionalmente pueden verse densidades finas dispersas correspondientes a depósitos de hemosiderina.
3.2 Resonancia magnética (RM)
- 🔹 Señal:
- 🔹 T1: Señal similar a la del músculo (isointensa o ligeramente hipointensa).
- 🔹 T2: Señal variable, a menudo heterogénea. La presencia de hemosiderina puede causar áreas de hipointensidad marcada en T2 (útil para el diagnóstico).
- 🔹 Tras contraste (gadolinio): Fuerte y homogéneo realce de la lesión, característico.
- 🔹 Morfología: Nódulo bien definido, a menudo lobulado, que puede mostrar septos internos. Permite evaluar la relación con el tendón y el hueso.
3.3 Ecografía
- 🔹 Masa sólida, bien definida, hipoecoica o heterogénea, con vascularización en el Doppler.
- 🔹 Útil para guiar la biopsia o la cirugía, pero la RM es superior para evaluar la extensión y la relación con estructuras vecinas.
4) Histopatología
4.1 Macroscopía
- 🔹 Nódulo firme, sésil o pediculado, redondeado u oval, lobulado.
- 🔹 Envuelto por una cápsula fibrosa densa.
- 🔹 Coloración: Variable (gris-blanquecino, amarillento, marrón) dependiendo de la cantidad de macrófagos cargados de hemosiderina y lípidos.
- 🔹 La vaina tendinosa adyacente suele ser normal.
4.2 Microscopía
Los hallazgos son indistinguibles de los de la sinovitis vellonodular pigmentada difusa.
- 🔹 Células gigantes multinucleadas: Siempre presentes, aunque en número variable. Son un hallazgo clave.
- 🔹 Histiocitos espumosos (células xantomatosas): Con citoplasma claro, vacuolado, cargado de lípidos. A menudo contienen gránulos de hemosiderina.
- 🔹 Células sinoviales: Son el componente celular básico de la lesión. Proliferación de células mononucleares redondas o poliédricas.
- 🔹 Depósitos de hemosiderina: Frecuentes, tanto en histiocitos como en el estroma.
- 🔹 Estroma: Fibroso, con grados variables de hialinización.
- 🔹 Ausencia de atipia celular, mitosis atípicas y necrosis: Características que confirman la benignidad de la lesión.
4.3 Inmunohistoquímica
- 🔹 CD68: Positivo en histiocitos y células gigantes.
- 🔹 Desmina, actina: Negativo (ayuda a descartar tumores musculares).
- 🔹 S100: Negativo (ayuda a descartar tumor de vaina nerviosa o melanoma).
- 🔹 Citoqueratinas: Negativo (ayuda a descartar carcinoma o sarcoma sinovial).
5) Diagnóstico y diagnóstico diferencial
Confirmación diagnóstica: El diagnóstico se basa en la correlación clínico-radiológica y se confirma mediante el estudio histopatológico de la pieza de resección. La biopsia preoperatoria no suele ser necesaria si la presentación es típica, pero puede realizarse en casos dudosos.
Diagnóstico diferencial:
🩻 Radiológico
- 🔹 Sarcoma sinovial: Es la entidad más importante a descartar. El sarcoma sinovial suele ser más grande, más infiltrativo, de crecimiento más rápido, y puede presentar calcificaciones en el 30% de los casos. En RM, es más heterogéneo y con realce irregular. La histología muestra células epitelioides y fusiformes con atipia.
- 🔹 Condroma periosteal: Se presenta como una lesión yuxtacortical con calcificaciones en la matriz (puntiformes, en anillos).
- 🔹 Encondroma: Tumor óseo benigno con calcificaciones, no de partes blandas.
- 🔹 Tofo gotoso: Lesión con calcificaciones, erosión ósea con bordes sobresalientes ("en sacabocados"), articulación relativamente conservada. Clínica de gota.
- 🔹 Otras lesiones de partes blandas: Fibroma, schwannoma, tumor de células granulares, etc.
🔬 Histopatológico
- 🔹 Osteosarcoma de partes blandas (extraesquelético): Puede haber confusión si el colágeno está muy hialinizado y simula osteoide. Sin embargo, el osteosarcoma presenta atipia celular marcada, mitosis atípicas y necrosis, ausentes en la sinovitis vellonodular.
- 🔹 Sarcoma sinovial: La presencia de células gigantes e histiocitos espumosos es característica de la sinovitis vellonodular y no del sarcoma sinovial, que muestra células epitelioides y fusiformes con atipia.
- 🔹 Tumor de células gigantes de partes blandas: Puede tener células gigantes, pero carece de los histiocitos espumosos y los depósitos de hemosiderina.
- 🔹 Fibrohistiocitoma maligno (sarcoma pleomórfico indiferenciado): Presenta pleomorfismo, atipia y mitosis, ausentes en la lesión benigna.
6) Tratamiento
Premisa fundamental: El tratamiento es quirúrgico, con el objetivo de realizar una escisión completa de la lesión para evitar la recidiva local.
6.1 Cirugía
- ✅ Escisión completa: Es curativa en la mayoría de los casos. Debe realizarse una disección cuidadosa, identificando y resecando todo el tejido tumoral, incluyendo posibles lóbulos satélites separados de la masa principal.
- ✅ Abordaje: Depende de la localización. En los dedos, se realiza una incisión longitudinal o en zigzag para exponer el nódulo y el tendón afectado.
- ✅ Lesiones intraarticulares: Pueden requerir artroscopia o artrotomía para la escisión. El pronóstico suele ser excelente, con baja tasa de recidiva.
- ✅ Lesiones con erosión ósea:
- 🔹 Si la erosión es superficial y bien definida, puede ser suficiente con el curetaje del hueso afectado tras la extirpación del nódulo.
- 🔹 Si la erosión es extensa o destructiva, puede ser necesaria una resección amplia del segmento óseo comprometido (raramente necesario).
- ✅ Dificultades: La escisión completa puede ser difícil debido a la presencia de lóbulos separados o a la infiltración microscópica del tejido circundante.
6.2 Otros tratamientos
- ❌ Radioterapia: No indicada en esta entidad benigna.
- ❌ Quimioterapia: No indicada.
- ❌ Tratamiento médico: No existe.
| Localización | Tratamiento | Comentario |
|---|---|---|
| Vainas tendinosas (dedos) | Escisión quirúrgica completa (disección cuidadosa). | Difícil si hay lóbulos satélites. Recidiva del 15-20% si incompleta. |
| Intraarticular | Escisión artroscópica o abierta. | Excelente pronóstico, suele ser curativo. |
| Con erosión ósea | Escisión + curetaje del hueso afectado. Excepcionalmente resección amplia. | Valorar extensión de la erosión en RM preoperatoria. |
7) Pronóstico
- ✅ Pronóstico general: Excelente tras la escisión completa. Es una lesión benigna, sin potencial metastásico.
- ✅ Recidiva local: La tasa de recidiva es del 15-20%, principalmente en lesiones de vainas tendinosas donde la escisión ha sido incompleta (lóbulos separados, infiltración microscópica). Las recidivas suelen ser similares a la lesión original y pueden reintervenirse.
- ✅ Transformación maligna: No se ha documentado ningún caso de transformación maligna de la sinovitis vellonodular localizada.
8) Algoritmo de manejo
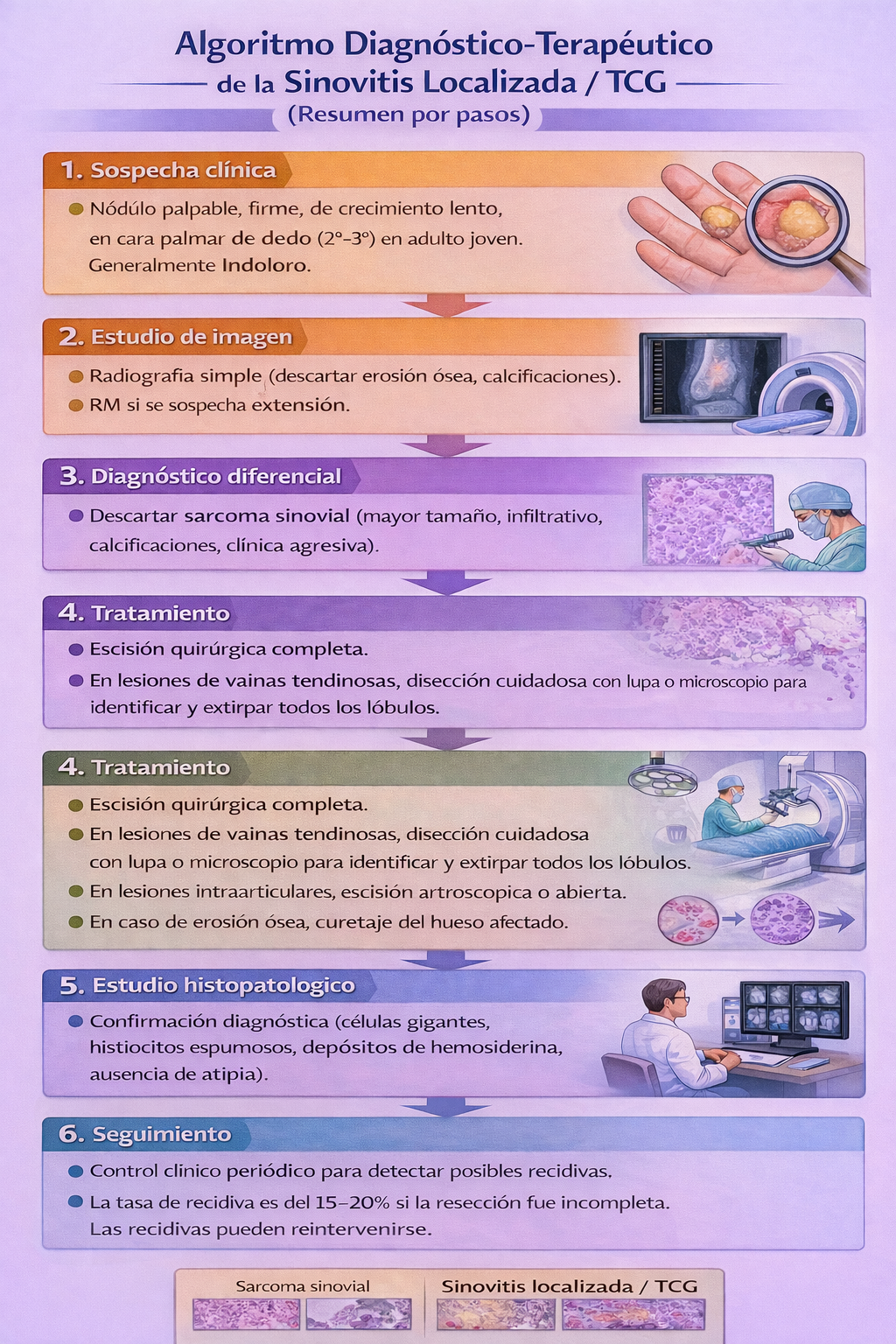
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Escisión quirúrgica completa en todo tumor de células gigantes de la vaina tendinosa (sinovitis vellonodular localizada).
- ✅ Curetaje del hueso afectado en caso de erosión ósea por presión.
- ✅ Seguimiento clínico para detectar posibles recidivas (15-20% de los casos).
🔧 Técnica
- 🔧 Cirugía: incisión longitudinal o en zigzag, disección cuidadosa con lupa o microscopio para identificar lóbulos satélites.
- 🔧 En lesiones intraarticulares, escisión artroscópica o artrotomía.
- 🔧 Estudio histopatológico de la pieza para confirmar diagnóstico y descartar malignidad.
⚠️ Riesgos
- ⚠️ Recidiva local (15-20%) si la resección es incompleta.
- ⚠️ Lesión tendinosa o nerviosa durante la cirugía (depende de la localización).
- ⚠️ Infección de la herida quirúrgica.
- ⚠️ Rigidez articular postoperatoria (en localizaciones intraarticulares).
✅ Resultados
- ✅ Tasa de curación definitiva >80% tras escisión completa.
- ✅ Excelente pronóstico funcional.
- ✅ Sin riesgo de transformación maligna.
9) Bibliografía
Referencias clave
- 📄 WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. Lyon: IARC Press; 2020. (Incluye el tumor de células gigantes de la vaina tendinosa).
- 📄 Sciot R, Rosai J, Dal Cin P, et al. Analysis of 35 cases of localized and diffuse tenosynovial giant cell tumor: a report from the Chromosomes and Morphology (CHAMP) study group. Mod Pathol. 1999;12(6):576-579.
- 📄 Ushijima M, Hashimoto H, Tsuneyoshi M, Enjoji M. Giant cell tumor of the tendon sheath (nodular tenosynovitis). A study of 207 cases to compare the large joint group with the common digit group. Cancer. 1986;57(4):875-884.
- 📄 Flandry F, Hughston JC. Current concepts review: pigmented villonodular synovitis. J Bone Joint Surg Am. 1987;69(6):942-949.
Diagnóstico por imagen
- 📄 Jelinek JS, Kransdorf MJ, Shmookler BM, et al. Giant cell tumor of the tendon sheath: MR findings in nine cases. AJR Am J Roentgenol. 1994;162(4):919-922.
