Sarcoma definido por la fusión SS18::SSX (t(X;18))
El sarcoma sinovial es una neoplasia mesenquimal maligna de alto grado, con capacidad de diferenciación epitelial y fusiforme, que no deriva de la sinovial. Representa aproximadamente el 5–10% de los sarcomas de partes blandas y es uno de los más frecuentes en adolescentes y adultos jóvenes. Su sello es la translocación
t(X;18)(p11.2;q11.2) con la fusión SS18::SSX (SSX1/SSX2/SSX4). En 2026, el diagnóstico se apoya en un enfoque integrado: morfología + IHQ (incluyendo
anticuerpo de fusión SS18-SSX cuando esté disponible) y/o confirmación molecular (FISH/RT-PCR/RNA-NGS).
El tratamiento del localizado se basa en cirugía con márgenes negativos y radioterapia (preoperatoria o postoperatoria) en tumores de mayor riesgo. La quimioterapia se reserva para escenarios seleccionados de alto riesgo y, sobre todo, para enfermedad irresecable/metastásica. En enfermedad avanzada, además de quimioterapia (antraciclinas ± ifosfamida) y terapias sistémicas estándar de STS (p. ej., pazopanib, trabectedina según líneas/subtipo), desde 2024 existe una
terapia celular TCR anti-MAGE-A4 aprobada en EE. UU. para un subgrupo de pacientes (criterios HLA y expresión tumoral).
0) En 1 minuto
- 🔬 Qué es: Sarcoma de partes blandas definido por SS18::SSX (t(X;18)). Representa ≈5–10% de los STS y es típico en adultos jóvenes.
- 📊 Clínica típica: Masa profunda de crecimiento lento (a veces dolorosa), cerca de articulaciones (frecuente alrededor de rodilla), también pie/tobillo, cadera, mano, tronco o cabeza-cuello.
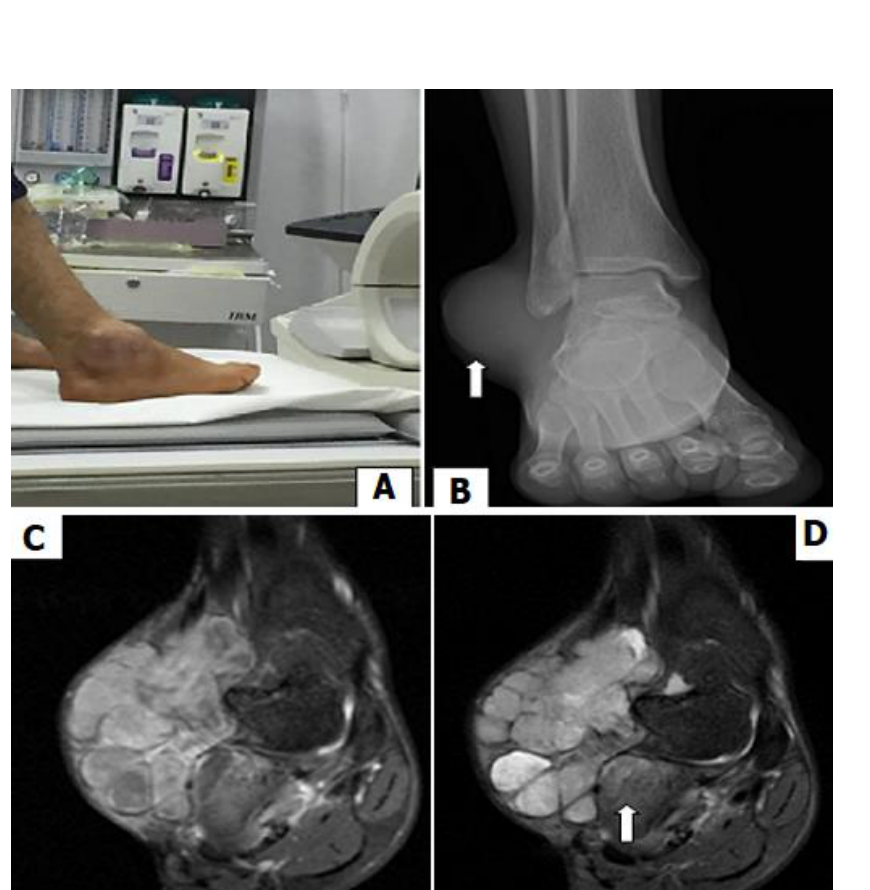
- 🩻 Imagen clave: Rx/TC pueden mostrar calcificaciones (hasta ~30%). RM: masa heterogénea, a veces con “triple señal” en T2, septos y hemorragia/necrosis.
- 🔬 Histología/IHQ: Bifásico (epitelial + fusiforme), monofásico fusiforme (muy frecuente) o pobremente diferenciado. IHQ de soporte: CK/EMA (a veces focales), TLE1 (apoyo), BCL2 (frecuente). SS18-SSX IHQ (neoepítopo) es altamente específica cuando disponible.
- 🛠️ Tratamiento: Cirugía R0 + RT (preop 50–50.4 Gy o postop 60–66 Gy) en tumores de mayor riesgo. QT (doxorrubicina ± ifosfamida) en irresecable/metastásico; considerar QT en alto riesgo seleccionado. En avanzado, opciones por líneas (pazopanib, trabectedina, etc.) y en subgrupo: terapia TCR anti-MAGE-A4 (según país/criterios).
Pitfall: Confundir una masa lenta en un adulto joven con lesión benigna (ganglión, bursitis, etc.) y “extirpar sin plan” (cirugía no planificada) empeora márgenes y control local. Segundo error: diagnosticar solo con TLE1/CD99/CK focales. En monofásicos o poco diferenciados, el diagnóstico correcto exige SS18::SSX por IHQ SS18-SSX (si disponible) y/o confirmación molecular (FISH/RT-PCR/RNA-NGS).
1) Conceptos
1.1 Definición y origen
💡 Sarcoma sinovial = sarcoma translocado, definido por SS18::SSX. No procede de sinovial; deriva de células mesenquimales con programa epigenético aberrante inducido por la fusión.
1.2 Epidemiología (2026)
- 📈 Frecuencia: ≈5–10% de los sarcomas de partes blandas.
- 📈 Edad: pico en adolescentes y adultos jóvenes (mediana ~30 años, variable).
- 📈 Sexo: ligero predominio masculino.
- 📈 Localización: principalmente extremidades (periarticular/yuxta-tendinosa), pero posible en tronco, retroperitoneo, pulmón, cabeza-cuello.
1.3 Puntos prácticos (Actualización 2026)
- 🔑 Diagnóstico “fusion-first”: idealmente SS18-SSX IHQ (si disponible) y/o prueba molecular para SS18::SSX.
- 🔑 TLE1 apoya, no confirma: es sensible pero no específico; úsalo como parte del panel.
- 🔑 Ganglios: la metástasis ganglionar es más frecuente que en otros STS, pero no hace rutinaria la linfadenectomía; evaluar ganglios si hay sospecha clínica o por imagen.
- 🔑 Tratamiento local moderno: RT preoperatoria 50–50.4 Gy o postoperatoria 60–66 Gy según riesgo/márgenes/localización.
2) Clínica
| Síntoma/Signo | Frecuencia | Comentario clínico |
|---|---|---|
| Masa palpable | >90% | Crecimiento lento, a veces durante meses/años. Puede ser superficial o profunda. |
| Dolor local | 30–50% | Variable; aumenta con compresión nerviosa o localización confinada (pie/mano). |
| Limitación funcional | Variable | Por proximidad a tendones, articulación o neurovasculares. |
| Afectación ganglionar | Infrecuente | Más que en otros STS; si hay adenopatías, estudiarlas. |
3) Estudios de imagen
3.1 Radiografía / TC
- 💡 Calcificaciones (hasta ~30%) pueden orientar.
- 💡 TC útil para calcificaciones, relación con hueso y planificación quirúrgica.
3.2 RM (técnica de elección)
- 💡 Define compartimentos, fascias, tendones y paquete neurovascular.
- 💡 Heterogeneidad en T2; posible “triple señal” (no patognomónica).
- 💡 Realce heterogéneo post-contraste; áreas necróticas/hemorrágicas frecuentes.
3.3 Estadificación
- 💡 TC torácico: obligatorio para metástasis pulmonares.
- 💡 PET-TC: útil en tumores de alto riesgo o dudas de extensión; no siempre imprescindible.
- 💡 Ganglios: ecografía/TC si sospecha clínica o por imagen.
Imagenes clïnica radigrafía y de resonancia magnetica
4) Histopatología
4.1 Macroscopía
- 💡 Masa lobulada, gris-blanquecina, con hemorragia/necrosis; puede tener calcificaciones.
- 💡 Pseudocápsula aparente, pero con extensión microscópica (“tentáculos”).
4.2 Microscopía (formas)
- 💡 Bifásico: componente epitelial (glandular/cordonal) + fusiforme.
- 💡 Monofásico fusiforme: patrón en fascículos; puede simular otros sarcomas.
- 💡 Pobremente diferenciado: alto grado; puede parecer Ewing/linfoma/otros “round cell”.
4.3 Inmunohistoquímica (panel 2026)
- 💡 SS18-SSX (anticuerpo de fusión): nuclear, altamente específico cuando positivo.
- 💡 CK/EMA: positivas en bifásico y a veces focales en monofásico.
- 💡 TLE1: útil como apoyo (no específico).
- 💡 BCL2: frecuente.
- 💡 S100/SOX10: generalmente negativos (ayuda vs MPNST), pero interpretar con cautela.
- 💡 H3K27me3: conservarlo apoya contra MPNST (pérdida sugiere MPNST), no es prueba definitiva.
5) Patología molecular
Alteración definitoria: t(X;18)(p11.2;q11.2) con fusión SS18::SSX (>95%). Socios: SSX1, SSX2 o SSX4.
- 🔹 Correlaciones: SS18::SSX1 se ve con mayor frecuencia en tumores bifásicos; SS18::SSX2 en monofásicos. El valor pronóstico del tipo de fusión es inconsistente entre series y no suele guiar decisiones estándar en 2026.
- 🔹 Métodos:
- 🔹 IHQ SS18-SSX: puede resolver muchos casos en práctica diaria.
- 🔹 FISH: confirma rearrangement de SS18.
- 🔹 RT-PCR: identifica el socio SSX.
- 🔹 RNA-NGS: opción robusta cuando hay diagnóstico diferencial complejo.
6) Diagnóstico y diagnóstico diferencial
Confirmación diagnóstica: Biopsia (core needle o incisional) planificada por equipo experto. Debe incluir:
- ✅ Histología (HE).
- ✅ IHQ: SS18-SSX (si disponible), CK/EMA, TLE1, BCL2, S100/SOX10, CD34/STAT6 (si procede), marcadores músculo liso, etc.
- ✅ Confirmación de fusión SS18::SSX por FISH/RT-PCR/RNA-NGS si IHQ no concluyente o no disponible.
Diagnóstico diferencial (prioritario):
- 🔹 MPNST: S100/SOX10 a veces +; pérdida H3K27me3 frecuente; SS18::SSX negativo.
- 🔹 SFT: STAT6 nuclear +.
- 🔹 Leiomi/peor: actina/desmina/caldesmón +.
- 🔹 Sarcoma de Ewing/round cell: requiere fusión específica; ojo con pobremente diferenciado.
- 🔹 Carcinoma sarcomatoide / metástasis: CK difusa +, clínica y panel dirigido.
- 🔹 UPS/fibrosarcoma: diagnóstico de exclusión; sin fusión.
7) Pronóstico y factores pronósticos
El pronóstico depende del estadio y factores de riesgo.
- 📈 Localizado: SG 5 años típicamente ~60–70% (variable por riesgo y series).
- 📈 Metastásico: peor; pulmón es el sitio más frecuente. Oligometástasis resecables pueden tener mejor curso si se logra control completo.
- 📈 Factores adversos principales: tamaño grande (p. ej., >5 cm), profundidad, alto grado/necrosis, márgenes positivos, localización axial/retroperitoneal, edad mayor.
- 📈 Ganglios: cuando existen, empeoran el pronóstico y requieren abordaje específico.
Las calcificaciones son un hallazgo orientador; no se consideran un factor pronóstico decisivo por sí solas en 2026.
8) Tratamiento
Premisa: Manejo como STS translocado, en centro experto. Objetivo en localizado: control local R0 + RT según riesgo; sistémico según riesgo/estadio.
8.1 Cirugía
- 💡 Resección amplia (R0): pilar del tratamiento.
- 💡 Evitar “cirugía no planificada”; biopsia y resección deben coordinarse con trayecto excindible.
- 💡 En extremidad, preservación es posible en la mayoría con RT.
8.2 Radioterapia (RT)
- 💡 Indicaciones típicas: tumores profundos, >5 cm, alto grado, márgenes cercanos/positivos, localización compleja.
- 💡 Preoperatoria: 50–50.4 Gy (ventaja: menor volumen/dosis, más complicaciones de herida).
- 💡 Postoperatoria: 60–66 Gy según márgenes y riesgo.
- 💡 Técnica: IMRT/protones según localización para limitar toxicidad.
8.3 Quimioterapia (QT) y terapias sistémicas
- 💡 Adyuvante/neoadyuvante: no universal. Considerar en alto riesgo seleccionado (p. ej., grande/profundo/alto grado), con regímenes tipo doxorrubicina ± ifosfamida.
- 💡 Metastásico/irresecable: 1ª línea habitual: doxorrubicina ± ifosfamida (si se busca respuesta). Alternativas por tolerancia.
- 💡 Líneas posteriores (según práctica/país): pazopanib, trabectedina, gemcitabina/docetaxel, otros esquemas de STS (selección individual).
- 💡 Terapia celular TCR anti-MAGE-A4 (EE. UU.): afamitresgene autoleucel (Tecelra) para adultos con SS irresecable/metastásico tras quimioterapia, HLA-A*02 específico y tumor MAGE-A4+. Requiere centro acreditado y diagnóstico companion.
| Escenario | Tratamiento | Comentario |
|---|---|---|
| Localizado, resecable | Cirugía R0 ± RT según riesgo | RT preop 50–50.4 Gy o postop 60–66 Gy. |
| Localizado, alto riesgo seleccionado | Valorar QT neoadyuvante/adyuvante + cirugía + RT | Decisión por comité; evidencia heterogénea. |
| Irresecable local | RT ± QT; reevaluación para cirugía | Objetivo: convertir a resecable si posible. |
| Metastásico | QT sistémica ± control local/metastasectomía en oligometástasis | Opciones posteriores: TKIs/otros; Tecelra si criterios y disponible. |
9) Algoritmo de manejo
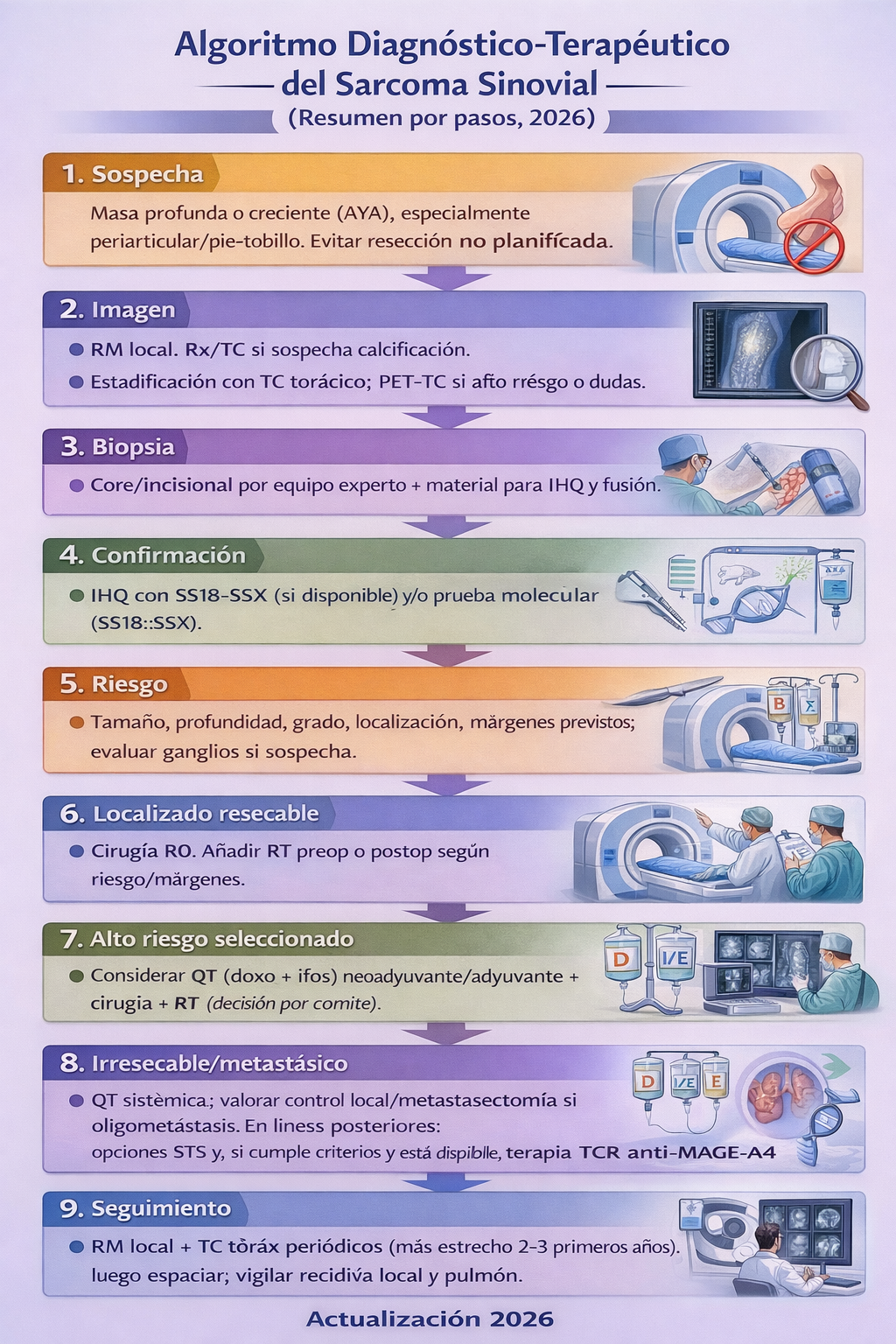
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Confirmación diagnóstica con demostración de SS18::SSX (IHQ SS18-SSX y/o FISH/RT-PCR/RNA-NGS).
- ✅ Resección quirúrgica amplia con márgenes negativos (R0) en enfermedad localizada resecable.
- ✅ Radioterapia preoperatoria (50–50.4 Gy) o postoperatoria (60–66 Gy) en tumores de riesgo elevado o según márgenes/localización.
- ✅ En enfermedad irresecable/metastásica: quimioterapia con doxorrubicina ± ifosfamida; opciones posteriores por práctica/país (p. ej., pazopanib, trabectedina). En subgrupo y si disponible: terapia TCR anti-MAGE-A4.
🔧 Técnica
- 🔧 Biopsia: por equipo que planificará la resección definitiva; trayecto excindible; guardar material para fusión.
- 🔧 Cirugía: resección En bloc orientada a R0; coordinación con RT para preservar extremidad.
- 🔧 Radioterapia: IMRT/protones según localización; preop 50–50.4 Gy; postop 60–66 Gy (ajustar a riesgo/márgenes).
- 🔧 Estadificación: RM local + TC torácico; evaluar ganglios si sospecha.
⚠️ Riesgos
- ⚠️ Recidiva local si márgenes inadecuados o cirugía no planificada.
- ⚠️ Metástasis pulmonares (principal) y, menos frecuente, óseas y ganglionares.
- ⚠️ Confusión diagnóstica (monofásico/pobremente diferenciado) si no se demuestra SS18::SSX.
- ⚠️ Toxicidad de QT (antraciclinas/ifosfamida) y de RT (fibrosis, rigidez, complicaciones de herida en RT preop).
✅ Resultados
- ✅ Enfermedad localizada: supervivencia a 5 años típicamente ~60–70% (variable por riesgo).
- ✅ Enfermedad metastásica: peor pronóstico; en general <30% a 5 años (muy dependiente de carga y respuesta).
10) Bibliografía
Clasificación / guías
- 📄 WHO Classification of Tumours Editorial Board. WHO Classification of Tumours of Soft Tissue and Bone. 5th ed. IARC; 2020.
- 📄 Hayes AJ, et al. UK guidelines for the management of soft tissue sarcomas. Br J Cancer. 2025.
- 📄 Serrano C, et al. SEOM-GEIS Spanish clinical guidelines for soft-tissue sarcomas (2024). Clin Transl Oncol. 2025.
- 📄 NCCN. NCCN Guidelines for Patients: Soft Tissue Sarcoma. 2025.
Diagnóstico molecular e IHQ
- 📄 Clark J, et al. Genes SYT/SSX en t(X;18). Nat Genet. 1994.
- 📄 Baranov E, et al. Anticuerpo SS18-SSX fusion-specific en sarcoma sinovial. Am J Surg Pathol. 2020.
- 📄 Perret R, et al. SS18-SSX antibody: alta especificidad para sarcoma sinovial. Am J Surg Pathol. 2021.
Terapia celular TCR anti-MAGE-A4
- 📄 FDA. Accelerated approval of afamitresgene autoleucel (Tecelra) for synovial sarcoma. 2 Aug 2024.
