Radiografía en tumores óseos — signos clave (Actualización 2026)
La radiografía simple sigue siendo el primer filtro ante una lesión ósea: permite estimar agresividad, orientar la naturaleza (benigna vs maligna), y decidir el siguiente paso (observación, RM/TC, o derivación a unidad de tumores y biopsia planificada). En tumores óseos, lo importante no es “poner nombre” en la Rx, sino clasificar patrón (márgenes, zona de transición, destrucción, periostio, matriz y partes blandas) y no equivocarse en el camino (biopsia mal planteada, retraso, o falsa tranquilidad).
Hallazgo radiológico característico
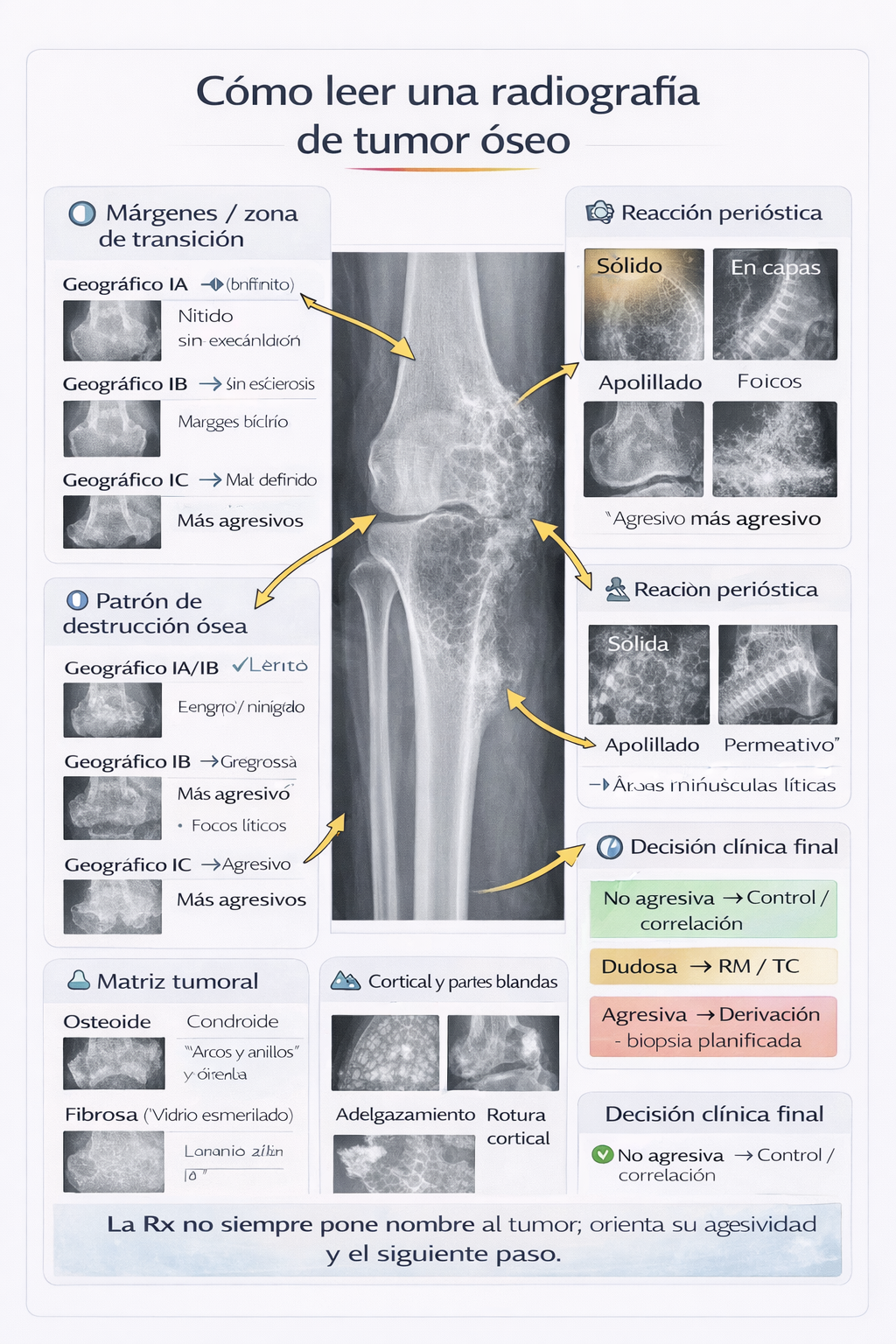
0) En 1 minuto
- ✅ Primera pregunta: ¿la lesión parece no agresiva o agresiva?
- ✅ Lo que más pesa en Rx: márgenes + zona de transición + patrón de destrucción + periostio + partes blandas.
- ✅ Lesión agresiva (moteada/permeativa, transición amplia, periostio interrumpido, masa blanda): no se “controla” sin más → RM/TC según protocolo y derivar.
- ✅ La matriz (osteóide / cartilaginosa / fibrosa) puede orientar, pero no manda si hay signos de agresividad.
- ✅ Biopsia: si se necesita, debe estar planificada (trayecto) por unidad experta. No biopsiar “donde se vea”.
Regla práctica: si la Rx “asusta” (agresiva) o la clínica es discordante, el siguiente paso suele ser RM (extensión medular/partes blandas) y/o TC (cortical/mineralización), y derivación.
1) Aproximación diagnóstica
Para estudiar una radiografía con lesión ósea conviene seguir un método fijo. En la práctica, la Rx rara vez da un diagnóstico “con nombre y apellido” de forma definitiva, pero sí permite clasificar agresividad y estrechar el diagnóstico con edad, localización, tamaño y respuesta del hueso.
1.1 Checklist rápido (siempre)
- 1️⃣ Edad (pediatría/adolescente/adulto/mayor): cambia la probabilidad.
- 2️⃣ Localización: hueso afectado y segmento (epífisis, metáfisis, diáfisis), central vs excéntrica.
- 3️⃣ Patrón: lítico / blástico / mixto; expansivo; cortical (adelgazada, rota, destruida).
- 4️⃣ Márgenes + zona de transición (clave de agresividad).
- 5️⃣ Periostio: sólido continuo vs interrumpido vs complejo.
- 6️⃣ Matriz: osteoide, condroide, fibrosa (“vidrio esmerilado”), etc.
- 7️⃣ Partes blandas: masa, calcificaciones extraóseas, gas, edema.
1.2 Benigno vs agresivo (orientativo)
| Más “no agresivo” | Más “agresivo” |
|---|---|
| Margen nítido, transición estrecha | Transición amplia, bordes mal definidos |
| Geográfico IA/IB, esclerosis periférica | Moteado (apolillado) o permeativo |
| Periostio sólido continuo (si existe) | Periostio interrumpido / espiculado / “rayos de sol” / Codman |
| Sin masa de partes blandas | Masa de partes blandas (sugiere rotura cortical) |
Ojo: infecciones, hematomas subperiósticos y algunas lesiones benignas agresivas pueden simular malignidad. Por eso el objetivo es no infravalorar y orientar el siguiente paso con seguridad.
2) Márgenes de la lesión y tipo de destrucción
Es el factor radiográfico más útil para estimar la velocidad de crecimiento y, por tanto, la probabilidad de benignidad vs malignidad. El patrón resulta del equilibrio entre la capacidad del tumor para destruir hueso (directamente o vía osteoclastos) y la capacidad del hueso para “defenderse” (reacción ósea, esclerosis, borde). Ningún patrón es patognomónico por sí solo, pero sí orienta.
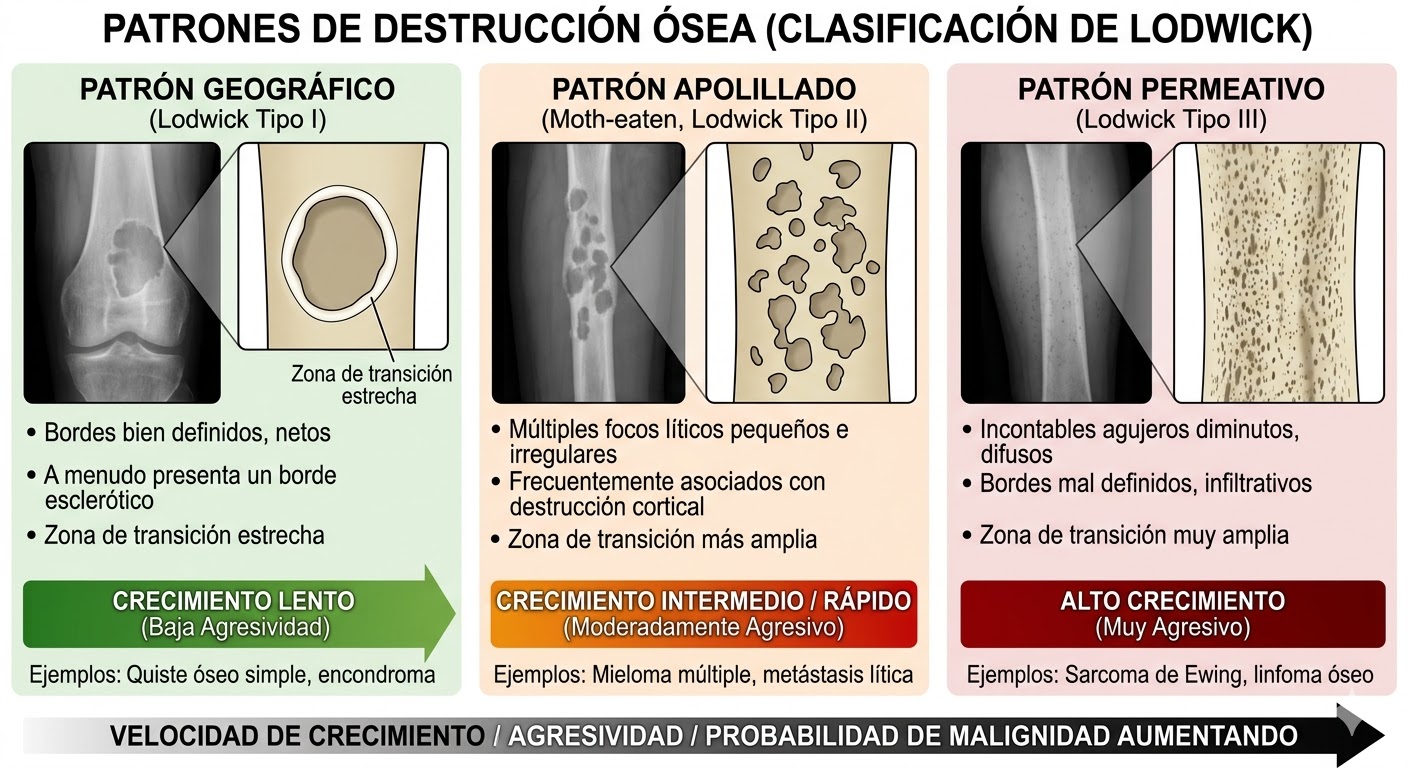
2.1 Tipos clásicos de destrucción (lectura práctica)
| Tipo | Cómo se ve | Sugiere | Ejemplos típicos (orientativos) |
|---|---|---|---|
| I — Geográfico | Área lítica “uniforme”, borde relativamente definible | Crecimiento lento | Quistes óseos, encondroma, displasia fibrosa, osteoma osteoide, etc. |
| II — Apolillado | Múltiples focos líticos que pueden confluir | Mayor agresividad | Ewing, metástasis, osteomielitis, algunos sarcomas |
| III — Permeativo | Innumerables áreas pequeñas mal definidas, “infiltración” | Muy agresivo | Sarcomas de células redondas, reticulosarcoma/linfoma óseo, etc. |
2.2 Tipo I (patrón geográfico): subtipos IA, IB, IC
- 🔹 Tipo IA (borde esclerótico): margen muy nítido con esclerosis periférica → benigno, lento. Suele verse en quistes óseos solitarios, encondroma, displasia fibrosa, osteoma osteoide, etc.
- 🔹 Tipo IB (sin esclerosis): borde lo forma el propio tumor; el hueso alrededor es normal. “Sacabocados” clásico. Se ve en tumor de células gigantes, granuloma eosinófilo, mieloma y otros.
- 🔹 Tipo IC (borde mal definido): geográfico pero con transición menos clara → más infiltrativo/agresivo (puede aparecer en sarcomas y en benignos agresivos o lesiones activas).
El patrón “geográfico” no garantiza benignidad si el borde es pobre o hay periostio agresivo / masa blanda.
2.3 Tipo II (patrón apolillado)
Múltiples áreas líticas pequeñas, difusas, que pueden coalescer y aparentar una lesión mayor. Puede afectar médula y/o cortical. Es frecuente en tumores malignos, aunque también puede verse en osteomielitis.
2.4 Tipo III (lesión permeativa)
Infiltración con imágenes radiolucentes pequeñísimas e innumerables, mal definidas. Puede ser sutil y requerir comparación con el lado contralateral. Es un patrón de alta agresividad, aunque algunas entidades no neoplásicas/metabólicas pueden simularlo.
2.5 Patrones combinados
No es raro ver combinaciones. Un cambio hacia un patrón más agresivo dentro de la misma lesión puede sugerir progresión biológica. Además, algunas lesiones no neoplásicas (osteomielitis, hiperparatiroidismo, etc.) pueden dar patrones apolillados/permeativos.
3) Trabeculación interna o externa
La trabeculación aporta pistas por grosor, dirección y distribución, sobre todo en lesiones quísticas o expansivas. No define malignidad por sí sola, pero ayuda a orientar el tipo de lesión.
- 🔹 Tumor de células gigantes: trabeculaciones delicadas y finas.
- 🔹 Quiste óseo aneurismático: trabeculaciones horizontales delicadas.
- 🔹 Fibroma condromixoide: pocas trabeculaciones, más groseras.
- 🔹 Hemangioma: trabeculación gruesa y homogénea (“panal de abeja” / “rueda de carro”).
4) Reacción perióstica
El periostio contiene osteoblastos y responde ante agresión (trauma, infección, tumor). La lesión lo despega desde el interior; las fibras de Sharpey actúan como andamiaje y pueden producir imágenes espiculadas. La reacción perióstica visible requiere calcificación (aprox. 10 días a 3 semanas), por lo que su ausencia no excluye agresividad si el proceso es muy precoz o fulminante.
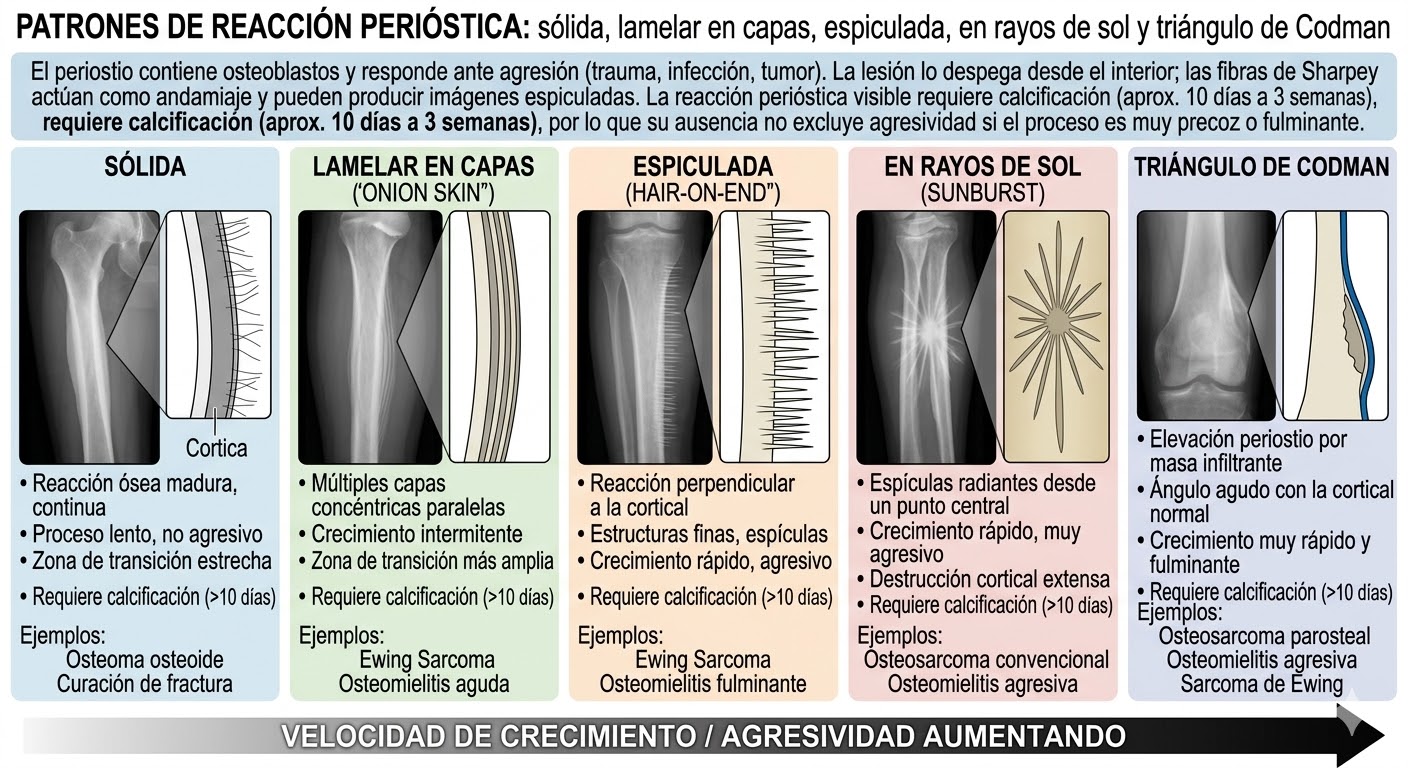
4.1 Reacción perióstica continua (sólida)
Capa única o múltiples capas fusionadas de hueso nuevo adheridas a la cortical → sugiere crecimiento lento, habitualmente benigno. Variantes:
- 🔹 Delgada: granuloma eosinófilo, quiste óseo aneurismático, fracturas de estrés, algunas osteomielitis.
- 🔹 Ondulante: puede ser gruesa o delgada (no es específica; contexto clínico manda).
- 🔹 Densa elíptica: típica en osteoma osteoide y osteoblastoma.
4.2 Reacciones periósticas interrumpidas
Suelen indicar procesos más activos/agresivos. Son frecuentes en tumores malignos primarios y en algunos procesos infecciosos/hemorrágicos o benignos muy agresivos.
- 🔹 Lamelar en capas múltiples (“hojas de cebolla”): típica en Ewing, también en osteosarcoma y algunas osteomielitis.
- 🔹 Espiculada paralela (“cabellos erizados”): muy sugestiva de agresividad (clásica en Ewing), aunque no exclusiva.
4.3 Reacciones periósticas complejas
Patrón “rayos de sol”: espículas irregulares en varias direcciones. Signo radiográfico típico de malignidad, habitual en osteosarcomas y también en algunas metástasis.
4.4 Triángulo de Codman
En realidad es un “ángulo”: el tercer lado es radiotransparente. Representa elevación/ruptura del periostio por cualquier causa (tumor, pus, hematoma). No es específico. Importante:
No debe elegirse el triángulo de Codman como sitio de biopsia: esa zona suele ser reacción y no contiene células tumorales representativas.
4.5 Contrafuertes (buttress)
Cono de hueso denso en bordes laterales de lesiones de crecimiento lento, frecuente en lesiones expansivas (“cáscara”). Suele sugerir benignidad, pero si aparece tras destruirse una reacción sólida previa, considerar malignización o transformación sobre lesión preexistente (contexto manda).
5) Matriz tumoral
Matriz = sustancia producida por células mesenquimales (osteoide, condroide, mixoide, colágena). Solo se aprecia en Rx si está mineralizada. Orienta al linaje (óseo vs cartilaginoso, etc.), pero siempre debe interpretarse junto con agresividad (márgenes/periostio/partes blandas).
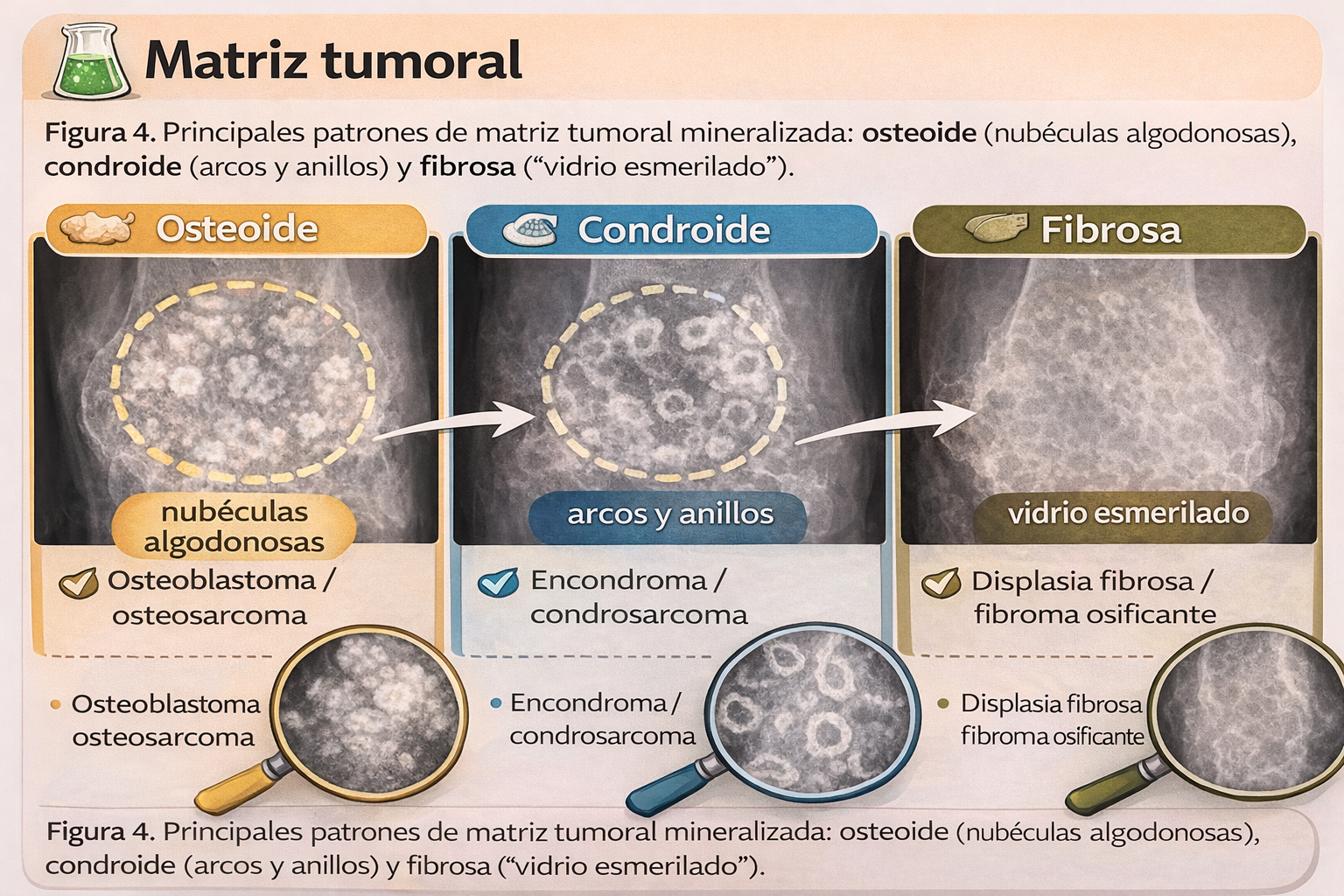
5.1 Tabla rápida de matriz
| Matriz | Aspecto radiográfico típico | Orientación |
|---|---|---|
| Osteoide / ósea | Nubéculas algodonosas, densidades amorfas; puede llegar a aspecto “marfil” | Osteoblastoma / osteosarcoma (según contexto) |
| Fibrosa / metaplásica | Patrón “vidrio esmerilado” o densidad homogénea fibrosa | Displasia fibrosa, fibroma osificante, infarto óseo, lipoma intraóseo |
| Cartilaginosa | Calcificaciones punteadas → flóculos → “arcos y anillos” | Encondroma / lesiones condroides (benignas o malignas) |
| Hueso reactivo | Aumento de densidad por refuerzo trabecular | Algunas lesiones de crecimiento lento o inflamación crónica |
5.2 Matriz ósea: tres vías de “formación” (orientativo)
- 🔹 Matriz osteoide tumoral: osteoblastos neoplásicos → osteoblastoma / osteosarcoma (según agresividad).
- 🔹 Matriz metaplásica: fibroblastos “se osteoidizan” → displasia fibrosa, fibroma osificante, infarto óseo, lipoma intraóseo.
- 🔹 Matriz encondral: maduración cartilaginosa con calcificación → “arcos y anillos”.
6) Masa de partes blandas
Ver una masa de partes blandas asociada a una lesión ósea suele implicar destrucción/rotura cortical y, por tanto, se interpreta como signo de agresividad comparable a la destrucción cortical. A veces cuesta verla en Rx (pelvis, zonas complejas), y ahí la imagen avanzada aumenta la sensibilidad (TC delimita cortical/mineralización; RM define extensión medular y partes blandas).
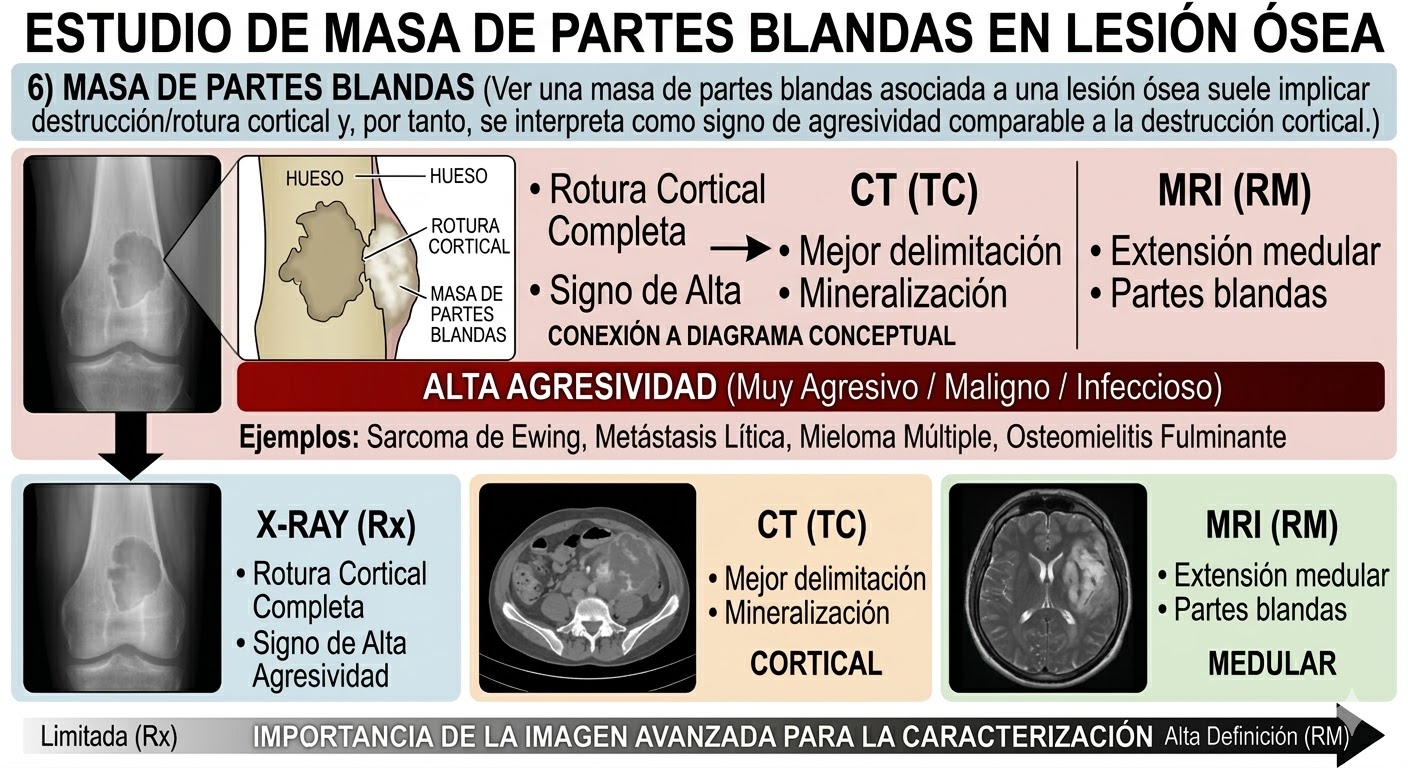
En general, las masas de partes blandas son más frecuentes en sarcomas de células redondas, metástasis y mieloma, aunque la osteomielitis también puede asociarse a componente de partes blandas.
7) Errores frecuentes (y cómo evitarlos)
- ⚠️ Fijarte en la “matriz” y olvidar la agresividad: los signos de margen/transición/periostio pesan más.
- ⚠️ No describir localización con precisión (epífisis/metáfisis/diáfisis; central/excéntrica): pierdes el 50% del diagnóstico diferencial.
- ⚠️ Confundir infección con tumor o al revés: si la Rx es agresiva, el siguiente paso debe ser seguro (RM/TC + derivación según clínica).
- ⚠️ Biopsiar mal (trayecto inadecuado, contaminación de compartimentos): puede empeorar el pronóstico quirúrgico. Si hay sospecha, derivar a unidad con experiencia.
- ⚠️ Codman ≠ biopsia: el triángulo/ángulo de Codman es reacción; puede no representar tejido tumoral.
8) Algoritmo (lectura y decisión a partir de la Rx)
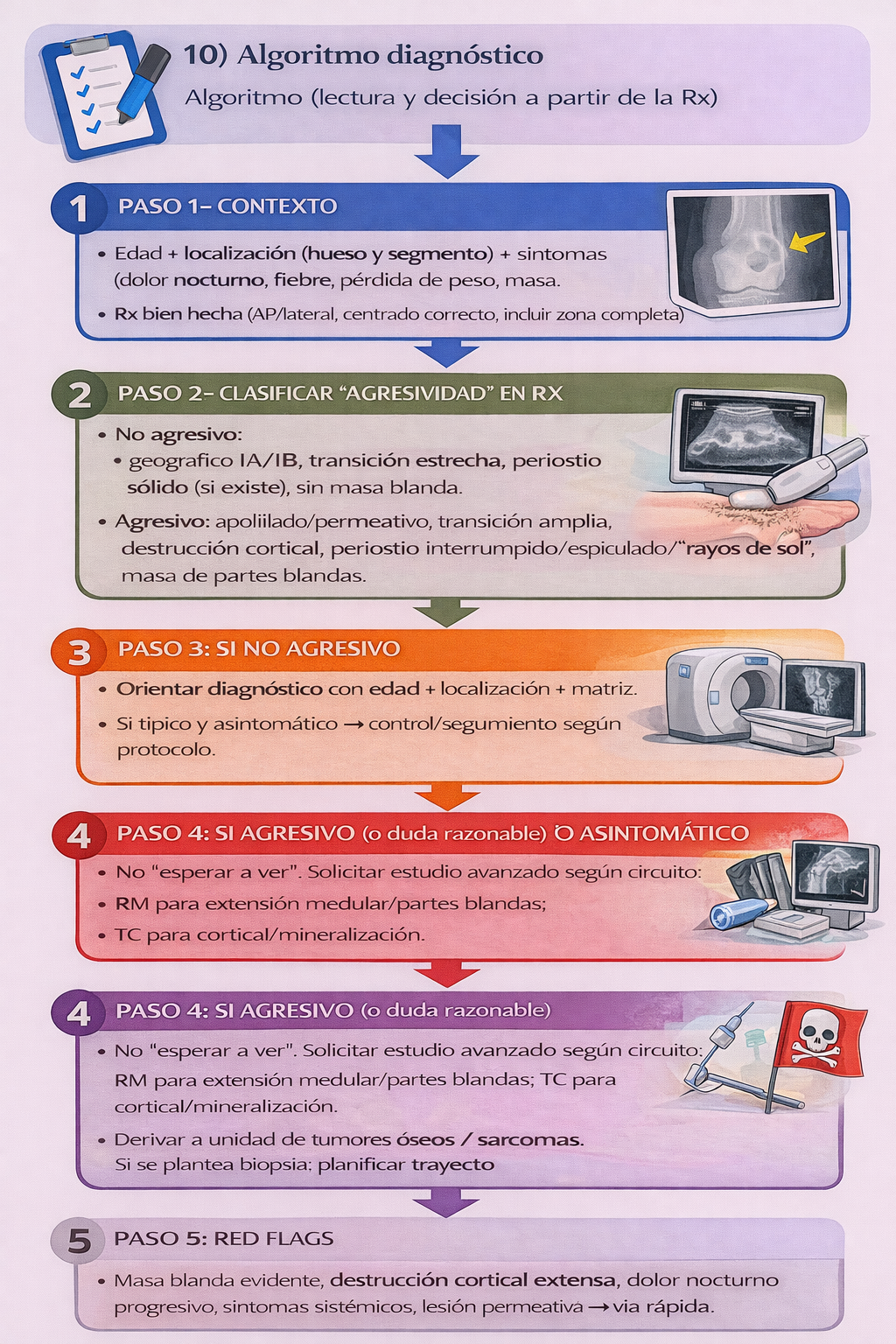
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Rx inicial ante lesión ósea sospechosa: definir patrón (márgenes/transición/destrucción/periostio/matriz/partes blandas).
- ✅ Si signos agresivos o discordancia clínica: escalar a imagen avanzada y derivar a unidad especializada.
- ✅ Evitar biopsias no planificadas: el trayecto importa.
🔧 Técnica
- 🔧 Asegurar calidad radiográfica (proyecciones adecuadas y zona completa).
- 🔧 Describir localización (hueso + epífisis/metáfisis/diáfisis; central/excéntrica).
- 🔧 Clasificar patrón de destrucción (I/II/III) y tipo de periostio.
⚠️ Riesgos
- ⚠️ Infravalorar patrones apolillados/permeativos o periostio interrumpido.
- ⚠️ Usar el triángulo de Codman como “zona de biopsia”.
- ⚠️ Biopsia fuera de circuito especializado (contaminación de compartimentos).
✅ Resultados
- ✅ La Rx permite estimar agresividad y orientar el siguiente paso con alto rendimiento clínico.
- ✅ El objetivo práctico: decidir con seguridad entre seguimiento vs estudio avanzado/derivación.
