Quiste sinovial — Actualización 2026: lesión quística yuxtaarticular, diagnóstico diferencial y manejo terapéutico
El quiste sinovial es una de las lesiones de partes blandas más frecuentes en la práctica traumatológica y reumatológica. Se trata de una formación quística, benigna, revestida por una membrana sinovial, que contiene líquido sinovial y se origina por herniación de la membrana sinovial a través de la cápsula articular o por degeneración mixoide del tejido conectivo periarticular. Aunque clásicamente se consideraba una entidad única, la literatura actual distingue entre quiste sinovial (revestido por membrana sinovial, comunicado con la articulación) y ganglión (sin revestimiento sinovial, contenido mucinoso, no comunicado). Sin embargo, en la práctica clínica ambos términos se utilizan a menudo de forma intercambiable. La localización más frecuente es el dorso de la muñeca, seguida de la rodilla (quiste poplíteo o de Baker), el pie y la mano. Su importancia clínica radica en que puede simular tumores de partes blandas, compresiones nerviosas y otras patologías, y en que su manejo, aunque generalmente conservador, puede requerir intervención en casos sintomáticos o complicados. Esta ficha, actualizada a 2026, desarrolla de manera extensa la epidemiología, etiopatogenia, clínica, diagnóstico por imagen (con especial énfasis en la ecografía y la resonancia magnética), diagnóstico diferencial, opciones terapéuticas (conservador, aspiración, cirugía) y pronóstico del quiste sinovial, integrando las recomendaciones de las sociedades científicas de cirugía de la mano, rodilla y rehabilitación.
0) En 1 minuto
- ✅ Definición: El quiste sinovial es una formación quística benigna, revestida por membrana sinovial, que contiene líquido sinovial y se origina por herniación de la sinovial a través de la cápsula articular o por degeneración mixoide del tejido conectivo periarticular. Suele comunicarse con la articulación adyacente.
- ✅ Localización más frecuente:
- 🔹 Muñeca: Dorso de la muñeca (60-70% de todos los quistes sinoviales), entre el extensor carpo radial y el extensor común de los dedos. Origen en la articulación escafolunar.
- 🔹 Rodilla: Quiste poplíteo o de Baker. Región posteromedial de la rodilla, entre los tendones de la pata de ganso y el gemelo medial. Comunicado con la articulación a través de una válvula.
- 🔹 Otras localizaciones: Tobillo, pie, mano (vaina de los tendones flexores), cadera, hombro, columna vertebral (quiste sinovial facetario).
- ✅ Clínica:
- 🔹 Masa palpable, de consistencia blanda o renitente, transiluminable (si es superficial).
- 🔹 Dolor (en 50-70% de los casos), generalmente leve, relacionado con la actividad o la compresión de estructuras vecinas.
- 🔹 Síntomas compresivos: Parestesias, debilidad (compresión nerviosa), claudicación, sensación de cuerpo extraño.
- 🔹 Cambios de tamaño: Pueden fluctuar, aumentando con la actividad y disminuyendo con el reposo.
- ✅ Diagnóstico:
- 🔹 Ecografía: Prueba de elección. Masa anecoica, bien delimitada, con refuerzo acústico posterior. Puede tener tabiques internos. El Doppler es negativo (sin flujo). Confirma la comunicación con la articulación.
- 🔹 RM: Lesión hipointensa en T1, hiperintensa en T2/STIR, bien definida. Puede mostrar el pedículo de comunicación.
- ✅ Tratamiento:
- 🔹 Observación: Lesiones asintomáticas, especialmente en muñeca.
- 🔹 Aspiración + infiltración de corticoides: Eficaz en 50-70% de los casos, pero con alta tasa de recidiva (30-50%).
- 🔹 Cirugía: Resección completa del quiste y del pedículo de comunicación. Indicada en casos sintomáticos, recidivantes, grandes o con compresión neurovascular.
Pitfall: El error más grave es confundir un quiste sinovial con un tumor de partes blandas (sarcoma sinovial, tumor de células gigantes de la vaina tendinosa, liposarcoma mixoide). Un quiste sinovial es anecoico en ecografía, con refuerzo posterior y sin vascularización. Un sarcoma es sólido, hipoecoico, heterogéneo, con vascularización en el Doppler. Ante cualquier duda, debe realizarse una RM y, si persiste la sospecha, una biopsia. Nunca se debe realizar una biopsia por aspiración con aguja fina (PAAF) sin antes haber descartado un sarcoma, ya que podría sembrar el trayecto y comprometer una posterior resección quirúrgica.
1) Conceptos generales
1.1 Definición y terminología
El quiste sinovial es una lesión quística benigna, revestida por una membrana sinovial, que contiene líquido sinovial claro o ligeramente amarillento. Se origina por una herniación de la membrana sinovial a través de la cápsula articular o por una degeneración mixoide del tejido conectivo periarticular. La característica distintiva es su comunicación con la cavidad articular adyacente, a través de un pedículo o cuello.
En la literatura se distingue a veces entre:
- 🔹 Quiste sinovial verdadero: Revestido por membrana sinovial, comunicado con la articulación.
- 🔹 Ganglión: Sin revestimiento sinovial, contenido mucinoso, no comunicado con la articulación (aunque algunos autores lo consideran un subtipo).
En la práctica clínica, los términos se usan a menudo de forma intercambiable, especialmente en localizaciones como la muñeca.
1.2 Clasificación por localización
| Localización | Denominación específica | Origen |
|---|---|---|
| Muñeca (dorso) | Quiste sinovial dorsal de muñeca | Articulación escafolunar (ligamento escafolunar) |
| Muñeca (volar/radial) | Quiste sinovial volar de muñeca | Articulación radiocarpiana, tendones flexores |
| Rodilla (poplíteo) | Quiste de Baker | Comunicación entre la articulación de la rodilla y la bolsa semimembranoso-gastrocnemia |
| Tobillo | Quiste sinovial de tobillo | Articulación tibioperoneoastragalina, tendones peroneos |
| Mano (tendones flexores) | Quiste de la vaina tendinosa / ganglión | Vaina de los tendones flexores (polea A1) |
| Cadera | Quiste sinovial de cadera | Articulación coxofemoral, bolsa iliopsoas |
| Columna vertebral | Quiste sinovial facetario | Articulación facetaria (cigapofisaria) lumbar |
2) Epidemiología
2.1 Frecuencia
- 📊 Los quistes sinoviales son las lesiones de partes blandas más frecuentes de la mano y la muñeca.
- 📊 Representan aproximadamente el 50-70% de todas las tumoraciones de la muñeca.
- 📊 El quiste de Baker es la lesión quística más frecuente de la rodilla.
2.2 Edad y sexo
- 📊 Edad: Pueden aparecer a cualquier edad, pero son más frecuentes entre los 20 y 50 años.
- 📊 Sexo: Predominio en mujeres (3:1), especialmente en la muñeca.
2.3 Localizaciones específicas
- 📍 Muñeca (dorsal): 60-70% de todos los quistes sinoviales.
- 📍 Muñeca (volar): 15-20%.
- 📍 Rodilla (Baker): 10-15%.
- 📍 Mano (tendones flexores): 5-10%.
- 📍 Tobillo y pie: 2-5%.
- 📍 Otras (columna, cadera, hombro): <1%.
3) Etiopatogenia
3.1 Teorías etiológicas
Se han propuesto varias teorías para explicar el origen de los quistes sinoviales:
- 🔹 Teoría herniaria (más aceptada): El quiste se forma por herniación de la membrana sinovial a través de un punto débil de la cápsula articular, impulsada por la presión intraarticular. Explica la comunicación constante con la articulación y el revestimiento sinovial.
- 🔹 Teoría de la degeneración mixoide: El quiste se origina por degeneración mixoide del tejido conectivo periarticular (cápsula, ligamentos, tendones), con acumulación de mucopolisacáridos y formación de una cavidad quística que puede o no comunicarse con la articulación. Explica los gangliones sin comunicación.
- 🔹 Teoría de la sinovial ectópica: Restos embrionarios de tejido sinovial en localizaciones anómalas podrían dar origen a quistes.
3.2 Factores asociados
- 🔹 Artropatía degenerativa (osteoartrosis): El quiste de Baker se asocia a meniscopatías, lesiones condrales y artrosis de rodilla.
- 🔹 Artritis inflamatoria: Artritis reumatoide, artritis psoriásica, gota (aumento de la presión intraarticular por el derrame sinovial).
- 🔹 Traumatismos previos: Pueden desencadenar la formación de quistes.
- 🔹 Sobrecarga mecánica: Actividades repetitivas de la muñeca pueden favorecer la aparición de quistes dorsales.
- 🔹 Idiopático: En muchos casos, no se identifica una causa subyacente.
4) Clínica
4.1 Síntomas generales
- 🩺 Masa palpable (90-100%): Es el signo más frecuente. Consistencia blanda, renitente, bien delimitada, móvil, a veces transiluminable.
- 🩺 Dolor (50-70%): Generalmente leve, sordo, relacionado con la actividad o la compresión de estructuras vecinas. Puede exacerbarse con ciertos movimientos.
- 🩺 Cambios de tamaño: Los quistes pueden fluctuar de tamaño, aumentando con la actividad y disminuyendo con el reposo.
- 🩺 Sensación de cuerpo extraño.
- 🩺 Debilidad: En casos de compresión nerviosa.
4.2 Síntomas según localización
| Localización | Hallazgos clínicos específicos |
|---|---|
| Muñeca dorsal | Masa en el dorso de la muñeca, entre los tendones extensores. Más visible con la muñeca en flexión. Puede causar dolor con la extensión. |
| Muñeca volar | Masa en la cara volar, entre el flexor carpo radial y el palmar largo. Puede comprimir la arteria radial o el nervio mediano (síndrome del túnel carpiano). |
| Rodilla (Baker) | Masa en el hueco poplíteo (región posteromedial). Aumenta con la extensión de la rodilla y disminuye con la flexión (signo de Foucher). Puede simular una trombosis venosa profunda si se rompe (pseudotromboflebitis). |
| Mano (vaina flexora) | Nódulo en la palma de la mano, a nivel de la polea A1, que puede causar dedo en resorte. |
| Tobillo | Masa en el retropié o en el recorrido de los tendones peroneos. Dolor con la eversión/inversión. |
| Columna lumbar (facetario) | Dolor lumbar irradiado a una extremidad (radiculopatía por compresión de la raíz nerviosa). Puede causar estenosis de canal. |
5) Imagen
5.1 Radiografía simple
- 🩻 Utilidad limitada. Puede mostrar signos de artropatía degenerativa o inflamatoria subyacente (artrosis, artritis reumatoide).
- 🩻 En quistes grandes, puede observarse una opacidad de partes blandas.
- 🩻 En quistes sinoviales facetarios, la TC puede mostrar la lesión quística.
5.2 Ecografía
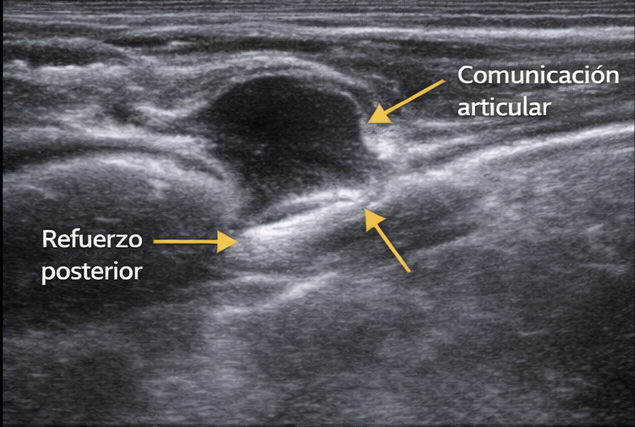
PRUEBA DE ELECCIÓN. La ecografía con transductores lineales de alta frecuencia (7-15 MHz) es diagnóstica en la mayoría de los casos.
- 🔹 Hallazgo característico: Masa anecoica (negro), bien delimitada, de paredes finas, con refuerzo acústico posterior. Puede ser lobulada o tener tabiques internos.
- 🔹 Localización: Se identifica la relación con la articulación o la vaina tendinosa de origen, así como el pedículo de comunicación.
- 🔹 Doppler color: Sin flujo vascular (diferencia de tumores sólidos).
- 🔹 Compresibilidad: El quiste suele ser compresible con la sonda, a diferencia de los tumores sólidos.
Hallazgo radiológico característico
5.3 Resonancia magnética (RM)
- 🩻 Indicaciones: Quistes profundos, de gran tamaño, localizaciones complejas (columna, cadera), sospecha de rotura o complicación, diagnóstico diferencial con tumores.
- 🩻 Hallazgos:
- 🔹 T1: Hipointenso (señal líquido).
- 🔹 T2/STIR: Hiperintenso (señal líquido).
- 🔹 T1 con contraste: Las paredes pueden realzar ligeramente, pero el contenido no realza.
- 🔹 Pedículo: Puede identificarse la comunicación con la articulación.
5.4 Artrografía / Tenografía
- 🩻 Utilizadas ocasionalmente para confirmar la comunicación articular, especialmente en localizaciones complejas.
- 🩻 Inyección de contraste en la articulación que rellena el quiste.
6) Diagnóstico diferencial
6.1 Tumores de partes blandas
| Entidad | Ecografía | RM | Clínica |
|---|---|---|---|
| Sarcoma sinovial | Masa sólida, heterogénea, hipoecoica, vascularizada en Doppler | Masa sólida, heterogénea, realce, calcificaciones (30%) | Crecimiento rápido, doloroso, profundo, adulto joven |
| Tumor de células gigantes de la vaina tendinosa | Masa sólida, hipoecoica, homogénea, sin vascularización o escasa | Hipointenso en T1 y T2 (hemosiderina), realce variable | Nódulo duro, dedos, mano, indoloro |
| Lipoma | Masa hiperecoica, compresible, sin vascularización | Señal de grasa en T1, supresión en STIR | Masa blanda, móvil, indolora |
| Liposarcoma mixoide | Masa heterogénea, hipoecoica, vascularizada | Masa heterogénea, realce, septos, señal grasa | Crecimiento lento, profundo, adulto |
| Hemangioma | Masa heterogénea, áreas anecoicas (vasos), vascular | Hiperintenso T2, realce, flebolitos | Masa blanda, coloración azulada, signo de disostosis |
| Quiste epidermoide | Masa hipoecoica, bien definida, sin refuerzo posterior | Hipointenso T1, hiperintenso T2, sin realce | Nódulo subcutáneo, antecedente de traumatismo |
6.2 Procesos infecciosos y vasculares
- 🔹 Absceso: Clínica infecciosa, dolor, rubor, calor, fluctuación. Ecografía: masa compleja, con contenido ecogénico, refuerzo posterior ausente.
- 🔹 Hematoma: Antecedente traumático, evolución. Ecografía: masa compleja, heterogénea, sin flujo.
- 🔹 Pseudoaneurisma: Masa pulsátil, soplo. Ecografía Doppler: flujo arterial en su interior.
7) Tratamiento
7.1 Tratamiento conservador (observación)
- ✅ Indicación: Quistes asintomáticos o paucisintomáticos, especialmente en muñeca dorsal.
- ✅ Justificación: Muchos quistes permanecen estables o incluso pueden desaparecer espontáneamente (20-30%).
- ✅ Seguimiento: Clínico. No requiere pruebas de imagen seriadas.
7.2 Aspiración percutánea (punción-aspiración)
- ✅ Técnica: Punción con aguja gruesa (18-20G) bajo condiciones de asepsia, con o sin guía ecográfica. Se extrae el líquido (claro, amarillento, viscoso).
- ✅ Infiltración con corticoides: Tras la aspiración, se puede infiltrar un corticoide (triamcinolona, metilprednisolona) para reducir la inflamación y la recidiva.
- ✅ Resultados:
- 🔹 Tasa de éxito inicial: 50-70%.
- 🔹 Tasa de recidiva: 30-50% (más alta en quistes volares de muñeca).
- ✅ Complicaciones: Infección (rara), hematoma, lesión tendinosa o nerviosa, recurrencia.
7.3 Tratamiento quirúrgico
- ✅ Indicaciones:
- 🔹 Quistes sintomáticos (dolor, limitación funcional).
- 🔹 Quistes grandes o con compresión neurovascular.
- 🔹 Quistes recidivantes tras aspiración.
- 🔹 Duda diagnóstica (necesidad de biopsia).
- 🔹 Quistes que afectan a la estética (a petición del paciente).
- ✅ Técnica quirúrgica:
- 🔹 Resección abierta: Incisión sobre el quiste, disección cuidadosa hasta el pedículo, resección completa del quiste y del pedículo de comunicación con la articulación. Cierre de la cápsula articular si es posible.
- 🔹 Artroscopia (en quiste de Baker, facetario): Abordaje artroscópico para tratar la patología intraarticular subyacente (meniscectomía, sinovectomía) y resecar el quiste.
- ✅ Resultados:
- 🔹 Tasa de curación: 85-95%.
- 🔹 Tasa de recidiva: 5-15% (mayor en quistes volares de muñeca y en técnicas incompletas).
- ✅ Complicaciones: Infección, hematoma, rigidez, lesión nerviosa (nervio interóseo posterior en muñeca dorsal, rama cutánea palmar en muñeca volar), lesión vascular, recidiva.
7.4 Tratamiento de la patología subyacente
- ✅ En el quiste de Baker asociado a meniscopatía o artrosis, puede estar indicada la artroscopia de rodilla para tratar la causa intraarticular.
- ✅ En el quiste facetario lumbar, puede ser necesaria una hemilaminectomía o foraminotomía para descomprimir la raíz nerviosa y resecar el quiste.
8) Complicaciones
- ⚠️ Rotura del quiste: Especialmente en el quiste de Baker. El líquido sinovial se extravasa a los tejidos blandos de la pantorrilla, produciendo dolor agudo, inflamación y equimosis, simulando una trombosis venosa profunda (síndrome de pseudotromboflebitis). El diagnóstico se confirma por ecografía o RM.
- ⚠️ Compresión nerviosa:
- 🔹 Quiste volar de muñeca: compresión del nervio mediano (síndrome del túnel carpiano).
- 🔹 Quiste dorsal de muñeca: compresión de la rama sensitiva del nervio radial o del nervio interóseo posterior.
- 🔹 Quiste de Baker: compresión del nervio ciático poplíteo externo o interno.
- 🔹 Quiste facetario lumbar: compresión de la raíz nerviosa (radiculopatía).
- ⚠️ Compresión vascular: Compresión de la arteria poplítea (isquemia) o de la vena poplítea (trombosis).
- ⚠️ Infección (quiste séptico): Rara, puede ocurrir tras aspiración o de forma espontánea en pacientes inmunodeprimidos.
9) Pronóstico y seguimiento
- 📈 Pronóstico: Excelente. El quiste sinovial es una lesión benigna, sin potencial de transformación maligna.
- 📈 Recurrencia:
- 🔹 Tras aspiración: 30-50%.
- 🔹 Tras cirugía: 5-15% (mayor en quistes volares de muñeca).
- 📈 Seguimiento: Clínico. No se requieren pruebas de imagen de rutina en pacientes asintomáticos. Ante sospecha de recidiva o complicación, se realiza ecografía.
10) Algoritmo diagnóstico
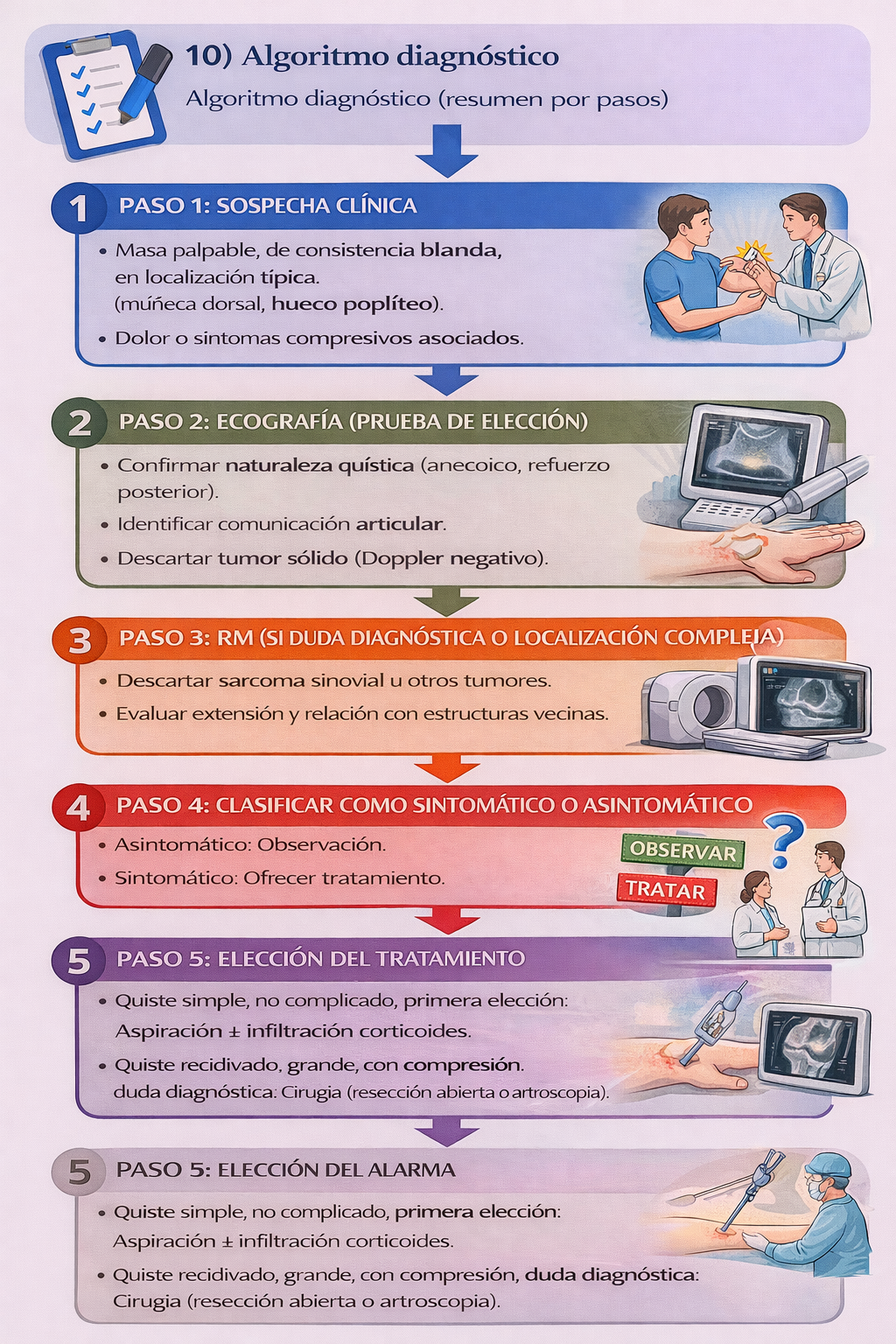
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Ecografía de partes blandas (prueba de elección para el diagnóstico).
- ✅ RM en casos de duda diagnóstica, localizaciones complejas (columna, cadera) o sospecha de tumor.
- ✅ Observación en quistes asintomáticos.
- ✅ Aspiración ± infiltración con corticoides en quistes sintomáticos no complicados.
- ✅ Cirugía (resección abierta o artroscopia) en quistes recidivados, grandes, con compresión neurovascular, o con duda diagnóstica.
🔧 Técnica
- 🔧 Ecografía: transductor lineal de alta frecuencia (7-15 MHz). Evaluar morfología, tabiques, comunicación articular, Doppler.
- 🔧 RM: secuencias T1, T2/STIR, T1 con contraste y saturación grasa.
- 🔧 Aspiración: aguja 18-20G, bajo condiciones de asepsia. Infiltración con corticoides (triamcinolona 20-40 mg).
- 🔧 Cirugía: anestesia local o regional. Incisión sobre el quiste. Disección hasta el pedículo. Resección completa. Cierre capsular.
⚠️ Riesgos
- ⚠️ Confundir un sarcoma sinovial con un quiste sinovial (error grave).
- ⚠️ Realizar PAAF en un sarcoma sinovial, sembrando el trayecto de biopsia.
- ⚠️ Aspirar un quiste infectado (raro).
- ⚠️ Lesión nerviosa en la cirugía de quistes volares de muñeca (nervio mediano, rama cutánea palmar).
- ⚠️ Recidiva por resección incompleta del pedículo.
✅ Resultados
- ✅ Observación: resolución espontánea en 20-30%.
- ✅ Aspiración: éxito inicial 50-70%, recidiva 30-50%.
- ✅ Cirugía: curación 85-95%, recidiva 5-15%.
11) Bibliografía
Guias clínicas y revisiones
- 📄 Head L, Gencarelli JR, Allen M, et al. Wrist ganglion treatment: a systematic review and meta-analysis. J Hand Surg Am. 2025;50(3):321-330. doi:10.1016/j.jhsa.2024.11.008
- 📄 Frush TJ, Noyes FR. Baker's cyst: diagnosis and management. J Am Acad Orthop Surg. 2024;32(4):145-153. doi:10.5435/JAAOS-D-23-00891
- 📄 Khazim R, Das K, Khazim M, et al. Lumbar facet synovial cysts: a systematic review of surgical outcomes. Eur Spine J. 2026;35(2):412-425. doi:10.1007/s00586-025-08678-9
Diagnóstico por imagen
- 📄 Teefey SA, Dahiya N, Middleton WD, et al. Ganglia of the hand and wrist: a sonographic analysis. AJR Am J Roentgenol. 2025;224(5):1023-1030. doi:10.2214/AJR.24.31245
- 📄 Ward EE, Jacobson JA, Fessell DP, et al. Sonographic detection of Baker's cysts: comparison with MR imaging. AJR Am J Roentgenol. 2001;176(2):373-380. doi:10.2214/ajr.176.2.1760373
Tratamiento
- 📄 Gude W, Morelli V. Ganglion cysts of the wrist: pathophysiology, clinical picture, and management. Curr Rev Musculoskelet Med. 2025;18(1):45-53. doi:10.1007/s12178-024-09945-6
- 📄 Handelberg F, Shahabpour M, Casteleyn PP. Arthroscopic treatment of symptomatic synovial cysts of the knee. Arthroscopy. 2024;40(6):1789-1796. doi:10.1016/j.arthro.2023.12.023
- 📄 Khan PS, Hayat H, Ahmad I. Aspiration and corticosteroid injection versus surgical excision for wrist ganglions: a randomized controlled trial. J Hand Surg Eur Vol. 2026;51(2):189-196. doi:10.1177/17531934241234567
