Quiste óseo unicameral — Actualización 2026: clínica, diagnóstico y tratamiento (pediatría y adulto joven)
El quiste óseo unicameral (también llamado quiste óseo simple) es una lesión quística benigna, típica de la infancia y adolescencia, que aparece sobre todo en la metáfisis de huesos largos, especialmente húmero proximal y fémur proximal. Con frecuencia es asintomático hasta que produce una fractura patológica o se detecta de forma incidental. Su manejo va desde la observación con controles radiográficos hasta técnicas mínimamente invasivas (aspiración e inyecciones, descompresión) y procedimientos quirúrgicos (curetaje, injerto y/o fijación) en lesiones de alto riesgo, dolor persistente o localizaciones de carga. Esta ficha integra los conceptos actuales, las señales radiológicas clave (p. ej. fallen fragment sign) y un algoritmo práctico para decidir cuándo observar y cuándo intervenir.
0) En 1 minuto
- ✅ Qué es: cavidad quística intraósea benigna, generalmente central, con contenido líquido y pared fibrosa fina.
- ✅ Quién: sobre todo niños y adolescentes; predominio masculino.
- ✅ Dónde: húmero proximal (muy frecuente) y fémur proximal; también tibia, pelvis y calcáneo (más en mayores).
- ✅ Cómo debuta: a menudo incidental o por fractura patológica. Dolor mecánico y limitación si hay microfracturas o fractura.
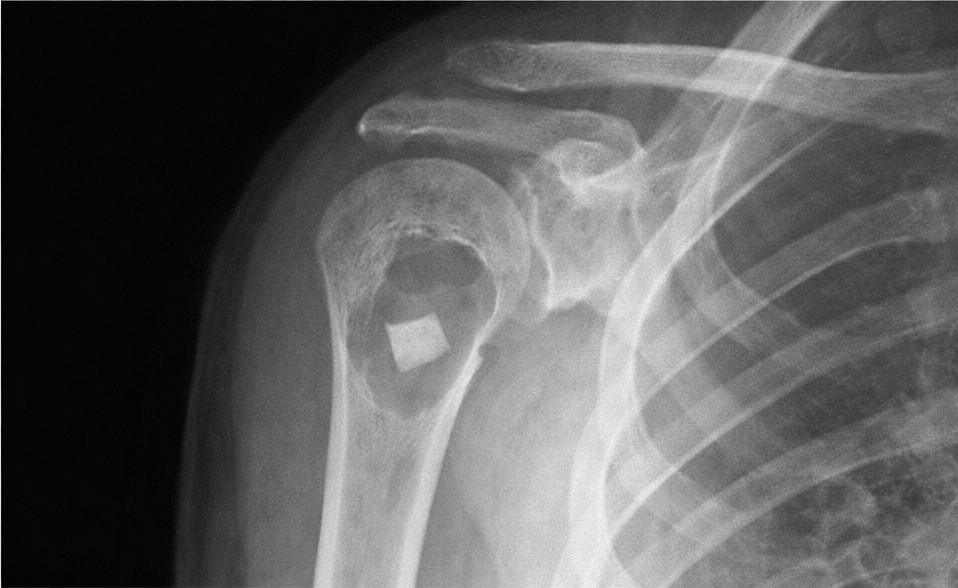
- ✅ Rx típica: lesión lítica bien delimitada, central, metafisaria, con adelgazamiento cortical; sin reacción perióstica salvo fractura. Signo clásico: “fragmento caído”.
- ✅ Tratamiento:
- 🔹 Observación si bajo riesgo y asintomático.
- 🔹 Si riesgo alto / dolor / recidiva / localización de carga: técnicas percutáneas (aspiración + inyecciones, descompresión) o cirugía (curetaje + injerto y/o fijación, especialmente en fémur proximal).
Pitfall: No “dar por hecho” que toda lesión quística es un quiste simple. Si hay expansión marcada, septos prominentes, masa de partes blandas, reacción perióstica sin fractura, o localización/edad atípicas, considera quiste óseo aneurismático (primario o secundario), displasia fibrosa u otras entidades → RM/TC y, si procede, biopsia.
1) Conceptos
1.1 Terminología
- ✅ Quiste óseo unicameral = quiste óseo simple (simple bone cyst).
- ✅ Lesión “tumor-like” benigna, típica del esqueleto en crecimiento.
1.2 Activo vs latente
- ✅ Activo: adyacente a la fisis (más riesgo de crecimiento del quiste, recidiva y fractura).
- ✅ Latente: se aleja de la fisis con el crecimiento esquelético (tendencia a estabilizarse y, a veces, involucionar).
1.3 Objetivos del manejo
- ✅ Evitar o tratar fractura patológica.
- ✅ Disminuir dolor y recuperar función.
- ✅ Reducir recidiva y necesidad de procedimientos repetidos.
- ✅ Proteger la fisis (en niños) y la estabilidad (en huesos de carga).
2) Epidemiología
- 📊 Edad: predominio en pediatría (infancia/adolescencia). Puede verse en adulto joven.
- 📊 Sexo: más frecuente en varones.
- 📊 Localización: principalmente húmero proximal y fémur proximal. En mayores pueden aparecer más en calcáneo y pelvis.
- 📊 Fractura patológica: presentación muy habitual cuando la lesión ocupa gran parte del diámetro óseo.
3) Etiopatogenia (conceptos actuales)
- 🔬 Origen exacto: no completamente establecido.
- 🔬 Hipótesis hemodinámica: alteración del drenaje venoso / presión intraquística aumentada → favorece persistencia del quiste.
- 🔬 Microambiente del líquido quístico: se han descrito mediadores (citoquinas/prostaglandinas y factores asociados a remodelado) que pueden favorecer resorción ósea.
- 🔬 Implicación práctica: muchas técnicas terapéuticas buscan descomprimir y/o modificar el contenido del quiste (aspiración, drenaje, clavos/descompresión, inyecciones).
4) Clínica
- 🩺 Asintomático: frecuente; hallazgo incidental.
- 🩺 Dolor: suele ser mecánico; puede relacionarse con microfracturas o fractura.
- 🩺 Fractura patológica: debut típico, sobre todo en húmero proximal y fémur proximal.
- 🩺 Exploración: dolor a la palpación/percusión, tumefacción si fractura; limitación funcional según localización.
5) Diagnóstico
5.1 Radiografía simple (clave)
- 🔹 Lesión lítica central, bien delimitada, metafisaria (a veces diafisaria), con adelgazamiento cortical.
- 🔹 Sin reacción perióstica salvo que exista fractura.
- 🔹 Signo del “fragmento caído”: fragmento cortical dependiente dentro de una cavidad con contenido líquido (muy sugerente).
5.2 TC / RM (según caso)
- 🔹 Indicaciones: lesiones atípicas, duda con quiste aneurismático u otras entidades, planificación quirúrgica, valoración cortical en huesos de carga.
- 🔹 RM: señal de contenido líquido; tras fractura puede haber heterogeneidad (sangrado) y, ocasionalmente, niveles líquido-líquido (no exclusivos de ABC).
5.3 Gammagrafía / PET
- 🔹 No suele ser necesaria para un quiste típico.
- 🔹 Puede mostrar captación periférica y centro “frío”, pero es inespecífico.
5.4 Biopsia
- ⚠️ No es de rutina si Rx es típica y clínica compatible.
- ⚠️ Considerarla si: edad/localización atípica, signos agresivos, discordancia clínico-radiológica, o sospecha de lesión secundaria/otra entidad.
Hallazgo radiológico característico
6) Diagnóstico diferencial
| Entidad | Pistas |
|---|---|
| Quiste óseo aneurismático (ABC) | Más expansivo, excéntrico, septado; reacción perióstica más probable; niveles líquido-líquido frecuentes en RM. |
| Displasia fibrosa | Patrón “vidrio esmerilado”, matriz más sólida; evolución distinta. |
| Encondroma | Más típico en huesos tubulares cortos; calcificaciones condroides puntiformes/arcos. |
| Granuloma eosinófilo | Dolor más frecuente; localización variable; puede simular lesión lítica, pero el contexto clínico ayuda. |
| Fibroma no osificante | Lesión excéntrica cortical/metafisaria, “bubbly”, borde escleroso; suele ser diferente a UBC central. |
| Absceso de Brodie | Dolor, signos inflamatorios, borde escleroso; clínica y laboratorio orientan. |
| Lesiones del calcáneo | En calcáneo, diferenciar de infarto óseo, ABC, condroblastoma u otras lesiones según morfología y RM. |
7) Tratamiento
7.1 Cuándo observar
- ✅ Asintomático, bajo riesgo de fractura, cortical conservada, localización no crítica.
- ✅ Controles con Rx seriadas (p. ej. cada 3–6 meses al inicio, luego espaciando según estabilidad).
- ✅ Modificar actividad si hay deportes de impacto y el quiste debilita el hueso.
7.2 Manejo de la fractura patológica
- ✅ Húmero proximal: muchas fracturas no desplazadas se manejan conservadoramente (inmovilización) y, en algunos casos, la fractura puede favorecer la curación parcial del quiste.
- ✅ Fémur proximal: mayor riesgo funcional y de deformidad → valorar con más umbral la fijación y el tratamiento definitivo del quiste.
7.3 Técnicas mínimamente invasivas (frecuentes hoy)
- ✅ Aspiración + inyección intralesional (p. ej. corticosteroide) en series repetidas si persiste.
- ✅ Aspirado de médula ósea ± sustitutos/DBM (según protocolos/centro) como alternativa o combinación.
- ✅ Descompresión intramedular y drenaje (p. ej. con clavos elásticos / tornillos canulados según técnica) para reducir presión y aportar estabilidad, especialmente en lesiones de riesgo.
- ✅ Notas prácticas: las tasas de curación varían, y la recidiva es más probable en lesiones activas y pacientes más jóvenes; es habitual requerir procedimientos repetidos.
7.4 Cirugía abierta (seleccionada)
- ✅ Curetaje + injerto (autoinjerto, aloinjerto o sustituto) cuando fracasan técnicas percutáneas, hay tabicamiento importante, o en localizaciones de carga con gran compromiso cortical.
- ✅ Fijación interna si hay riesgo alto de fractura o si ya existe fractura inestable (especialmente en fémur proximal).
- ✅ Precaución: en niños, proteger la fisis (evitar daño iatrogénico).
7.5 Particularidades por localización
- ✅ Fémur proximal: umbral más bajo para tratamiento definitivo y/o estabilización por riesgo de fractura y consecuencias funcionales.
- ✅ Calcáneo: muchas lesiones son incidentales; tratar si dolor, gran tamaño, o riesgo mecánico, individualizando.
8) Complicaciones
- ⚠️ Fractura patológica (la más frecuente).
- ⚠️ Recidiva / persistencia radiolucente, especialmente en lesiones activas y tras tratamientos percutáneos únicos.
- ⚠️ Deformidad / alteración del crecimiento (raro, pero relevante si afecta región fisaria o por cirugía agresiva).
- ⚠️ Complicaciones del tratamiento: infección (rara), lesión fisaria, rigidez, re-fractura, fallo de material si se fija.
- ⚠️ Degeneración maligna: excepcional (no forma parte del comportamiento típico).
9) Algoritmo práctico (decisión: observar vs tratar)
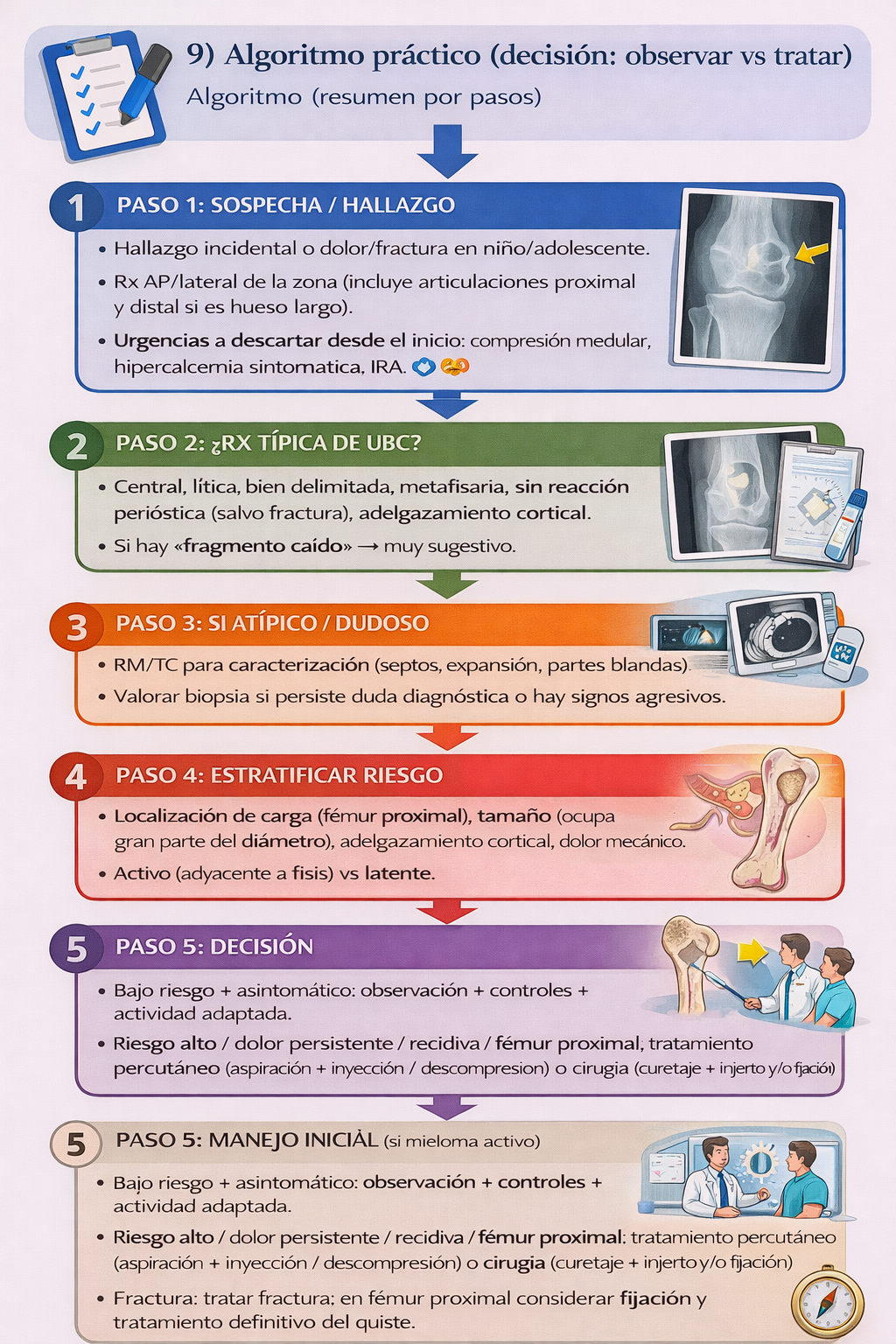
Resumen para la práctica clínica
📌 Indicaciones
- ✅ Radiografía simple (AP/lateral) del segmento afectado.
- ✅ RM/TC si lesión atípica, duda con ABC u otra entidad, o para planificación.
- ✅ Seguimiento radiográfico seriado en manejo conservador.
- ✅ Valorar estabilización/derivación si lesión grande en fémur proximal o riesgo alto de fractura.
🔧 Técnica
- 🔧 Rx: incluir articulaciones proximal y distal en huesos largos.
- 🔧 RM: secuencias T1/T2 (± STIR) para contenido líquido, septos y extensión.
- 🔧 Procedimientos percutáneos: aspiración bajo control de imagen; considerar inyección y/o descompresión según protocolo del centro.
- 🔧 Cirugía abierta: curetaje cuidadoso + relleno (injerto/sustituto) y fijación si procede.
⚠️ Riesgos
- ⚠️ Confundir UBC con ABC u otra lesión (especialmente si expansión/septos/partes blandas).
- ⚠️ Infravalorar riesgo de fractura en fémur proximal.
- ⚠️ Lesión fisaria iatrogénica en cirugías cercanas a la fisis.
- ⚠️ Esperar curación tras una sola inyección cuando persiste cavidad activa (recidiva/persistencia).
✅ Resultados
- ✅ Muchos quistes de bajo riesgo pueden observarse hasta madurez esquelética.
- ✅ Recidiva/persistencia es más frecuente en lesiones activas y en pacientes más jóvenes; no es raro requerir tratamientos repetidos.
- ✅ En localizaciones de carga (fémur proximal) suele requerirse un enfoque más agresivo/estabilización.
10) Bibliografía
Guías y recursos clínicos
- 📄 AAOS OrthoInfo. Unicameral Bone Cysts (Simple Bone Cysts).
- 📄 Radiopaedia. Fallen fragment sign (Radiology reference).
Revisiones y series relevantes
- 📄 Noordin S, et al. Unicameral bone cysts: Current concepts. (Revisión de referencia).
- 📄 van Geloven TPG, et al. Tratamiento del quiste óseo simple en fémur proximal (cohorte multicéntrica, 2024).
- 📄 Xu G, et al. Técnica percutánea intramedular/aspiración en quiste óseo simple pediátrico (2025).
Clasificación
- 📄 WHO Classification (5th ed.). Soft Tissue and Bone Tumours (incluye “Simple bone cyst”).
