Schwannoma (neurinoma/neurilemoma) — Actualización 2026
El schwannoma es un tumor benigno formado por células de Schwann y, por tanto, pertenece al grupo de
tumores de la vaina nerviosa periférica (clasificación OMS 2020). En la práctica, suele presentarse como una
masa bien delimitada y encapsulada que crece lentamente y se relaciona con el nervio de forma excéntrica:
desplaza los fascículos y, por eso, cuando la cirugía está indicada, a menudo puede extirparse mediante enucleación
intracapsular preservando la continuidad del nervio.
Los términos neurinoma y neurilemoma se consideran sinónimos históricos (en clínica todavía se usan,
sobre todo en el contexto del “schwannoma vestibular”), pero el término OMS recomendado en tejidos blandos y aparato locomotor es
schwannoma. La afectación intraósea existe, pero es excepcional; cuando aparece, suele hacerlo en mandíbula,
sacro o columna y debe diferenciarse de una lesión de partes blandas con erosión ósea secundaria.
0) En 1 minuto
- Qué es: tumor benigno encapsulado de células de Schwann (OMS: tumor benigno de la vaina nerviosa periférica).
- Cómo se comporta: crecimiento lento; el nervio suele quedar aplanado y desplazado sobre la cápsula (relación excéntrica).
- Clínica típica: masa palpable ± dolor neuropático o parestesias; signo de Tinel puede estar presente.
- RM (clave): masa bien delimitada; relación con el nervio; signos “fascicular”/“split-fat” en localizaciones profundas; realce tras contraste.
- Histología: patrón clásico con áreas Antoni A (cuerpos de Verocay) y Antoni B (laxa/mixoide).
- IHQ: S100 y SOX10 suelen ser difusos; Ki-67 bajo.
- Manejo: observación si asintomático y típico; cirugía preservadora (enucleación) si síntomas, crecimiento o dudas diagnósticas.
1) Conceptos
1.1 Terminología OMS
Schwannoma es el término preferente (OMS 2020). “Neurinoma” y “neurilemoma” se consideran sinónimos históricos. El diagnóstico es morfológico (Antoni A/B y cuerpos de Verocay) y se apoya con IHQ (S100/SOX10).
1.2 Relación con síndromes
- NF2 y schwannomatosis se asocian a schwannomas múltiples.
- En schwannomas múltiples o atípicos, conviene revisar historia familiar y clínica (otros tumores, afectación bilateral vestibular, etc.).
1.3 Variantes relevantes (mensaje práctico)
- Schwannoma “ancient/degenerado”: puede mostrar atipia “feísta” degenerativa sin implicar malignidad por sí misma.
- Schwannoma celular: más celular; puede confundir con lesiones malignas si no se integra con cápsula, patrón y proliferación baja.
- Lesiones melanocíticas/melanóticas: si hay pigmento o marcadores melanocíticos, reabrir diferencial (no asumir schwannoma “clásico”).
2) Schwannoma de partes blandas
2.1 Clínica
- Masa de crecimiento lento, habitualmente de años de evolución.
- Movilidad típica: más móvil transversal al nervio que longitudinal.
- Dolor neuropático/parestesias y signo de Tinel en un subgrupo.
- Déficit motor/sensitivo franco es menos frecuente (desplaza más que infiltra), pero puede aparecer por compresión.
2.2 Localizaciones habituales
- Extremidades (trayectos nerviosos periféricos), cabeza y cuello, mediastino posterior y retroperitoneo.
- En localizaciones profundas, el diagnóstico por imagen y la planificación quirúrgica (relación neurovascular) son críticos.
3) Schwannoma intraóseo (neurinoma intraóseo)
3.1 Concepto
Es una presentación muy rara del schwannoma. Se postula origen en pequeños nervios de canales nutricios o regiones con trayecto nervioso intraóseo (mandíbula). Siempre conviene descartar que sea una lesión de partes blandas que produzca erosión ósea secundaria.
3.2 Localizaciones descritas
- Mandíbula (la más típica por el nervio dentario inferior).
- Sacro/columna (relación con forámenes).
- Otros huesos largos: excepcional.
3.3 Imagen orientativa
- RX/TC: lesión lítica bien delimitada, a veces expansiva, con margen esclerótico.
- RM: comportamiento similar al schwannoma de partes blandas (T1 bajo-intermedio; T2 alto; realce de áreas sólidas).
4) Imagen
4.1 Ecografía (si superficial)
- Masa sólida, hipoecoica, bien delimitada; puede identificarse el nervio adyacente y la relación excéntrica.
- Doppler: vascularización variable.
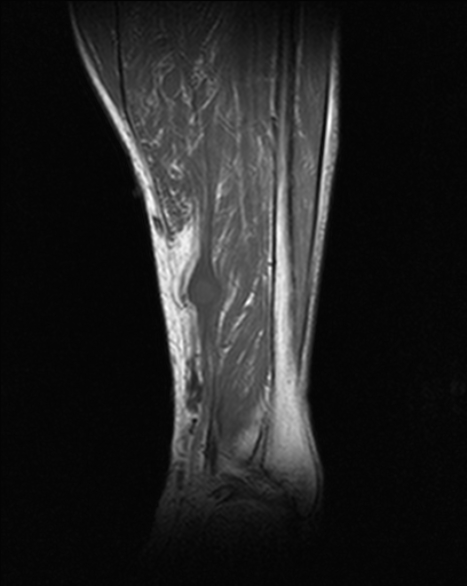
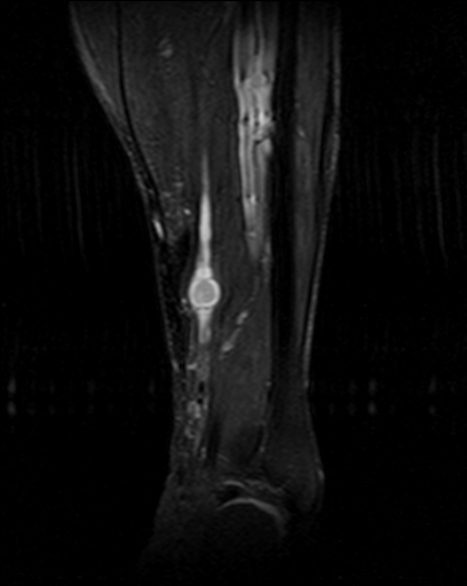
4.2 RM con contraste (prueba de elección)
- T1: señal baja–intermedia respecto a músculo.
- T2/STIR: señal alta, a menudo heterogénea (degeneración quística en schwannomas antiguos).
- Signos orientativos: relación con el nervio (fascículo entrante/saliente), “fascicular sign”, “split-fat sign” (en planos profundos). El “target sign” no es exclusivo.
- Contraste: realce de componente sólido; las áreas quísticas no realzan.
- Neurografía RM: útil si el nervio de origen no es evidente o para planificar cirugía preservadora.
4.3 Imágenes
Schwannoma de partes blandas
Cortesía: Dr. Arturo Mahiques
5) Histopatología
5.1 Macroscopía
- Tumor habitualmente encapsulado, blanquecino-amarillento.
- Puede mostrar cambios quísticos/hemorrágicos/degenerativos en lesiones antiguas.
- Tamaño frecuente de pocos centímetros, pero puede ser mayor en localizaciones profundas.
5.2 Microscopía (clásica)
- Antoni A: áreas hipercelulares con empalizadas y cuerpos de Verocay.
- Antoni B: áreas hipocelulares, laxa/mixoide, microquística.
- Vasos hialinizados pueden ser prominentes.
- En schwannoma degenerado (“ancient”), la atipia puede ser marcada pero degenerativa; se interpreta con mitosis, necrosis y Ki-67.
6) Inmunohistoquímica
| Marcador | Resultado típico | Utilidad |
|---|---|---|
| S100 | Positivo difuso | Apoya estirpe Schwann (más intenso que en neurofibroma en muchos casos). |
| SOX10 | Positivo nuclear | Muy útil junto a S100. |
| EMA | Negativo en células tumorales (puede marcar cápsula/perineurio) | Ayuda en diferenciales perineuriales. |
| CD34 | Variable (frecuente en estroma/cápsula) | No usar como “todo o nada”; interpretar con patrón y S100/SOX10. |
| Ki-67 | Bajo | Apoya benignidad (contextualizar en degenerados/celulares). |
7) Diagnóstico diferencial
7.1 Tumores de vaina nerviosa
| Entidad | Claves |
|---|---|
| Neurofibroma | Más intraneural/no encapsulado; S100 más parcheado; CD34 en estroma suele ser más evidente. Implica estrategia quirúrgica distinta. |
| Perineurioma | EMA/GLUT1+ en células tumorales; S100/SOX10 negativos o muy focales. |
| MPNST | Dolor intenso, crecimiento rápido, necrosis/mitosis; S100/SOX10 suelen ser focales; pérdida de H3K27me3 apoya en contexto. |
7.2 Otros
- Tumor fibroso solitario: STAT6 nuclear positivo.
- Lesión melanocítica: SOX10/S100 pueden ser positivos, pero HMB45/MelanA ayudan a orientar.
- Tumor de células granulares: S100 positivo, pero morfología granular típica.
8) Tratamiento
8.1 Observación
- Razonable si el tumor es pequeño, estable, con clínica mínima y la imagen es típica.
- Seguimiento clínico y RM seriada (intervalos progresivamente más amplios si estabilidad).
8.2 Cirugía preservadora
- Indicada si hay dolor/parestesias significativas, déficit, crecimiento o duda diagnóstica.
- Técnica habitual: enucleación intracapsular con identificación y preservación de fascículos funcionales.
- En tumores complejos, la neuromonitorización y la cirugía por equipo habituado reduce morbilidad.
8.3 Schwannoma intraóseo
- Tratamiento según tamaño/localización: curetaje + relleno (injerto/cemento) o resección si es necesario.
- Pronóstico generalmente excelente tras tratamiento completo.
9) Algoritmo diagnóstico y manejo

Resumen práctico
Indicaciones
- RM con contraste (y neurografía si es útil) para caracterización y planificación.
- Observación en lesiones pequeñas/típicas/asintomáticas.
- Cirugía preservadora si síntomas, crecimiento o dudas diagnósticas.
- Circuito de sarcomas si hay signos de agresividad para excluir MPNST u otras entidades.
Técnica
- Ecografía si superficial; RM con contraste como prueba principal.
- Cirugía: enucleación intracapsular con identificación de fascículos; enviar pieza completa a anatomía patológica.
- Si biopsia: trayecto planificado y excindible en cirugía definitiva.
Riesgos y complicaciones
- Confundir schwannoma con neurofibroma (impacto quirúrgico).
- Infravalorar signos de agresividad (retraso diagnóstico de MPNST).
- Lesión nerviosa iatrogénica por abordaje no planificado.
Qué esperar del resultado
- Control local alto tras resección completa.
- Recurrencia infrecuente en schwannoma convencional.
- Morbilidad neurológica baja cuando se realiza cirugía preservadora planificada.
10) Bibliografía
Clasificación
- WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. IARC; 2020. (Peripheral nerve sheath tumours).
Patología práctica
- Hornick JL. Practical Soft Tissue Pathology: A Diagnostic Approach. 2nd ed. Elsevier; 2023.
- Enzinger & Weiss. Soft Tissue Tumors. (ediciones modernas; capítulo de tumores de vaina nerviosa).