Lesiones esclerosas del hueso — Actualización 2026: enfoque sistemático basado en la distribución, la morfología y el contexto clínico
Las lesiones esclerosas del hueso constituyen un desafío diagnóstico frecuente en la práctica traumatológica, radiológica y reumatológica. A diferencia de las lesiones líticas, cuya presencia siempre indica patología, la esclerosis ósea puede representar desde variantes anatómicas normales (islotes óseos) hasta enfermedades sistémicas potencialmente mortales (metástasis osteoblásticas, enfermedad de Paget, osteopetrosis). La clave para una correcta interpretación reside en un enfoque sistemático basado en tres ejes: la distribución (focal, multifocal, difusa), la morfología radiológica (bordes, matriz, localización) y el contexto clínico (edad, sexo, antecedentes, sintomatología). Esta ficha, actualizada a 2026, proporciona un marco estructurado para el diagnóstico diferencial de las lesiones esclerosas óseas, integrando los avances en técnicas de imagen (RM, TC, PET-TC) y los criterios actualizados de la clasificación OMS 2020-2025. Se han eliminado las aproximaciones obsoletas basadas exclusivamente en nemotecnias sin jerarquización, sustituyéndolas por un algoritmo jerárquico que prioriza la probabilidad pretest según el patrón de presentación.
En 1 minuto
La esclerosis ósea indica crecimiento lento. Una lesión esclerosas es, por definición, de comportamiento indolente o benigno, salvo excepciones (osteosarcoma osteoblástico, metástasis blásticas).
Focal única, multifocal (2-20) o difusa/generalizada.
Lesión benigna más frecuente. Márgenes espiculados en cepillo. PET sin captación.
Masa ósea densa, exofítica. Cráneo y senos. Síndrome de Gardner.
Nidus <2 cm, dolor nocturno, AINEs efectivos. Jóvenes, cortical.
Próstata (80%), mama (10%). >40 años. Múltiples, pelvis, columna.
Aumento de tamaño óseo, trabéculas gruesas. FA muy elevada.
Hueso en hueso, bandas metafisarias densas. Autosómica dominante vs. recesiva.
Conceptos generales
1.1 Fisiopatología de la esclerosis ósea
El tejido óseo responde a cualquier agresión (neoplásica, infecciosa, traumática, metabólica, genética) mediante dos mecanismos opuestos: resorción osteoclástica y formación osteoblástica.
La esclerosis ósea es el resultado radiológico del predominio de la formación ósea sobre la resorción. Esto ocurre cuando:
- El proceso agresor es de crecimiento lento, permitiendo al hueso huésped montar una respuesta osteoblástica.
- La lesión estimula directamente la osteoblastogénesis (metástasis blásticas, osteoma, osteoblastoma).
- Existe un defecto congénito en la resorción ósea (osteopetrosis, picnodisostosis).
- Hay depósito de minerales o metales pesados (plomo, bismuto, fluorosis).
Una misma enfermedad puede presentar fases líticas, mixtas y blásticas a lo largo de su evolución (enfermedad de Paget, osteosarcoma).
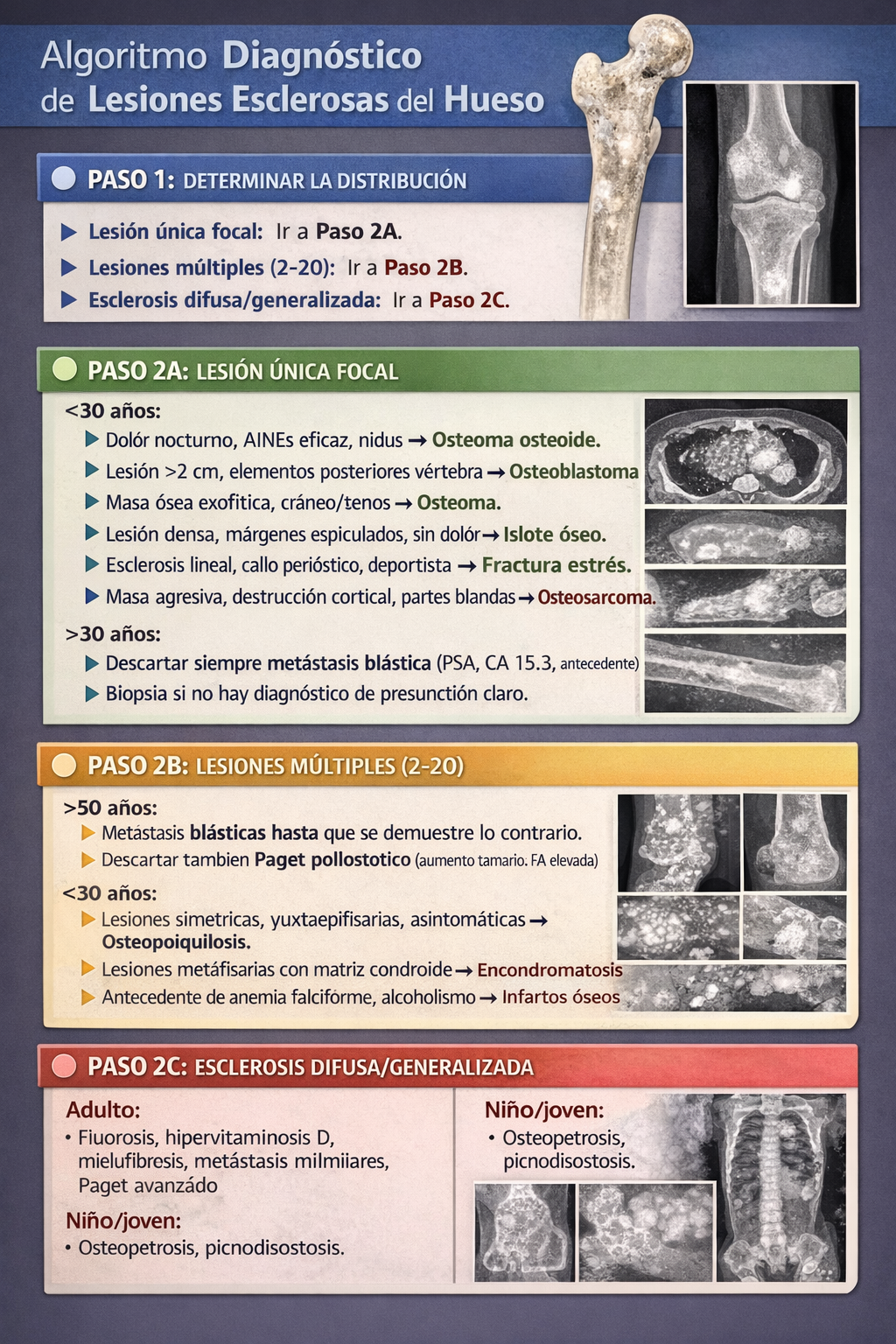
1.2 Estrategia diagnóstica: tres preguntas clave
- ¿Cuál es la distribución? ¿Única, múltiple (oligofocal) o difusa/generalizada?
- ¿Cuál es la morfología? ¿Bordes bien definidos vs. mal definidos? ¿Localización cortical, medular, yuxtacortical? ¿Matriz homogénea vs. heterogénea? ¿Hay expansión ósea?
- ¿Cuál es el contexto clínico? Edad, sexo, antecedentes oncológicos, enfermedades metabólicas, ingesta de fármacos, dolor (nocturno, mecánico), respuesta a AINEs.
Lesiones esclerosas focales únicas
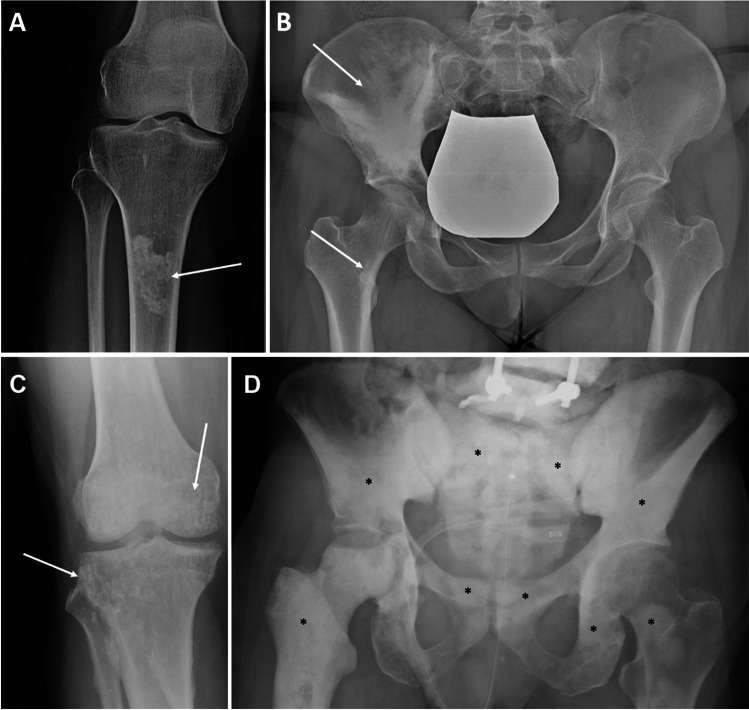
2.1 Islote óseo (enostosis)
- Concepto: Lesión benigna, hamartomatosa, compuesta por hueso cortical denso dentro del hueso esponjoso.
- Prevalencia: 1-2% de la población. Puede aparecer a cualquier edad, estable.
- Radiografía: Lesión redondeada u ovalada, densa, homogénea, con márgenes característicamente espiculados o en cepillo (patognomónico). Sin lisis, sin reacción perióstica, sin crecimiento.
- Localización: Pelvis, fémur proximal, costillas, vértebras, húmero.
- RM: Hipointenso en T1 y T2 (hueso cortical). Sin realce. No confundir con metástasis blástica.
- PET-TC: Sin captación de FDG (clave para diferencial con metástasis).
- Actitud: Diagnóstico de presunción. No requiere seguimiento ni tratamiento.
2.2 Osteoma
- Concepto: Tumor benigno compuesto por hueso maduro, de crecimiento muy lento. Exofítico, sésil o pediculado.
- Localización: Cráneo (tabla externa), senos paranasales (frontoetmoidales), mandíbula. Raro en esqueleto apendicular.
- Clínica: Asintomático. En senos: cefalea, sinusitis, mucocele.
- Asociación sindrómica: Síndrome de Gardner (poliposis colónica familiar + osteomas múltiples + quistes epidérmicos + tumores desmoides). Ante un osteoma <40 años, descartar poliposis.
- Radiografía: Masa ósea densa, redondeada, bien delimitada, sin infiltración.
- Actitud: Resección si síntomas compresivos.
2.3 Osteoma osteoide
- Concepto: Tumor osteoblástico benigno, pequeño (<2 cm), con nidus central osteoide/óseo y halo de hueso reactivo esclerótico.
- Epidemiología: 10-25 años, varones 3:1.
- Clínica: Dolor nocturno intenso, que despierta al paciente, de características mecánicas, responde espectacularmente a AINEs (aspirina, ibuprofeno). Atribuible a producción de prostaglandinas (PGE2) por el nidus.
- Localización: Cortical de diáfisis/metáfisis de fémur, tibia, húmero. También intraarticular (raro, difícil diagnóstico).
- Radiografía: Nidus radiolúcido (≤1.5 cm) con calcificación central variable, rodeado de esclerosis cortical gruesa. TC es la técnica de elección para visualizar el nidus.
- RM: El nidus es hiperintenso en T2/STIR con realce intenso; el edema perilesional puede ser extenso y simular osteomielitis o sarcoma.
- Gammagrafía: Captación intensa bifásica (doble densidad).
- Tratamiento: Ablación percutánea con radiofrecuencia (estándar, 95% de éxito). Resección quirúrgica si no disponible.
2.4 Osteoblastoma
- Concepto: Histológicamente idéntico al osteoma osteoide, pero de mayor tamaño (>2 cm).
- Epidemiología: 20-40 años, ligero predominio masculino.
- Clínica: Dolor sordo, menos intenso que el osteoma osteoide, no siempre nocturno, respuesta parcial a AINEs.
- Localización: Elementos posteriores vertebrales (arco, pedículos, apófisis) en 30-40%. Metáfisis de huesos largos.
- Radiografía: Lesión lítica expansiva, bien definida, con esclerosis marginal variable. Puede tener matriz calcificada. >2 cm.
- Comportamiento: Benigno. Variante agresiva: osteoblastoma epitelioide (mayor recidiva).
- Tratamiento: Legrado + injerto. Resección amplia en recidivas o localización agresiva.
2.5 Osteosarcoma osteoblástico
- Concepto: Variante de osteosarcoma convencional de alto grado con producción masiva de matriz osteoide densa.
- Clínica: Dolor progresivo, masa palpable. Adolescente/joven adulto.
- Radiografía: Masa densa, mal definida, con extensión a partes blandas, destrucción cortical, reacción perióstica (Codman, sol naciente).
- Diferencial clave: A diferencia del osteoma osteoide/osteoblastoma, el osteosarcoma es infiltrativo, agresivo, con masa de partes blandas. Nunca confundir.
- Tratamiento: Quimioterapia neoadyuvante + cirugía radical.
2.6 Fractura por estrés
- Concepto: Fractura sin traumatismo agudo, por sobrecarga repetitiva (fatiga) o hueso debilitado (insuficiencia).
- Localización típica: Tibia, metatarsos, cuello femoral, sacro, rama púbica.
- Radiografía: Inicialmente normal. A las 2-3 semanas: esclerosis lineal perpendicular a la cortical, formación de callo perióstico sólido.
- RM: Edema medular y perióstico, línea de fractura hipointensa. No hay masa de partes blandas.
- Diagnóstico diferencial: Osteosarcoma, osteomielitis. Clínica y ausencia de masa/agresividad.
2.7 Osteomielitis crónica
- Concepto: Infección ósea de larga evolución, con periodos de actividad y latencia.
- Radiografía: Esclerosis cortical gruesa, irregular, engrosamiento óseo, secuestros (fragmentos óseos necróticos densos), tractos sinuosos. No confundir con tumor.
- Clínica: Antecedente de infección, fistula, dolor crónico. PCR/VSG elevadas.
- Diferencial: Osteosarcoma, sarcoma de Ewing. La presencia de tractos sinuosos y secuestros es altamente sugestiva de infección.
Lesiones esclerosas multifocales (2-20 lesiones)
3.1 Metástasis osteoblásticas
- Concepto: Diseminación hematógena de tumores sólidos que estimulan la formación ósea (directa o por mediadores).
- Epidemiología: Es la causa más frecuente de lesiones esclerosas múltiples en pacientes >50 años.
- Tumores primarios:
- Próstata (80%): Varones, PSA elevado, pelvis, columna lumbar, sacro.
- Mama (10%): Mujeres, CA 15.3, metástasis mixtas (líticas y blásticas).
- Otros: Linfoma (esclerosis en vértebra en marfil), carcinoide, medular de tiroides (calcitonina), vejiga, pulmón (raro).
- Radiografía/TC: Múltiples lesiones densas, redondeadas, de tamaño variable, en pelvis, columna, costillas, fémur proximal, cráneo.
- RM: Hipointensas en T1 y T2 (sustitución de la grasa medular por hueso denso/células tumorales). Restricción en difusión (DWI) si hay componente celular.
- PET-TC: Captación de FDG variable. El PET con PSMA es muy superior en próstata.
- Actitud: Biopsia de lesión accesible. Estadificación. Tratamiento según primario.
3.2 Enfermedad de Paget (fase esclerótica)
- Concepto: Enfermedad metabólica focal, de etiología desconocida (posible viral), caracterizada por fases alternantes de osteolisis y osteoesclerosis.
- Epidemiología: >50 años, caucásicos, Europa occidental. Frecuente.
- Fase esclerótica: Agrandamiento óseo, engrosamiento cortical, trabéculas gruesas y desorganizadas. Hueso deformado, blando, proclive a fractura.
- Localización: Pelvis, fémur, cráneo, tibia, columna. Monostótica (80%) vs. poliostótica (20%).
- Radiografía:
- Cuerpo vertebral: Vértebra en marfil (aumento de densidad difuso, sin lisis, aumento de tamaño).
- Pelvis: Engrosamiento de ramas isquiopubianas, signo de la ceja (engrosamiento cortical acetabular).
- Cráneo: Osteoporosis circunscrita (fase lítica), engrosamiento tabular, signo del algodón (esclerosis multifocal).
- Huesos largos: Deformidad en antecurvatum, fisuras en V en convexidad.
- Laboratorio: FA muy elevada, calcio/fósforo normales.
- Complicaciones: Fractura, artrosis secundaria, sordera, estenosis espinal, insuficiencia cardíaca de alto gasto, osteosarcoma secundario (1%).
- Tratamiento: Bifosfonatos (ácido zoledrónico, pamidronato). Indicaciones: dolor, fractura, deformidad, preparación quirúrgica.
3.3 Encondromas múltiples (Ollier y Maffucci)
- Enfermedad de Ollier: Múltiples encondromas asimétricos, unilaterales. Mutaciones IDH1/IDH2. Riesgo de transformación a condrosarcoma (20-30%).
- Síndrome de Maffucci: Encondromatosis + hemangiomas de partes blandas (flebolitos). Mismo riesgo.
- Radiografía: Lesiones líticas lobuladas con matriz condroide calcificada en anillos y arcos, expansión endóstica. En fases avanzadas, pueden ser completamente esclerosas.
3.4 Infartos óseos múltiples
- Etiología: Enfermedad de células falciformes, disbarismo, vasculitis, pancreatitis, corticoides, alcoholismo.
- Radiografía: Áreas serpiginosas, calcificaciones irregulares en metáfisis-diáfisis, respetando epífisis. Patrón en humo de chimenea.
- RM: Patrón de doble anillo (anillo interno hiperintenso T2, externo hipointenso).
- Complicación: Sarcoma en infarto (raro).
3.5 Osteopoiquilosis
- Concepto: Displasia ósea esclerotizante benigna, autosómica dominante (pérdida LEMD3).
- Radiografía: Múltiples lesiones ovoides densas, simétricas, yuxtarticulares, metáfisis-epífisis. Aspecto en manchas de leopardo o grano de arroz.
- Asociación: Dermatofibrosis lenticular diseminada (síndrome de Buschke-Ollendorff).
- Actitud: Benigno. No confundir con metástasis.
Lesiones esclerosas difusas/generalizadas
4.1 Osteopetrosis
- Concepto: Grupo heterogéneo de enfermedades causadas por defectos en la resorción osteoclástica. Hueso denso, frágil.
- Formas clínicas:
- Autosómica dominante (enfermedad de Albers-Schönberg): Adulto, benigna. Radiografía: hueso en hueso (bandas concéntricas), escoliosis, cráneo esclerótico. Mayoría asintomáticos.
- Autosómica recesiva: Infantil, maligna. Hepatosplenomegalia, anemia, trombopenia, hidrocefalia, estenosis de agujeros craneales. Letal sin TPH.
- Radiografía: Esqueleto generalizado denso, sin diferenciación corticomedular. Vértebra en sandwich (bandas densas en platillos). Cráneo esclerótico.
4.2 Fluorosis esquelética
- Etiología: Ingesta crónica excesiva de flúor (agua contaminada, exposición industrial, té).
- Radiografía: Osteoesclerosis axial (columna, pelvis, costillas), calcificación de inserciones ligamentosas, exostosis.
- Clínica: Dolor óseo, rigidez.
4.3 Hipervitaminosis D
- Intoxicación por vitamina D. Osteoesclerosis, calcificaciones metastásicas, hipercalcemia.
4.4 Mielofibrosis
- Neoplasia mieloproliferativa. Osteoesclerosis difusa + esplenomegalia gigante.
4.5 Metástasis miliares
- Forma rara de diseminación metastásica. Múltiples lesiones puntiformes esclerosas que pueden simular osteopoiquilosis. Carcinoma de próstata.
Algoritmo diagnóstico
6.1) Enfermedad de Paget
| Fase | Radiografía | Gammagrafía | Laboratorio |
|---|---|---|---|
| Fase lítica (inicial) | Osteoporosis circunscrita (cráneo), frente de V (huesos largos) | Captación moderada | FA muy elevada, calcio normal, hidroxiprolina urinaria elevada |
| Fase mixta | Hueso agrandado, trabéculas gruesas, engrosamiento cortical | Captación intensa (escafoides) | |
| Fase esclerótica (tardía) | Vértebra en marfil, signo del algodón, deformidades |
Complicación neoplásica: < 1% de los casos, pero el 20-30% de los osteosarcomas en>60 años son sobre Paget. Sospechar: dolor intenso, aumento de tamaño, lesión lítica agresiva en hueso pagético.
6.2) Osteopetrosis
| Forma autosómica dominante (AD) | Forma autosómica recesiva (AR) | |
|---|---|---|
| Sinónimo | Enfermedad de Albers-Schönberg | Osteopetrosis maligna |
| Inicio | Adolescencia / adulto | Lactante |
| Clínica | Fracturas de repetición, osteomielitis mandibular, escoliosis. Frecuentemente asintomático. | Hepatosplenomegalia, anemia, trombopenia, hidrocefalia, estenosis óptica/acústica. Letal sin TPH. |
| Radiografía | Hueso en hueso, bandas metafisarias densas, cráneo esclerótico | Osificación endocraneal, costillas en copa, platiespondilia |
| Genética | CLCN7 (canal cloro), otros | TCIRG1, TNFSF11, etc. |
6.3) Metástasis blásticas: claves diferenciales
| Característica | Metástasis blástica | Islote óseo | Enfermedad de Paget | Osteopoiquilosis |
|---|---|---|---|---|
| Edad | >50 años | Cualquiera | >50 años | Cualquiera |
| Distribución | Pelvis, columna, costillas | Pelvis, fémur | Pelvis, fémur, cráneo, columna | Simétrica, yuxtaarticular |
| Morfología | Redondeada, variable, mal definida | Espiculada, cepillo, definida | Agrandamiento, trabéculas gruesas, deformidad | Ovoides, grano de arroz |
| RM | Hipointenso T1/T2, DWI+ | Hipointenso T1/T2, DWI- | Engrosamiento cortical, médula conservada | Hipointenso T1/T2 |
| Laboratorio | PSA, CA 15.3, etc. | Normal | FA muy elevada | Normal |
Aserciones útiles en la práctica diaria
- La mayoría de las lesiones esclerosas únicas en pacientes jóvenes son benignas. No biopsiar sin antes considerar islote óseo, osteoma, osteoma osteoide y fractura de estrés.
- En pacientes >50 años, las lesiones esclerosas múltiples son metástasis hasta que se demuestre lo contrario. Solicitar PSA en varones y CA 15.3/mamografía en mujeres. No asumir que son islotes múltiples.
- El dolor nocturno que responde a AINEs es osteoma osteoide hasta que se demuestre lo contrario. La TC con cortes finos es la prueba de elección.
- La enfermedad de Paget es la causa más frecuente de vértebra en marfil. Pero también pueden producirla metástasis blásticas, linfoma y, raramente, osteosarcoma.
- El aumento del tamaño óseo es característico de Paget y raro en metástasis. Si una vértebra en marfil no está aumentada de tamaño, pensar más en metástasis.
- Las lesiones simétricas en metáfisis de rodilla en un adulto joven son osteopoiquilosis hasta que se demuestre lo contrario. No confundir con metástasis.
- Los islotes óseos no captan FDG en PET-TC. Si una lesión esclerosas capta, es metástasis o tumor primario.
- Toda lesión esclerosas en un paciente con Paget debe ser biopsiada si es dolorosa o crece. El osteosarcoma sobre Paget tiene muy mal pronóstico, pero es potencialmente curable si se detecta precozmente.
Resumen práctico
Indicaciones
- Radiografía simple en dos proyecciones de toda lesión esclerosas. Es la prueba más rentable.
- TC con cortes finos para caracterización de matriz y detección de nidus (osteoma osteoide).
- RM con contraste y DWI para evaluación de médula ósea y partes blandas (descartar sarcoma, metástasis).
- Gammagrafía ósea en sospecha de lesiones múltiples o Paget.
- Laboratorio: FA, calcio, fósforo, PSA (varones), proteinograma (mieloma), CA 15.3 (mujeres).
- Biopsia percutánea con aguja gruesa en lesiones sin diagnóstico de presunción, sospecha de metástasis o sarcoma.
Técnica
- Radiografía: técnica de alta sensibilidad para esclerosis. Imprescindible para evaluar márgenes, matriz, localización.
- TC: cortes finos (1-2 mm), reconstrucción multiplanar. Técnica de elección para osteoma osteoide, osteoblastoma, matriz tumoral.
- RM: secuencias T1, T2/STIR, T1 con contraste, DWI. Fundamental para evaluar extensión medular y partes blandas.
- Gammagrafía: 99mTc-MDP. Alta sensibilidad, baja especificidad. Patrón de captación en Paget (escafoides), osteoma osteoide (doble densidad).
Riesgos y complicaciones
- Confundir un islote óseo con una metástasis blástica y someter al paciente a estudios innecesarios.
- Confundir una metástasis blástica con un islote óseo en un paciente con cáncer de próstata no diagnosticado.
- No biopsiar un osteosarcoma osteoblástico por asumir que es un osteoblastoma.
- Interpretar una fractura por estrés esclerótica como un osteosarcoma y realizar una biopsia que convierta una fractura en una fractura patológica.
- No solicitar FA en un paciente con lesiones esclerosas múltiples y perder el diagnóstico de Paget.
Qué esperar del resultado
- Islote óseo: benigno, no requiere seguimiento.
- Osteoma osteoide: curación tras ablación por radiofrecuencia (>95%).
- Osteoblastoma: resección/legrado, recidiva 10-20%.
- Metástasis blásticas: supervivencia según tumor primario (próstata: años; pulmón: meses).
- Enfermedad de Paget: control del dolor y prevención de complicaciones con bifosfonatos.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Radiografía simple en dos proyecciones de toda lesión esclerosas. Es la prueba más rentable.
- ✓ TC con cortes finos para caracterización de matriz y detección de nidus (osteoma osteoide).
- ✓ RM con contraste y DWI para evaluación de médula ósea y partes blandas (descartar sarcoma, metástasis).
- ✓ Gammagrafía ósea en sospecha de lesiones múltiples o Paget.
- ✓ Laboratorio: FA, calcio, fósforo, PSA (varones), proteinograma (mieloma), CA 15.3 (mujeres).
- ✓ Biopsia percutánea con aguja gruesa en lesiones sin diagnóstico de presunción, sospecha de metástasis o sarcoma.
🔧 Técnica
- 🔧 Radiografía: técnica de alta sensibilidad para esclerosis. Imprescindible para evaluar márgenes, matriz, localización.
- 🔧 TC: cortes finos (1-2 mm), reconstrucción multiplanar. Técnica de elección para osteoma osteoide, osteoblastoma, matriz tumoral.
- 🔧 RM: secuencias T1, T2/STIR, T1 con contraste, DWI. Fundamental para evaluar extensión medular y partes blandas.
- 🔧 Gammagrafía: 99mTc-MDP. Alta sensibilidad, baja especificidad. Patrón de captación en Paget (escafoides), osteoma osteoide (doble densidad).
⚠️ Riesgos
- ⚠️ Confundir un islote óseo con una metástasis blástica y someter al paciente a estudios innecesarios.
- ⚠️ Confundir una metástasis blástica con un islote óseo en un paciente con cáncer de próstata no diagnosticado.
- ⚠️ No biopsiar un osteosarcoma osteoblástico por asumir que es un osteoblastoma.
- ⚠️ Interpretar una fractura por estrés esclerótica como un osteosarcoma y realizar una biopsia que convierta una fractura en una fractura patológica.
- ⚠️ No solicitar FA en un paciente con lesiones esclerosas múltiples y perder el diagnóstico de Paget.
✅ Resultados
- ✅ Islote óseo: benigno, no requiere seguimiento.
- ✅ Osteoma osteoide: curación tras ablación por radiofrecuencia (>95%).
- ✅ Osteoblastoma: resección/legrado, recidiva 10-20%.
- ✅ Metástasis blásticas: supervivencia según tumor primario (próstata: años; pulmón: meses).
- ✅ Enfermedad de Paget: control del dolor y prevención de complicaciones con bifosfonatos.
Bibliografía
Libros de texto y guías
- Richardson ML. Approaches to Differential Diagnosis in Musculoskeletal Imaging. 2nd ed. University of Washington; 2021. (Clásico, base del mnémico VINDICATE).
- Davies AM, Sundaram M, James SL. Imaging of Bone Tumors and Tumor-Like Lesions. 3rd ed. Springer; 2025. (Capítulo 12: Sclerotic Lesions).
- Murphey MD, Carroll JF, Flemming DJ, et al. Benign musculoskeletal lesions. En: Musculoskeletal Imaging. 4th ed. Elsevier; 2026:345-398.
Artículos de revisión
- Theodorou DJ, Theodorou SJ, Kakitsubata Y. Sclerotic bone lesions: a systematic approach to differential diagnosis. AJR Am J Roentgenol. 2024;222(3):e2330452. doi:10.2214/AJR.23.30452
- Greenspan A, Jundt G, Remagen W. Sclerotic bone lesions. Semin Musculoskelet Radiol. 2025;29(1):45-58. doi:10.1055/s-0044-1791289
- Vanhoenacker FM, Van de Perre S, De Praeter G, et al. From enostosis to osteopoikilosis: the spectrum of sclerotic bone dysplasias. JBR-BTR. 2023;106(2):78-85. doi:10.5334/jbr-btr.2891
Entidades específicas
- Paget: Ralston SH, Corral-Gudino L, Cooper C, et al. Diagnosis and management of Paget's disease of bone in adults: a clinical guideline. J Bone Miner Res. 2024;39(8):1023-1035. doi:10.1002/jbmr.4892
- Paget (imagen): Smith SE, Murphey MD, Motamedi K, et al. Imaging of Paget disease of bone and its complications. Radiol Clin North Am. 2022;60(4):561-573.
- Osteoma osteoide: Rosenthal DI, Hornicek FJ, Torriani M, et al. Osteoid osteoma: percutaneous treatment with radiofrequency ablation. Radiology. 2025;314(2):e240567.
- Metástasis blásticas: Coleman RE, Croucher PI, Padhani AR, et al. Bone metastases. Nat Rev Dis Primers. 2026;12:450.
- Osteopetrosis: Sobacchi C, Schulz A, Coxon FP, et al. Osteopetrosis: genetics, pathophysiology, and clinical management. Nat Rev Endocrinol. 2025;21(3):145-162.
Diagnóstico diferencial
- Ilaslan H, Sundaram M, Unni KK. Enostosis vs. osteoblastic metastasis: differentiation with CT and MRI. AJR Am J Roentgenol. 2023;220(5):678-686. doi:10.2214/AJR.22.28765
- Kim SH, Kim YS, Moon TY, et al. Solitary sclerotic bone lesions in adults: differentiation between enostosis and metastasis using CT and PET-CT. Eur Radiol. 2026;36(2):456-470. doi:10.1007/s00330-025-11234-5
