Hemangiomas intraóseos (malformación venosa intraósea)
El hemangioma intraóseo (cada vez más entendido como malformación venosa intraósea) es una lesión vascular benigna que aparece con mayor frecuencia en columna (cuerpos vertebrales) y cráneo, y más raramente en huesos largos. En la práctica, lo importante es distinguir el hallazgo incidental típico (sobre todo vertebral) de lesiones que simulan agresividad (dolor, fractura, expansión cortical o extensión a partes blandas) y que obligan a replantear el diagnóstico diferencial y el circuito de biopsia/derivación.
En 1 minuto
Lesión vascular benigna intraósea (a menudo en el espectro de malformación venosa).
Cuerpo vertebral y cráneo; huesos largos es menos frecuente.
Patrón trabecular característico (“corduroy” en vértebra; “sunburst” en calota).
Los típicos son hiperintensos en T1 y T2 (grasa).
Dolor progresivo, colapso, expansión cortical agresiva, masa epidural → descartar metástasis/plasmocitoma.
Observación (mayoría). Sintomáticos/complicados: analgesia, vertebroplastia/embolización, cirugía o RT selectiva.
Conceptos
1.1 Definición práctica
1.2 Localizaciones relevantes
- Columna: muy frecuente como hallazgo incidental en cuerpos vertebrales.
- Calota y base de cráneo: presentación típica en radiología craneal.
- Huesos largos: raro; puede simular otras lesiones líticas expansivas.
1.3 “Hemangioma agresivo” vertebral
- Predominio vascular (menos grasa) y señal baja en T1.
- Expansión ósea y/o extensión epidural con compresión neurológica.
- Fractura/colapso, dolor marcado.
Epidemiología
| Parámetro | Patrón habitual | Comentario |
|---|---|---|
| Frecuencia | Común en columna (incidental) | Muchos son hallazgos en TC/RM por otros motivos |
| Edad | Adultos (más frecuente) | Los sintomáticos también pueden aparecer en edades medias |
| Sexo | Ligero predominio femenino en varias series | Variable según cohortes |
| Topografía | Vértebras y cráneo | Hueso largo: raro |
Clínica
3.1 Presentación típica
- Asintomático (lo más frecuente en columna): hallazgo incidental.
- Dolor local mecánico si hay microfracturas, expansión o compromiso estructural.
- Neurológico (raro): compresión por extensión epidural en hemangioma vertebral “agresivo”.
3.2 Signos de alarma
- Dolor nocturno persistente o progresivo sin explicación mecánica.
- Pérdida de altura vertebral/colapso, masa epidural o de partes blandas.
- Patrón permeativo, destrucción cortical amplia o reacción perióstica marcada (en hueso largo).
- Antecedente oncológico, síndrome constitucional o analítica sugestiva (mieloma, metástasis).
Imagen
4.1 Radiografía / TC
- Vértebra: trabeculación vertical (“corduroy” en Rx) y en TC el clásico “polka-dot” en cortes axiales.
- Calota: patrón trabecular radiado (“sunburst”/en panal) según morfología.
- Puede haber expansión y adelgazamiento cortical en lesiones grandes.
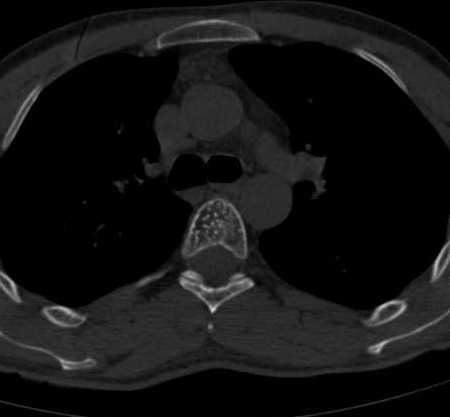
4.2 RM
| Tipo | T1 | T2/STIR | Pista |
|---|---|---|---|
| Típico (graso) | Hiperintenso | Hiperintenso | Muy sugerente en vértebra incidental |
| Vascular (“agresivo”) | Iso/hipointenso | Hiperintenso | Más edema/realce; vigilar epidural |
4.3 Angio / embolización (selectivo)
No es prueba diagnóstica rutinaria. Se reserva para planificación terapéutica (embolización preoperatoria o control de sangrado) en casos seleccionados.
Diagnóstico diferencial
- Metástasis (sobre todo si T1 bajo, lesiones múltiples, cortical destruida).
- Mieloma / plasmocitoma (dolor, T1 bajo, realce difuso; correlacionar con analítica).
- Linfoma óseo (patrón permeativo, masa de partes blandas).
- Osteomielitis (clínica inflamatoria, marcadores, edema).
- En cráneo: displasia fibrosa, meningioma en placa, metástasis lítica, lesiones vasculares alternativas.
Tratamiento
| Escenario | Conducta | Comentario |
|---|---|---|
| Incidental típico (vértebra) | Observación | Sin seguimiento rutinario en la mayoría |
| Dolor sin déficit | Analgesia ± procedimientos | Valorar vertebroplastia si dolor mecánico por colapso |
| Compresión neurológica / epidural | Embolización ± cirugía descompresiva/estabilización | Decisión en comité; planificación para sangrado |
| Lesión atípica con duda | Circuito tumoral ± biopsia planificada | Evitar biopsias “a ciegas” sin plan |
| Radioterapia | Solo casos seleccionados | Hoy se usa de forma muy limitada (riesgo/beneficio) |
Pronóstico y seguimiento
- Pronóstico: excelente en lesiones típicas.
- Seguimiento: clínico; imagen si síntomas, cambios o si fue tratado (control local).
- Complicaciones: raras; en vertebral “agresivo” el riesgo se asocia a epidural/colapso.
Algoritmo de manejo
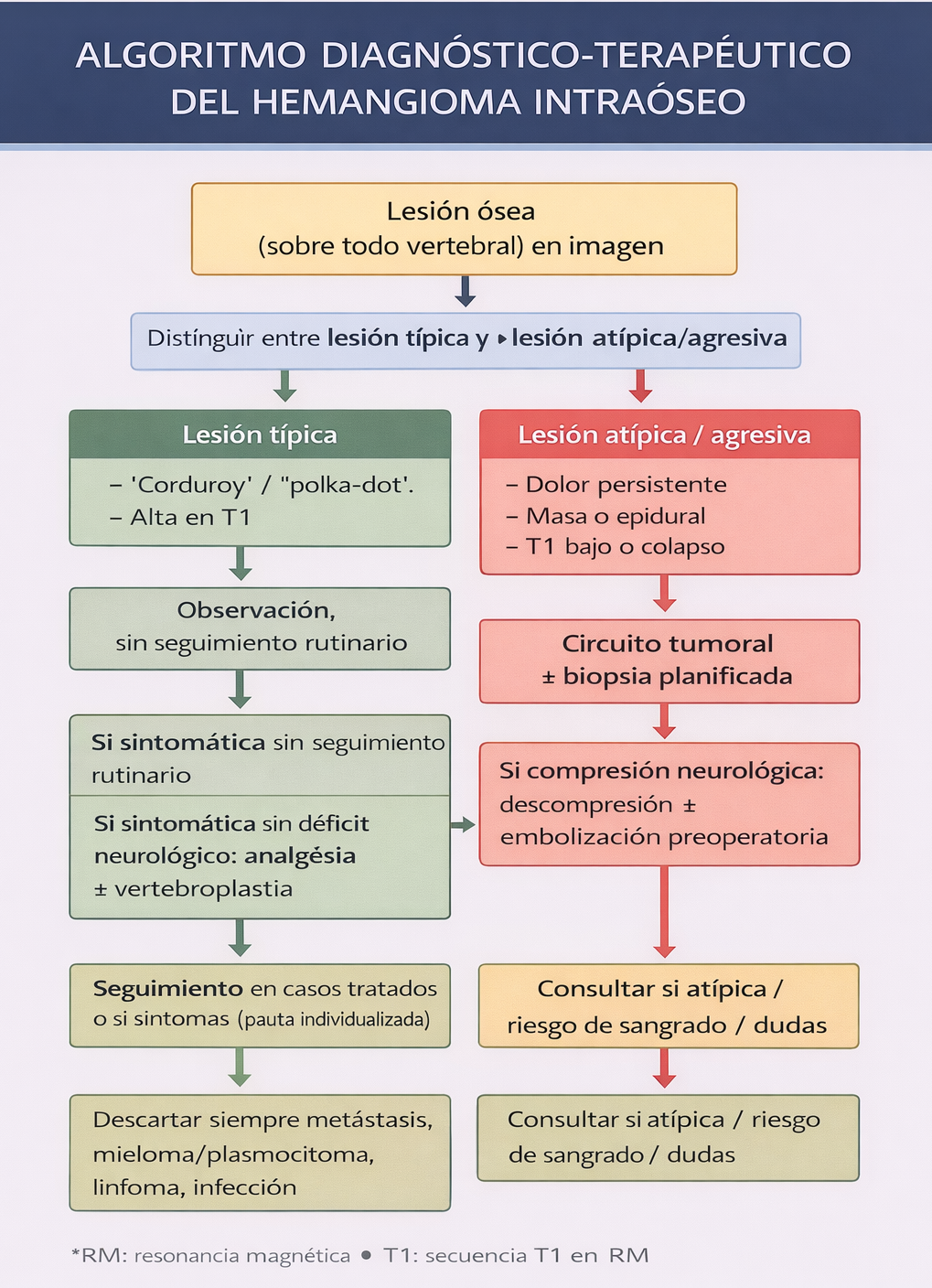
Resumen práctico
Indicaciones
- Lesión típica vertebral o craneal incidental en TC/RM (sin síntomas).
- Dolor local persistente con lesión compatible en imagen.
- Sospecha de hemangioma vertebral “agresivo”: T1 bajo, edema/realce marcado, expansión o extensión epidural.
- Lesión intraósea atípica (hueso largo/cortical) que requiere diferenciar de metástasis/mieloma/linfoma.
Técnica
- Radiografía/TC para patrón trabecular y cortical; RM para caracterización y extensión (epidural/partes blandas).
- Clasificar como típico (graso) vs vascular/atípico; correlación con clínica y antecedentes oncológicos.
- Si atípico o con signos de alarma: activar circuito tumoral y planificar biopsia si procede (evitar trayectos que comprometan márgenes).
- Si sintomático vertebral sin déficit: manejo conservador ± procedimientos (vertebroplastia/embolización según caso).
- Si compresión neurológica: planificación multidisciplinar (embolización preoperatoria cuando aplique) + descompresión/estabilización.
Riesgos y complicaciones
- Error diagnóstico (metástasis/plasmocitoma/linfoma etiquetado como hemangioma).
- Hemorragia en procedimientos invasivos (biopsia/cirugía) si no se planifica el componente vascular.
- Fractura/colapso vertebral y dolor mecánico asociado.
- Compresión neurológica en hemangioma vertebral con extensión epidural.
Qué esperar del resultado
- Lesiones típicas: excelente pronóstico, habitualmente sin intervención.
- Sintomáticos: buen control del dolor con estrategia escalonada (conservador → procedimientos selectivos).
- Si se trata un componente epidural/neurológico: objetivo = descompresión y estabilidad, con buen control local cuando se planifica correctamente.
- Seguimiento centrado en síntomas y en casos tratados o atípicos.
Bibliografía
Hemangioma vertebral: clínica, historia natural y manejo
- Fox MW, Onofrio BM. The natural history and management of symptomatic and aggressive vertebral hemangiomas. J Neurosurg. 1993;78(1):36–45.
- Pastushyn AI, Slin’ko EI, Mirzoyeva GM. Vertebral hemangiomas: diagnosis, management, natural history. Surg Neurol. 1998;50(6):535–547.
Procedimientos (embolización, vertebroplastia, cirugía)
- Deramond H, Depriester C, Galibert P, Le Gars D. Percutaneous vertebroplasty with polymethylmethacrylate: technique, indications, and results. Radiol Clin North Am. 1998;36(3):533–546.
- Gailloud P, Martin JB, Olivi A, Rüfenacht DA, Murphy KJ. Preoperative embolization of vertebral hemangioma. AJNR Am J Neuroradiol. 2001;22(4):682–685.
Marco conceptual (anomalías vasculares)
- International Society for the Study of Vascular Anomalies (ISSVA). ISSVA Classification for Vascular Anomalies. Actualización vigente (consultable en el sitio oficial de ISSVA).
