Ganglión (Quiste Sinovial) — Actualización 2026
Tumoración quística benigna, no neoplásica, más común de las partes blandas de la mano y la muñeca, pero que puede aparecer en cualquier articulación o vaina tendinosa. Se caracteriza por una pared fibrosa y un contenido de líquido mucinoso denso (rico en ácido hialurónico). Su reconocimiento preciso es esencial para evitar confundirlo con lesiones malignas y ofrecer un manejo adecuado, que en la mayoría de los casos es conservador.
En 1 minuto
Tumoración quística benigna, llena de gel mucinoso, adyacente a articulaciones o vainas tendinosas.
Adultos 20-50 años (♀ 3:1). Masa firme, a veces dolorosa; 50% asintomáticos.
Dorso de muñeca (escafolunar). También palma, dedos, pie, tobillo, rodilla (quiste de Baker).
Clínico + ecografía (confirmatoria). RM solo en casos atípicos o duda.
Observación primera opción. Si sintomático: aspiración ± infiltración o exéresis quirúrgica.
Definición y clasificación (Nomenclatura actual 2026)
Clasificación anatómica y conceptual
- Ganglón convencional (pseudoquiste sinovial):
- Origen: Degeneración mixoide del tejido conectivo periarticular o paratendinoso.
- Pared: Tejido fibroso colágeno denso, sin células sinoviales.
- Comunicación: Puede tener un "pedículo" o comunicación valvular con la articulación subyacente, pero no es una expansión directa de la sinovial.
- Quiste sinovial verdadero (menos común):
- Origen: Herniación o expansión sacular de la membrana sinovial articular, a menudo por aumento de presión intraarticular (ej., artritis, lesión meniscal).
- Ejemplo clásico: Quiste poplíteo (de Baker) en rodilla, frecuentemente secundario a patología intraarticular.
- Ganglón intraóseo: Su análogo dentro del hueso (ver tema específico).
Patogenia (Teorías actuales)
Aún no completamente elucidada. Las hipótesis más aceptadas incluyen:
- Degeneración mixoide idiopática del tejido conectivo de la cápsula o ligamentos.
- Teoría traumática/repetitiva: Microtraumas repetitivos llevan a formación de un quiste a partir de tejido dañado.
- Teoría de la herniación: Extrusión de líquido sinovial a través de un defecto capsular, que luego se organiza y forma una pared fibrosa.
- Factores biomecánicos e inestabilidad articular subclínica pueden ser cofactores.
En la práctica: La distinción histológica entre ganglión y quiste sinovial verdadero raramente cambia el manejo clínico.
Epidemiología y manifestaciones clínicas
| Parámetro | Datos | Comentario práctico |
|---|---|---|
| Frecuencia | Más común tumor de partes blandas de mano y muñeca (50-70%). | Consulta frecuente en Traumatología y Cirugía de la Mano. |
| Edad | 20-50 años (pico 30-40). | Raro en niños y ancianos (en niños, pensar en otras causas). |
| Sexo | Predominio femenino (3:1) | Especialmente en muñeca. |
| Presentación clínica |
|
El tamaño puede fluctuar. La desaparición espontánea ocurre hasta en 50% de los casos. |
| Exploración física | Masa bien definida, a veces tensa. Puede aumentar la firmeza con flexión/extensión de la muñeca. Test de transluminación positivo. | Clave para el diagnóstico presuntivo. La ecografía confirma en el acto. |
Localizaciones: Clásicas, atípicas y sus implicaciones
1. Muñeca y Mano (≈70%)
- Dorso de muñeca (60-70%): Sobre ligamento escafolunar. Clásico.
- Cara volar de muñeca (20-30%): Sobre articulación radiocarpiana, cerca de arteria radial. Mayor riesgo de recidiva.
- Polex (ganglión de la polea A1): Masa dolorosa en la base de la palma, puede simular un dedo en gatillo.
- Dorsal de articulaciones interfalángicas (ganglión mucoide): Pequeño, asociado a artrosis.
2. Pie y Tobillo (≈15%)
- Dorso del pie: Sobre articulación escafocuneiforme o cuneometatarsiana.
- Región del seno del tarso.
- Tobillo: Originado en articulación tibioperonea distal o subastragalina. Puede comprimir nervios (síndrome del túnel tarsiano).
3. Rodilla
- Quiste poplíteo (de Baker): Expansión de la bolsa gastrocnemio-semimembranoso. Casi siempre secundario a patología intraarticular (meniscal, artrosis, artritis).
- Gangliones periarticulares: Parameniscal, de ligamento cruzado anterior (intraarticular visto en RM).
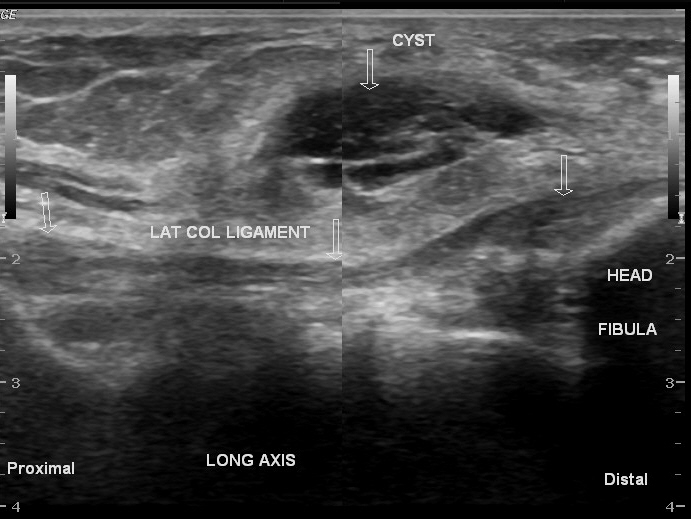
- Compresión del nervio peroneo común: Ganglión en cabeza del peroné → pie caído.
4. Otras localizaciones (Atípicas - ¡Cuidado!)
- Hombro, codo, cadera.
- Columna: Ganglión de facetas articulares, puede causar radiculopatía.
- Hueco poplíteo profundo: Aquí el diagnóstico diferencial con sarcoma de partes blandas (liposarcoma, sarcoma sinovial) es crítico.
Regla: Cualquier masa profunda, >5 cm, de crecimiento rápido o en localización atípica debe estudiarse con RM antes de asumir que es un ganglión benigno.
Estudios de imagen: Confirmación y caracterización
Ecografía (Ultrasonido) — Estudio de primera línea
Rol: Confirmación diagnóstica, guía para aspiración/infiltración, evaluación de relaciones vasculares.
- Hallazgos típicos: Lesión anecoica o hipoecoica, bien definida, con refuerzo acústico posterior. Puede ser multilobulada.
- Contenido: Líquido viscoso (puede aparecer con ecos internos finos).
- Pedículo: A veces se identifica el tracto que comunica con la articulación.
- Doppler: Ausencia de vascularización interna (clave para diferenciar de tumores sólidos).
Ventaja: Dinámico, barato, accesible, sin radiación.
Resonancia Magnética (RM) — Para casos complejos
Indicaciones: Diagnóstico incierto, localización atípica/profunda, sospecha de patología maligna, planificación prequirúrgica compleja.
- Señal: Hipointensa en T1, hiperintensa brillante en T2/STIR (señal de líquido).
- Realce: Solo realce periférico fino (cápsula) tras contraste. No hay realce nodular interno.
- Comunicación articular: La RM puede demostrar mejor el pedículo o la relación con la cápsula articular.
- Evalúa patología articular asociada (ej., rotura meniscal en quiste de Baker).
Radiografía simple
Utilidad limitada. Puede mostrar:
- Masa de partes blandas (inespecífica).
- Erosiones óseas por efecto de masa (en gangliones grandes o intraóseos secundarios).
- Signos de artropatía asociada (artrosis en geodas, artritis reumatoide).
Se suele solicitar para descartar otras patologías óseas si hay dolor atípico.
Algoritmo práctico de manejo 2026
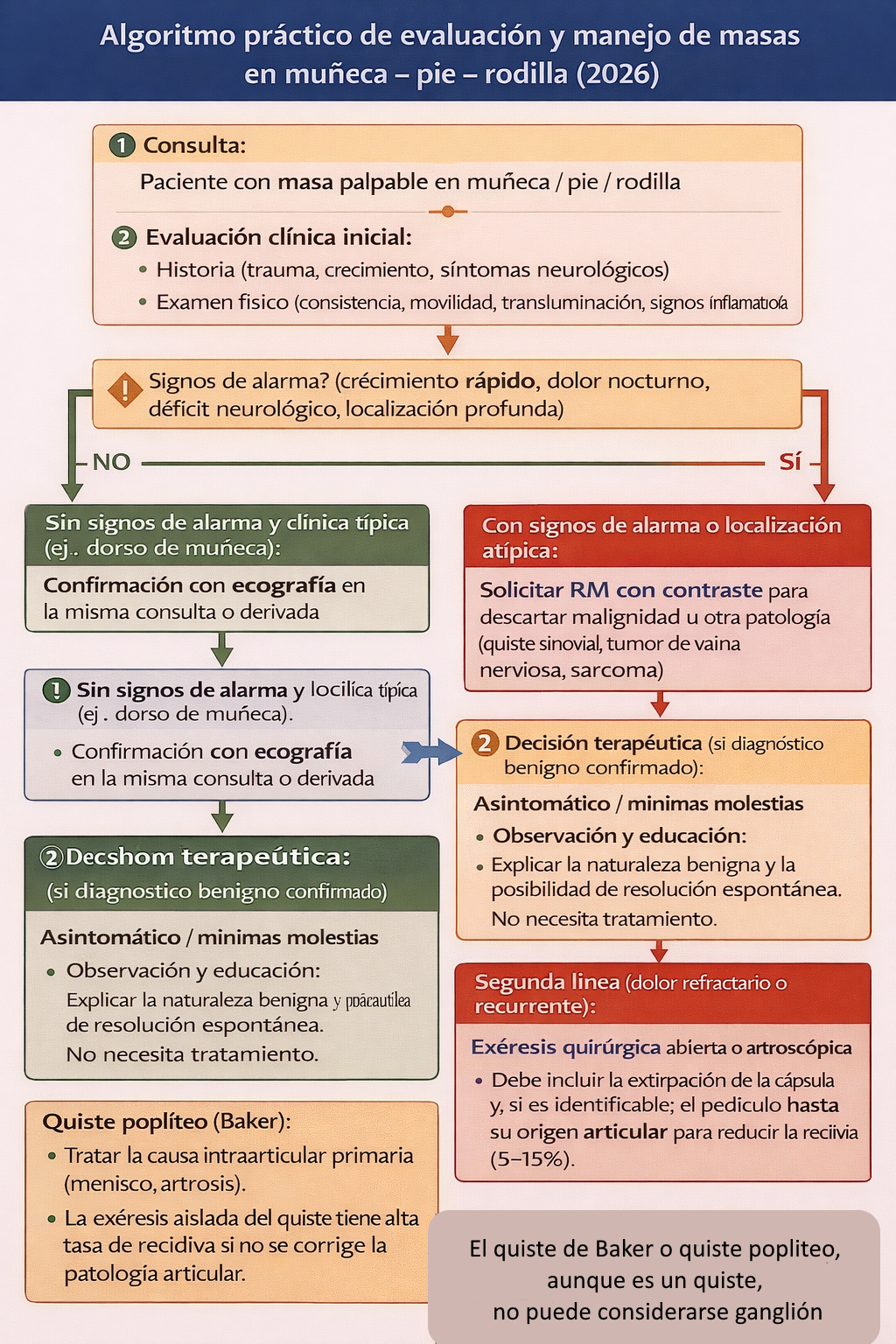
- Consulta: Paciente con masa palpable en muñeca/pie/rodilla.
- Evaluación clínica inicial:
- Historia (trauma, crecimiento, síntomas neurológicos).
- Examen físico (consistencia, movilidad, transluminación, signos inflamatorios).
- ¿Signos de alarma? (crecimiento rápido, dolor nocturno, déficit neurológico, localización profunda).
- Sin signos de alarma y clínica típica (ej., dorso de muñeca):
- Confirmación con ecografía en la misma consulta o derivada.
- Si ecografía confirma ganglión típico → Opciones:
- Con signos de alarma o localización atípica: Solicitar RM con contraste para descartar malignidad u otra patología (quiste sinovial, tumor de vaina nerviosa, sarcoma).
- Decisión terapéutica (si diagnóstico benigno confirmado):
- Asintomático / mínimas molestias: Observación y educación. Explicar la naturaleza benigna y la posibilidad de resolución espontánea. No necesita tratamiento.
- Sintomático (dolor, limitación, compresión):
- Primera línea: Aspiración percutánea guiada por ecografía ± infiltración con corticoides (acetónido de triamcinolona). Alivia síntomas en ≈70% pero tasa de recurrencia alta (30-50%).
- Segunda línea (dolor refractario o recurrente): Exéresis quirúrgica abierta o artroscópica. Debe incluir la extirpación de la cápsula y, si es identificable, el pedículo hasta su origen articular para reducir la recidiva (5-15%).
- Quiste poplíteo (Baker): Tratar la causa intraarticular primaria (menisco, artrosis). La exéresis aislada del quiste tiene alta tasa de recidiva si no se corrige la patología articular.
Diagnóstico diferencial crítico (por localización)
En Muñeca/Mano
- Tumor de células gigantes de la vaina tendinosa (TCGVT): Masa sólida, puede ser lobulada, frecuente en dedos. En ecografía es sólido (vascularizado).
- Lipoma: Blando, compresible, ecogenicidad variable en US.
- Quiste epidermoide (inclusión).
- Artritis (nódulo reumatoide, tofo gotoso): Contexto clínico, puede ser sólido/quístico.
- Aneurisma/seudoaneurisma: Pulsátil, Doppler muestra flujo.
En Rodilla/Hueco Poplíteo (¡Zona de peligro!)
- Sarcoma de partes blandas (Liposarcoma, Sarcoma sinovial, Fibrosarcoma): Masa profunda, >5 cm, crecimiento, realce sólido en RM. Nunca asumir que una masa poplítea es un quiste sin RM.
- Quiste meniscal parameniscal.
- Tumor de vaina nerviosa (schwannoma, neurofibroma): Relación con nervio, realce heterogéneo.
- Trombosis venosa profunda poplítea: Clínica aguda, Doppler venoso positivo.
- Bursitis (semimembranoso-gastrocnemio).
En Pie/Tobillo
- Neuroma de Morton: Dolor intermetatarsiano, no suele ser masa palpable.
- Tenosinovitis nodular (fibroma).
- Quiste sinovial de la articulación subastragalina.
General
- Absceso/infección: Dolor, calor, rubor, fiebre. Realce periférico en anillo en RM.
- Hematoma organizado.
- Metástasis cutánea/subcutánea. (Raro, antecedente oncológico).
Tratamiento — Abordaje escalonado y actualizado
1. Observación y Educación (Primera línea)
Para pacientes asintomáticos o con molestias mínimas.
- Explicar: Naturaleza benigna, posibilidad de fluctuación de tamaño, resolución espontánea (hasta 50%).
- Modificación de actividades: Evitar movimientos repetitivos o traumas directos que puedan irritarlo.
- Seguimiento: Control clínico si aparecen síntomas nuevos. No se requieren imágenes de control rutinarias.
2. Tratamiento No Quirúrgico (Percutáneo)
Para pacientes sintomáticos que desean evitar cirugía inicialmente.
- Aspiración con aguja gruesa (16-18G) guiada por ecografía: Evacúa el material viscoso. Alivia la presión y el dolor de forma inmediata.
- Infiltración con corticoides (40 mg acetónido de triamcinolona): Se inyecta en la cavidad residual para reducir la inflamación de la pared y teóricamente disminuir la recidiva.
- Esclerosis: El uso de agentes esclerosantes (alcohol, doxiciclina) es controvertido y no estándar por riesgo de necrosis cutánea y daño nervioso. No se recomienda en práctica general.
- Eficacia: Alivio sintomático en 60-80%, pero tasa de recurrencia alta (30-70%) a los 6-12 meses.
3. Tratamiento Quirúrgico
Indicado en: dolor refractario, déficit neurológico compresivo, recurrencia tras tratamiento percutáneo, o estética (en casos seleccionados).
- Exéresis abierta: Estándar. Incisión sobre la masa, disección cuidadosa, identificación y resección del pedículo hasta su origen capsular/ligamentoso. Preservar estructuras neurovasculares adyacentes.
- Artroscopia/tenoscopia asistida: Para gangliones de muñeca dorsales, puede permitir una mejor visualización del pedículo y una resección más completa con menor morbilidad.
- Para quiste poplíteo: La cirugía debe dirigirse a la patología intraarticular (ej., meniscectomía, sinovectomía). La marsupialización o exéresis del quiste aislada tiene alta recidiva.
- Tasa de recurrencia postquirúrgica: 5-15% con técnica adecuada. Mayor en localizaciones volares de muñeca y en cirugías que no resecan el pedículo.
4. Tratamientos Emergentes / En Investigación
- Enzimoterapia (hialuronidasa): Inyección para licuar el contenido viscoso y facilitar la aspiración. Evidencia limitada.
- Láser percutáneo.
- El rol de estas técnicas aún no está establecido frente a las opciones convencionales.
Novedades y perspectivas 2026
- Ecografía de punto de atención (POCUS): Mayor uso en consulta de Traumatología/Cirugía de Mano para diagnóstico instantáneo, guiar punciones y evitar derivaciones innecesarias a Radiología.
- RM con secuencias avanzadas: Difusión (DWI/ADC) para diferenciar quistes simples de lesiones quísticas complejas o tumores quísticos malignos.
- Abordaje mínimamente invasivo mejorado: Técnicas artroscópicas/tenoscópicas más refinadas para gangliones de muñeca, con menor dolor postoperatorio y recuperación más rápida.
- Enfoque en la biomecánica: Reconocimiento de que algunos gangliones (especialmente en pie/tobillo) pueden estar asociados a inestabilidad articular subclínica. La evaluación biomecánica y el tratamiento ortopédico (ortesis) pueden ser coadyuvantes.
- Mayor énfasis en el no tratamiento: Creciente evidencia y consenso de que la observación es la mejor opción para la mayoría de los gangliones asintomáticos, reduciendo costos y riesgos de complicaciones de tratamientos innecesarios.
Referencias clave (2020–2026)
General y diagnóstico
- WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. Lyon: IARC; 2020. [Clasificación de tumores de partes blandas].
- Bianchi S, et al. Ultrasound of the Hand and Wrist. Medicina (Kaunas). 2022.
- American College of Radiology (ACR) Appropriateness Criteria. Soft-Tissue Masses. 2023.
Manejo y tratamiento
- Head L, et al. Ganglion cysts of the wrist and hand: current evidence for management. J Hand Surg Eur Vol. 2023.
- Gallego S, et al. Arthroscopic versus open excision of dorsal wrist ganglia: a systematic review and meta-analysis. J Wrist Surg. 2021.
- Park MJ, et al. Aspiration and steroid injection for dorsal wrist ganglion: a systematic review and meta-analysis. Plast Reconstr Surg. 2022.
Localizaciones específicas y diagnóstico diferencial
- Fritz B, et al. Popliteal masses: a diagnostic approach using MRI. Insights Imaging. 2022.
- Lopez-Ben R, et al. Masses of the hand and wrist: a pictorial review. Clin Imaging. 2021.
- ESSR (European Society of Musculoskeletal Radiology). Guidelines on imaging of soft tissue tumors. Skeletal Radiol. 2024 (actualización).
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Masa palpable en localización típica (dorso de muñeca, pie, rodilla) con sospecha clínica de ganglión.
- ✓ Confirmación diagnóstica mediante ecografía en casos típicos.
- ✓ RM en localizaciones atípicas, masa profunda >3-5 cm, o signos de alarma (crecimiento rápido, dolor nocturno, déficit neurológico).
- ✓ Síntomas persistentes (dolor, limitación, compresión) que afectan calidad de vida.
🔧 Técnica
- 🔧 Exploración clínica detallada (consistencia, transluminación, movilidad).
- 🔧 Ecografía de partes blandas con Doppler (primera línea).
- 🔧 RM con contraste para casos complejos o sospecha de malignidad.
- 🔧 Aspiración percutánea guiada por ecografía ± infiltración con corticoides.
- 🔧 Exéresis quirúrgica abierta o artroscópica con resección del pedículo.
⚠️ Riesgos
- ⚠️ Sobretratamiento: intervenir gangliones asintomáticos.
- ⚠️ Confusión diagnóstica con tumores malignos (sarcoma) en localizaciones atípicas.
- ⚠️ Recurrencia tras aspiración (30-70%) o cirugía (5-15% si no se reseca pedículo).
- ⚠️ Complicaciones del tratamiento: infección, hematoma, lesión neurovascular, cicatriz dolorosa.
✅ Resultados
- ✅ Resolución espontánea en hasta 50% de los casos asintomáticos.
- ✅ Alivio sintomático inmediato en 60-80% con aspiración ± corticoides.
- ✅ Control definitivo en 85-95% con exéresis quirúrgica adecuada.
- ✅ Manejo conservador (observación) es seguro y evita riesgos innecesarios.
