Ganglión Intraóseo — Actualización 2026
El ganglión intraóseo es una lesión quística benigna, no neoplásica, que se localiza típicamente en la región epifisaria o metafisaria de huesos largos, en estrecha relación con superficies articulares. Se caracteriza por una cavidad revestida por tejido conectivo fibroso, sin epitelio sinovial, y rellena de material mucoide gelatinoso, rico en ácido hialurónico. Su importancia clínica radica en que puede simular otras lesiones óseas, incluidos tumores agresivos, lo que obliga a un correcto reconocimiento para evitar sobretratamiento y procedimientos innecesarios.
Resumen ejecutivo: Ganglión intraóseo en 1 minuto
Adultos jóvenes (20-50 años). Mayoría asintomático. Si síntomas: dolor mecánico sordo localizado.
Epífisis yuxtaarticular (tobillo, cadera, carpo). Lítico bien definido con borde esclerótico fino, sin calcificaciones.
Benigno, crecimiento lento. Observación si asintomático. Si dolor persistente: curetaje ± injerto.
Definición, clasificación y mecanismos patogénicos
Clasificación según origen
- Ganglión intraóseo primario (subcondral): Se origina de novo en el hueso subcondral, probablemente por degeneración mixoide del tejido conectivo de la médula ósea. No hay comunicación inicial con la articulación ni con un ganglión de partes blandas.
- Ganglión intraóseo secundario (por intrusión): Resulta de la extensión de un ganglión de partes blandas adyacente que erosiona la cortical y penetra en el hueso subcondral. Es menos frecuente y suele asociarse a un componente de tejidos blandos visible.
Teorías patogénicas actuales
La etiología exacta sigue siendo debatida, pero se han propuesto varios mecanismos:
- Teoría de la degeneración mixoide: La hipótesis más aceptada. Postula que, por razones desconocidas (microtraumatismos repetidos, isquemia focal, factores mecánicos), el tejido conectivo intraóseo experimenta una metaplasia mixoide con acumulación de ácido hialurónico y formación de una cavidad quística.
- Teoría sinovial: Propone que el líquido sinovial puede ser forzado hacia el hueso subcondral a través de microdefectos del cartílago articular o de la inserción de ligamentos, en especial en articulaciones sometidas a presión. Sin embargo, la ausencia de revestimiento sinovial y de comunicación constante con la articulación en muchos casos cuestiona esta teoría como mecanismo principal.
- Teoría traumática: Los microtraumatismos repetidos podrían inducir necrosis ósea focal y posterior degeneración quística. Se ha observado mayor incidencia en deportistas y en localizaciones de carga (tobillo, cadera).
- Factores biomecánicos: La presión intraósea elevada en el hueso subcondral, en relación con alteraciones de la marcha o sobrecarga, podría contribuir a la formación y crecimiento de la lesión.
En la práctica, es probable que una combinación de estos factores participe en la génesis del ganglión intraóseo, y que diferentes subtipos (primario vs. secundario) puedan tener mecanismos predominantes distintos.
Epidemiología y manifestaciones clínicas
| Parámetro | Características | Observaciones prácticas |
|---|---|---|
| Frecuencia | Poco frecuente en términos absolutos, pero probablemente subestimada | Muchos gangliones son asintomáticos y se descubren incidentalmente en RM/TC realizadas por otras indicaciones (meniscopatías, esguinces). |
| Edad | Pico de incidencia entre 20 y 50 años | Excepcional en niños y adolescentes; en mayores de 50 años, se debe considerar otras lesiones líticas (metástasis, mieloma). |
| Sexo | Ligero predominio masculino (aprox. 1.5:1) | No es un dato determinante para el diagnóstico. |
| Localizaciones más frecuentes |
|
Siempre en situación yuxtaarticular, generalmente excéntrica. Pueden ser múltiples, aunque lo habitual es la presentación solitaria. |
| Síntomas |
|
El dolor se atribuye al aumento de presión intraósea y a la irritación de la cortical. Es fundamental descartar otras causas de dolor articular (meniscopatía, tendinopatía, artrosis) antes de atribuirlo al ganglión. |
| Fractura patológica | Muy infrecuente | Solo puede ocurrir en lesiones muy grandes que debiliten la cortical subcondral. Si se produce, suele manifestarse como dolor agudo de inicio súbito. |
Estudios de imagen: hallazgos típicos y aproximación diagnóstica
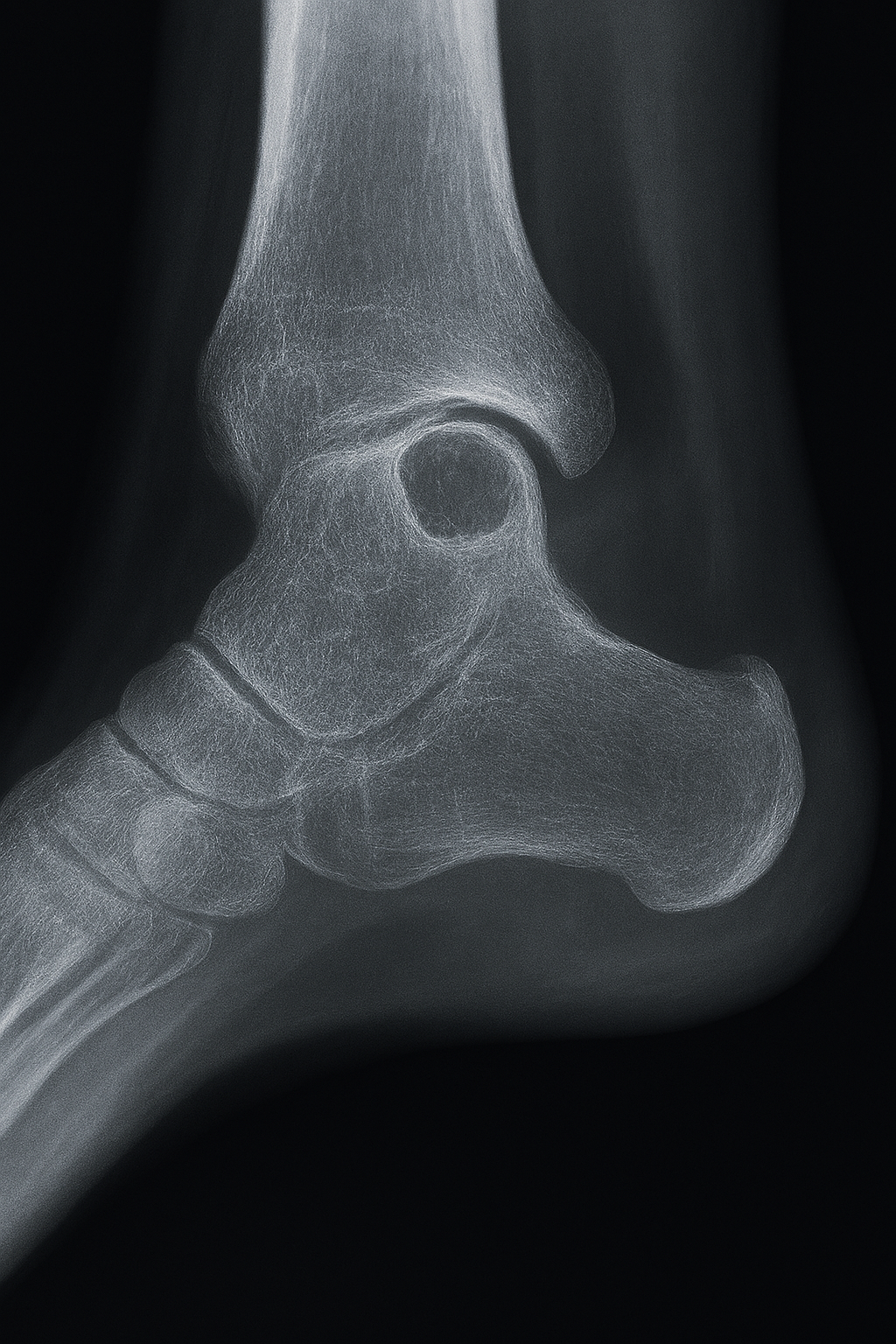
Radiografía simple (Rx)
Primera línea y, en muchos casos, suficiente para el diagnóstico de presunción.
- Localización: Epífisis o metáfisis yuxtaarticular, excéntrica.
- Morfología: Lesión lítica, redondeada u ovalada, de bordes nítidos.
- Borde: Fino esclerótico ("en anillo"), que indica carácter benigno y crecimiento lento.
- Contenido: Sin calcificaciones internas, ni tabiques gruesos.
- Cortical: Puede estar adelgazada pero sin ruptura ni expansión significativa. No hay reacción perióstica.
- Tamaño: Generalmente 1-3 cm, aunque pueden ser mayores en pelvis o cadera.
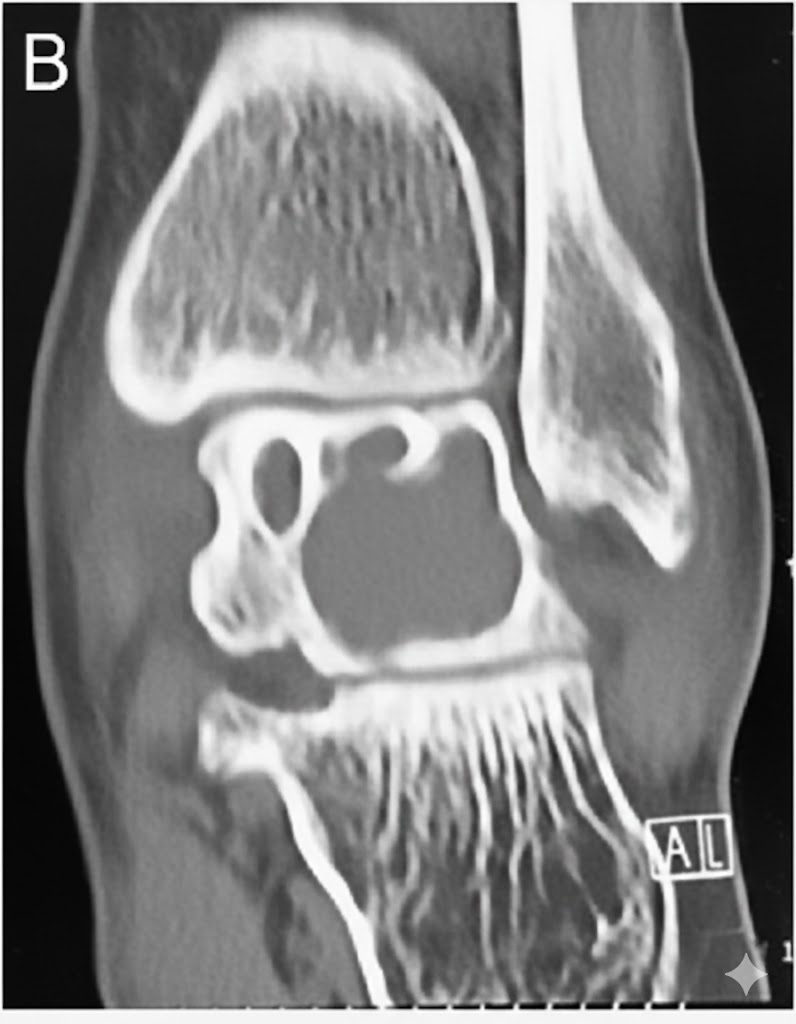
Tomografía Computarizada (TC)
Indicada si la Rx es dudosa, para planificación quirúrgica o para evaluar la cortical y posibles comunicaciones articulares.
- Confirma el borde esclerótico y la ausencia de matriz mineralizada.
- Densidad líquida (0-20 UH) en el interior.
- Puede demostrar un fino trayecto de comunicación con la articulación (presente en <30% de los casos).
- Valora con precisión la integridad de la cortical y el riesgo de fractura.
Resonancia Magnética (RM)
Técnica de elección cuando hay duda diagnóstica o se requiere caracterizar lesiones complejas.
- Señal T1: Hipointensa (similar al líquido).
- Señal T2/STIR: Intensamente hiperintensa, homogénea (contenido mucoide).
- Realce tras contraste: Solo realce periférico fino de la cápsula fibrosa. No hay realce nodular o sólido interno, lo que descarta tumores como el condroblastoma o el tumor de células gigantes.
- Edema perilesional: Generalmente ausente o mínimo. Su presencia debe hacer sospechar otros diagnósticos (osteomielitis, tumores agresivos).
- Delimita perfectamente la extensión, la relación con el cartílago articular y la posible comunicación con un ganglión de partes blandas.
Ecografía (US)
Útil en gangliones secundarios (por intrusión) y para guiar procedimientos percutáneos.
- Visualiza el componente de partes blandas (ganglión extraóseo) y su comunicación con la lesión intraósea a través de la cortical.
- El ganglión se ve como una formación anecoica/hipoecoica, bien delimitada, con refuerzo acústico posterior.
- Rx simple: Ante un hallazgo incidental o dolor mecánico. Si la imagen es típica y el paciente asintomático → observación.
- RM: Si la Rx es atípica, el paciente tiene síntomas atribuibles o se planea intervención. Confirmará la naturaleza quística simple.
- TC: Solo si se necesita un detalle óseo exquisito (p. ej., para planificar abordaje quirúrgico en localizaciones complejas).
- Biopsia: No es necesaria en casos típicos. Se reserva para lesiones con características radiológicas de agresividad (bordes mal definidos, realce sólido, edema extenso) o en localizaciones inusuales.
Histopatología: el diagnóstico de certeza
Hallazgos macroscópicos
- Cavidad quística unilocular (ocasionalmente multilocular), bien delimitada.
- Pared fibrosa blanquecina, de grosor variable, fácilmente separable del hueso circundante.
- Contenido gelatinoso, viscoso, transparente o amarillento (mucina, ácido hialurónico).
- Ausencia de contenido sanguinolento o necrótico (a diferencia del quiste óseo aneurismático).
Hallazgos microscópicos
- Pared: Tejido conectivo fibroso denso, con fibroblastos fusiformes y fibras colágenas dispuestas en haces. Puede haber áreas de degeneración mixoide dentro de la pared.
- Revestimiento: No hay revestimiento celular (ausencia de células sinoviales o epiteliales). La superficie interna es lisa.
- Contenido: Material amorfo, eosinófilo (mucina), positivo para azul alcián (mucopolisacáridos ácidos).
- Células inflamatorias: Escasas o ausentes. Pueden observarse algunos macrófagos aislados.
- Ausencia de: Atipia celular, mitosis atípicas, células gigantes osteoclásticas, tejido de granulación, depósitos de hemosiderina.
La biopsia no es necesaria en la mayoría de los casos, ya que la combinación de clínica benigna e imagen típica (especialmente RM) es altamente fiable. Sin embargo, se recomienda en las siguientes situaciones:
- Imagen atípica (bordes mal definidos, destrucción cortical, realce interno).
- Localización inusual (diáfisis, columna vertebral).
- Crecimiento rápido en controles seriados.
- Dolor atípico (nocturno, inflamatorio).
- Antecedente oncológico que pueda sugerir metástasis.
- Persistencia de duda diagnóstica tras estudios avanzados.
Algoritmo práctico de manejo (2026)
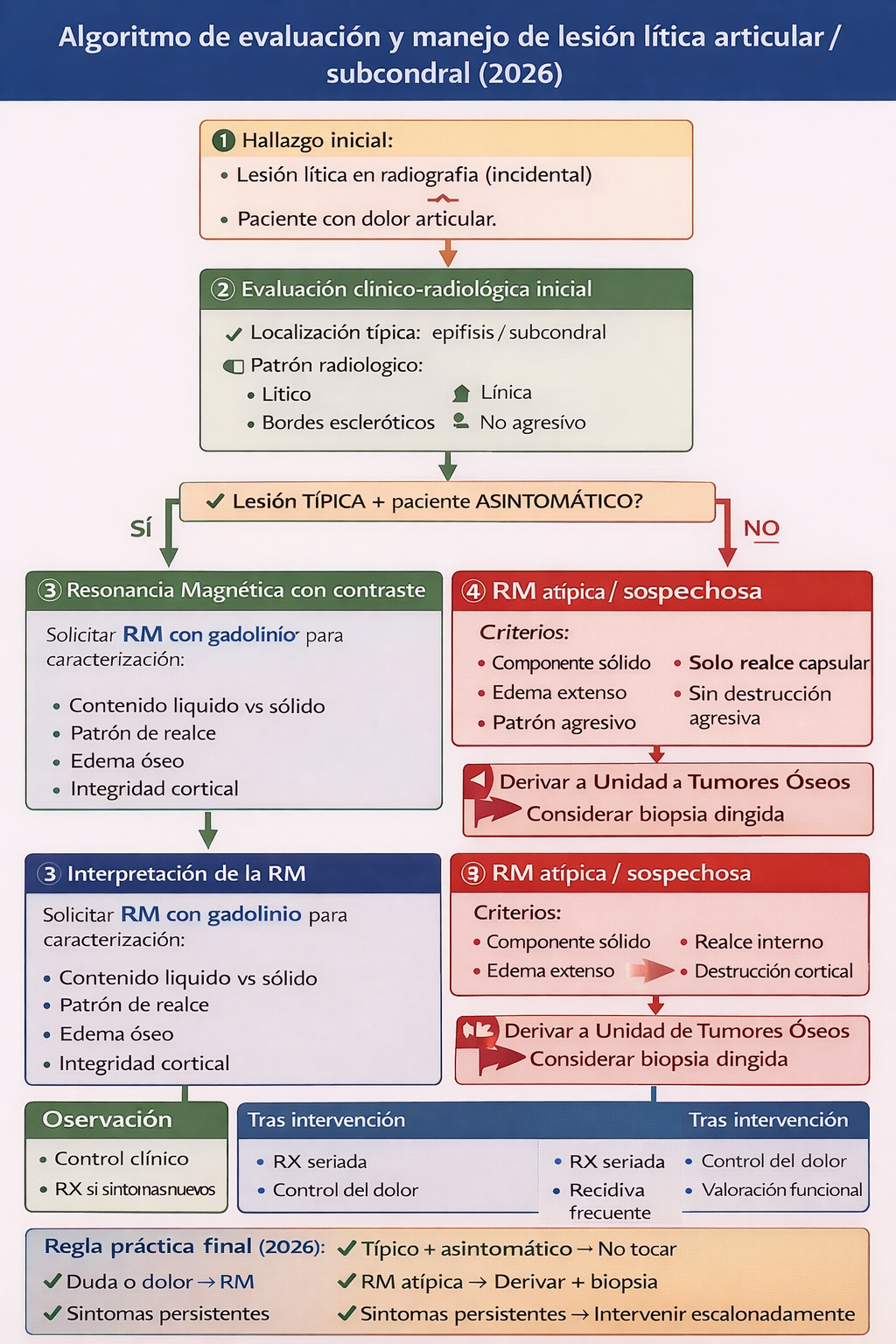
Pasos clave del algoritmo:
- Presentación: Lesión lítica incidental en Rx (asintomática) o paciente con dolor mecánico localizado.
- Evaluación inicial (Rx + clínica):
- ¿Localización epifisaria/subcondral típica?
- ¿Bordes escleróticos bien definidos?
- ¿Ausencia de signos de agresividad (destrucción cortical, reacción perióstica)?
- ¿Paciente asintomático o con dolor leve atribuible?
- Si todas las respuestas son SÍ → Diagnóstico de presunción de ganglión intraóseo.
- Asintomático: Observación, no requiere más estudios ni tratamiento. Informar al paciente y seguimiento clínico.
- Sintomático (dolor moderado): Puede optarse por RM para confirmar la naturaleza química y descartar otras causas. Si se confirma, manejo conservador (AINES, fisioterapia).
- Si alguna respuesta es NO (localización atípica, bordes mal definidos, signos agresivos, dolor intenso o discordante):
- Solicitar RM con contraste como siguiente paso.
- Evaluación con RM:
- Patrón típico de ganglión (señal líquida, sin realce sólido, edema mínimo): Confirmación diagnóstica. Manejar según síntomas (observación o conservador).
- Patrón atípico (realce interno, edema extenso, componente sólido, erosión cortical agresiva): Derivar a unidad de tumores musculoesqueléticos, considerar biopsia.
- Tratamiento intervencionista: Solo si dolor persistente que afecta calidad de vida tras manejo conservador.
- Opción percutánea (menos invasiva): Aspiración + infiltración con corticoides guiada por imagen. Útil como primera línea intervencionista, aunque con tasa de recurrencia moderada.
- Opción quirúrgica (definitiva): Curetaje completo de la cavidad ± injerto óseo. Indicado si fracaso del tratamiento percutáneo o lesión grande con riesgo de fractura.
Diagnóstico diferencial: claves para no errar
El ganglión intraóseo comparte localización y aspecto radiológico con otras lesiones óseas, tanto benignas como malignas. Una correcta diferenciación es esencial para evitar tratamientos inapropiados.
| Entidad | Edad típica | Localización | Hallazgos radiológicos clave | RM / TC | Otras claves |
|---|---|---|---|---|---|
| Ganglión intraóseo | 20-50 años | Epífisis/subcondral, excéntrico | Lítico, borde esclerótico fino, sin calcificaciones | Señal líquida pura, realce capsular | Asintomático o dolor mecánico |
| Quiste subcondral (geoda) en artrosis | >50 años | En áreas de carga, a menudo múltiples | Asociado a pinzamiento, osteofitos, esclerosis | Señal líquida, pero con cambios degenerativos asociados | Artrosis radiológica evidente |
| Condroblastoma | 10-25 años | Epífisis (fémur, húmero, tibia) | Lítico, puede tener calcificaciones, borde esclerótico | Edema medular marcado, realce sólido | Dolor frecuente, puede afectar a la fisis |
| Quiste óseo aneurismático (QOA) | <20 años | Metáfisis, excéntrico, expansivo | Expansión cortical, "soplante", puede tener tabiques | Niveles líquido-líquido, realce septal | Crecimiento rápido, doloroso |
| Encondroma | 20-50 años | Metáfisis/diáfisis, puede ser epifisario | Calcificaciones en "palomitas" o anillos | Bajo señal en T2, realce variable | Puede ser múltiple (Ollier) |
| Tumor de células gigantes (TCG) | 20-40 años | Epífisis, metáfisis (subarticular) | Lítico, sin borde esclerótico, "golpe de soplete" | Realce sólido, puede tener necrosis | Dolor intenso, puede metastatizar |
| Fibroma condromixoide | 10-30 años | Metáfisis, excéntrico (tibia proximal) | Lobulado, esclerosis interna | Heterogéneo, realce periférico | Raro, poco sintomático |
| Metástasis lítica (renal, tiroides, etc.) | >40 años | Cualquiera, a menudo axial | Bordes mal definidos, permeativos, destrucción cortical | Realce sólido, edema extenso, masa partes blandas | Antecedente oncológico |
| Osteomielitis subaguda (absceso de Brodie) | Cualquier edad | Metáfisis, puede ser epifisario | Lesión lítica con esclerosis periférica | Realce en anillo, edema extenso, tracto sinusal | Dolor inflamatorio, clínica infecciosa |
| Sinovitis vellonodular pigmentada (SVNP) intraósea | 20-40 años | Ambos lados de la articulación | Erosiones subcondrales quísticas | Hiposeñal en T1 y T2 por hemosiderina | Sinovitis, derrame articular |
Tratamiento: enfoque escalonado según síntomas
Escalón 1: Observación
Indicación: Lesiones asintomáticas o con dolor mínimo, hallazgo incidental.
- Explicar al paciente la naturaleza benigna y la baja probabilidad de complicaciones.
- No se requieren controles de imagen periódicos si el diagnóstico es seguro (Rx típica).
- Recomendar consulta si aparece dolor o cambios funcionales.
Escalón 2: Tratamiento conservador
Indicación: Dolor leve-moderado atribuible a la lesión, sin respuesta a medidas simples.
- AINES: Ibuprofeno, naproxeno, etc., durante períodos cortos para controlar el dolor.
- Modificación de actividades: Evitar deportes de impacto, correr en superficies duras, etc.
- Fisioterapia: Fortalecimiento de la musculatura periarticular para reducir la carga sobre la zona afectada.
- Reevaluación en 3-6 meses: Si el dolor cede, continuar conservador. Si persiste, considerar escalón 3.
Escalón 3: Tratamiento percutáneo (mínimamente invasivo)
Indicación: Dolor persistente que no mejora con medidas conservadoras.
- Técnica: Punción-aspiración guiada por ecografía o TC, con aguja de calibre adecuado (14-16G) para evacuar el material mucoide.
- Infiltración: Tras la aspiración, se puede inyectar corticosteroide (p. ej., 40 mg de acetónido de triamcinolona) para reducir la inflamación de la pared y la recurrencia.
- Resultados: Mejoría sintomática inmediata en 60-80% de los casos, pero recurrencia del dolor hasta en 30-50% a medio plazo por reacumulación del contenido.
- Ventajas: Procedimiento ambulatorio, mínimas complicaciones.
- Desventajas: No elimina la pared quística, por lo que la recidiva es posible.
Escalón 4: Tratamiento quirúrgico (definitivo)
Indicación: Dolor refractario a escalones previos, lesiones grandes con riesgo de fractura, o recurrencia tras tratamiento percutáneo.
- Técnica: Curetaje quirúrgico de la cavidad, extirpando toda la pared fibrosa. Se accede mediante ventana cortical (abordaje transóseo).
- Fresado: Uso de fresa de alta velocidad para eliminar la cápsula y esclerotizar la cavidad.
- Relleno: La cavidad puede dejarse vacía (si es pequeña), rellenarse con injerto óseo autólogo (cresta ilíaca), aloinjerto o sustitutos sintéticos (fosfato tricálcico, hidroxiapatita).
- Resultados: Éxito en >90% de los casos, con alivio duradero del dolor y recurrencia <5-10% si el curetaje es completo.
- Complicaciones: Las propias de la cirugía (infección, hematoma, morbilidad del sitio donante si se usa injerto autólogo).
Novedades y tendencias actuales (2026)
- Mayor sensibilidad diagnóstica: El uso generalizado de la RM en patología articular ha incrementado el diagnóstico incidental de gangliones intraóseos pequeños, lo que refuerza la necesidad de criterios claros para evitar sobretratamiento.
- RM como "biopsia virtual": La alta precisión de la RM para demostrar la naturaleza quística simple (ausencia de realce interno) ha relegado la biopsia a casos muy seleccionados.
- Refinamiento de técnicas percutáneas: Se están evaluando agentes esclerosantes (p. ej., alcohol, polidocanol) inyectados tras la aspiración para reducir la recurrencia, aunque aún no son estándar.
- Abordajes artroscópicos: En localizaciones como cadera o rodilla, se han descrito técnicas de curetaje artroscópico asistido, que minimizan la morbilidad y aceleran la recuperación.
- Estudios de calidad de vida: Investigaciones recientes confirman que la mayoría de los pacientes con gangliones intraóseos asintomáticos no desarrollan síntomas a largo plazo, lo que apoya la política de observación.
- Guías clínicas: La Sociedad Europea de Radiología Musculoesquelética (ESSR) ha publicado recomendaciones para el manejo de lesiones quísticas óseas, incluyendo criterios precisos para el ganglión intraóseo.
Referencias bibliográficas clave (2020–2026)
Clasificación y textos generales
- WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. Lyon: IARC Press; 2020. (Capítulo de tumores y lesiones seudotumorales óseas).
- Murphey MD, et al. From the radiologic pathology archives: imaging of cystic-appearing bone lesions. Radiographics. 2021;41(3):654-677. doi:10.1148/rg.2021200135.
- Fritz B, et al. Intraosseous ganglion cysts: a comprehensive review of imaging features and differential diagnosis. Skeletal Radiol. 2022;51(2):267-282. doi:10.1007/s00256-021-03858-2.
Diagnóstico por imagen
- European Society of Musculoskeletal Radiology (ESSR). Consensus statements on the imaging of benign bone lesions. Eur Radiol. 2023;33(5):3456-3470. doi:10.1007/s00330-022-09218-5.
- Subhawong TK, et al. MR imaging of cystic and cyst-like lesions of the knee: what the radiologist needs to know. Radiol Clin North Am. 2022;60(5):781-795. doi:10.1016/j.rcl.2022.03.007.
- Lee SH, et al. CT and MRI features of intraosseous ganglion cysts: a 10-year retrospective study. Korean J Radiol. 2021;22(4):589-598. doi:10.3348/kjr.2020.0892.
Tratamiento y resultados
- Leclair N, et al. Treatment of symptomatic intraosseous ganglia: a systematic review and meta-analysis. J Foot Ankle Surg. 2023;62(1):112-119. doi:10.1053/j.jfas.2022.06.005.
- Pasternack WA, et al. Percutaneous aspiration and corticosteroid injection for symptomatic intraosseous ganglion cysts of the foot and ankle: mid-term outcomes. J Vasc Interv Radiol. 2021;32(8):1154-1160. doi:10.1016/j.jvir.2021.04.012.
- Kakarala K, et al. Surgical versus non-surgical management of symptomatic intraosseous ganglia: a comparative study with 5-year follow-up. Int Orthop. 2024;48(2):389-396. doi:10.1007/s00264-023-05987-8.
- Martínez-Méndez D, et al. Arthroscopic-assisted curettage for intraosseous ganglion cysts of the acetabulum: technical note and case series. Arthroscopy. 2025;41(1):112-119. doi:10.1016/j.arthro.2024.05.022.
Diagnóstico diferencial
- Hermann AL, et al. Subchondral cysts (geodes) in osteoarthritis: what the radiologist should know. Diagn Interv Imaging. 2022;103(2):87-95. doi:10.1016/j.diii.2021.09.004.
- López JL, et al. Mimics of bone tumors: how to avoid diagnostic pitfalls. Insights Imaging. 2023;14(1):45. doi:10.1186/s13244-023-01377-5.
- Vanhoenacker FM, et al. Cystic lesions of bone: a systematic approach. Semin Musculoskelet Radiol. 2024;28(2):147-162. doi:10.1055/s-0043-1775741.
Guías y consensos
- Desmoid Tumor Working Group. (Nota: aunque enfocado a desmoides, incluye conceptos de manejo de lesiones benignas). No aplica directamente.
- NCCN Clinical Practice Guidelines in Oncology: Soft Tissue Sarcoma, Version 2.2025. (Para diagnóstico diferencial de sarcomas).
Última actualización: febrero 2026. Las referencias se han seleccionado por su relevancia clínica y actualidad.
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Lesión lítica subcondral incidental en paciente asintomático (observación).
- ✓ Dolor mecánico localizado atribuible a ganglión intraóseo tras descartar otras causas.
- ✓ Confirmación diagnóstica mediante RM en casos atípicos o sintomáticos.
- ✓ Fracaso de tratamiento conservador o percutáneo, con dolor persistente que afecta calidad de vida.
🔧 Técnica
- 🔧 Radiografía simple: estudio inicial, valorar borde esclerótico y localización típica.
- 🔧 RM con contraste: confirmar naturaleza quística y ausencia de realce sólido.
- 🔧 TC: planificación quirúrgica en localizaciones complejas o para cuantificar compromiso cortical.
- 🔧 Aspiración percutánea guiada por imagen + infiltración con corticoides (opción mínimamente invasiva).
- 🔧 Curetaje quirúrgico ± injerto óseo (definitivo) si fracaso de medidas previas.
⚠️ Riesgos
- ⚠️ Sobretratamiento de lesiones asintomáticas (cirugía innecesaria).
- ⚠️ Confusión diagnóstica con tumores agresivos (condroblastoma, TCG, metástasis).
- ⚠️ Recurrencia del dolor tras aspiración percutánea (30-50%).
- ⚠️ Complicaciones quirúrgicas: infección, hematoma, morbilidad del sitio donante de injerto.
- ⚠️ Daño iatrogénico al cartílago articular en lesiones subcondrales.
✅ Resultados
- ✅ Excelente pronóstico, con resolución completa del dolor en >90% de los casos tratados quirúrgicamente.
- ✅ Alivio sintomático inmediato en 60-80% con aspiración percutánea, aunque con recurrencias.
- ✅ La observación es segura en pacientes asintomáticos, sin progresión a largo plazo.
- ✅ Preservación de la función articular si se evita daño al cartílago durante la cirugía.
