Fibroma Desmoplástico Óseo: Actualización Diagnóstica y Terapéutica 2026
El fibroma desmoplástico óseo es un tumor fibroblástico benigno de crecimiento localmente agresivo, sin potencial metastásico, cuya principal complicación es la recurrencia local. El diagnóstico exige correlación clínico-radiológica y confirmación anatomopatológica, con discusión en comité en localizaciones complejas.
Definición y clasificación (WHO 2020 – enfoque práctico 2026)
Definición
Neoplasia fibroblástica bien diferenciada, de baja celularidad y estroma colágeno denso, con patrón infiltrativo intraóseo. No metastatiza. Puede extenderse a partes blandas y recidivar si el control local es insuficiente.
Datos de clasificación (orientativos)
| Elemento | Dato | Comentario |
|---|---|---|
| Grupo | Tumores fibroblásticos/miofibroblásticos | Benigno localmente agresivo |
| Metástasis | No | No descritas en la forma típica |
| Problema principal | Recurrencia local | Mayor si curetaje incompleto / extensión extraósea |
Epidemiología y localizaciones típicas
Perfil epidemiológico
- Frecuencia: tumor raro
- Edad: predominio en adolescentes y adultos jóvenes (rango amplio)
- Sexo: sin predominio consistente
Localizaciones
| Localización | Comentario |
|---|---|
| Mandíbula/Maxilar | Relevante por morbilidad quirúrgica y reconstrucción |
| Huesos largos (fémur/tibia) | Dolor mecánico y riesgo estructural según tamaño/adelgazamiento cortical |
| Pelvis/axial | Más difícil lograr control local (anatomía y márgenes) |
| Otros | Húmero, costillas, columna (mucho menos frecuente) |
Clínica
Presentación
- Dolor local (frecuente) y/o tumefacción
- Crecimiento lento/progresivo
- Limitación funcional si cerca de articulación o mandíbula
- Fractura patológica posible en lesiones grandes
Revisar diagnóstico si
- Progresión rápida, masa de partes blandas marcada
- Periostitis agresiva o destrucción cortical franca
- Histología con atipia significativa / necrosis / mitosis elevadas
Imagen: algoritmo práctico
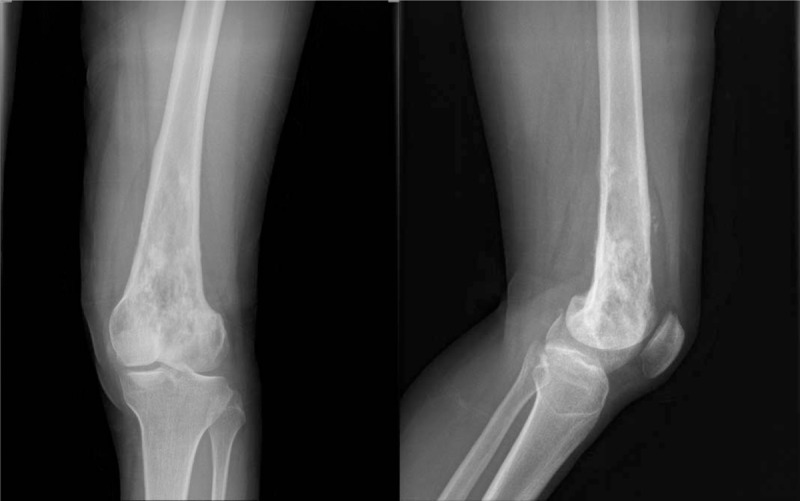
Radiografía
Lesión lítica expansiva, márgenes variables, adelgazamiento cortical. La agresividad radiológica obliga a ampliar diferencial.
TC
Mejor para cortical y planificación (incluida reconstrucción 3D). Útil en mandíbula/pelvis/axial.
RM
- T1: baja/intermedia
- T2: variable, a menudo baja-intermedia por colágeno, con heterogeneidad
- Contraste: realce moderado/heterogéneo
- Objetivo: extensión intraósea/extraósea + planificación quirúrgica
Histopatología e inmunohistoquímica
Histología
- Fascículos de fibroblastos/miofibroblastos en estroma colágeno denso
- Infiltración de hueso adyacente (crecimiento infiltrativo)
- Atipia: ausente o mínima
- Mitosis: escasas; necrosis ausente
IHQ (panel orientativo)
| Marcador | Resultado esperado | Utilidad |
|---|---|---|
| Vimentina | Positiva | Origen mesenquimal |
| SMA | Variable/focal | Diferenciación miofibroblástica |
| β-catenina | Citosólica ± nuclear (no constante) | Apoyo (no excluye si negativa) |
| Ki-67 | Bajo | Apoya benignidad |
| S100 | Negativa | Ayuda a excluir tumores neurales/condroides |
Estudios moleculares (qué sí aporta en 2026)
β-catenina / CTNNB1
Hay casos descritos con mutación CTNNB1, pero no es un hallazgo universal; la β-catenina nuclear puede ser inconsistente. Por tanto, se usa como apoyo y no como criterio único.
Panel “de exclusión”
- GNAS si la duda principal es displasia fibrosa
- MDM2 (amplificación) si la duda es osteosarcoma central de bajo grado
- Panel de fusiones/translocaciones si el patrón sugiere sarcoma específico
Cuándo pedir NGS
- Biopsia limitada o discordancia radio-patológica
- Atipia focal o proliferación mayor de la esperada
- Recurrencias repetidas
- Localización axial/pélvica con planificación compleja
Diagnóstico diferencial (imprescindible)
- Displasia fibrosa (GNAS) – patrón óseo característico
- Osteosarcoma central de bajo grado (MDM2) – implica cambio radical de manejo
- Fibrosarcoma de bajo grado – mayor celularidad/atipia y proliferación
- Fibromatosis tipo desmoide extraósea con afectación ósea secundaria
- Correlación imagen (cortical, extraóseo, patrón agresividad)
- H&E: colágeno denso + patrón infiltrativo + baja atipia
- IHQ: vimentina/SMA ± β-catenina; Ki-67 bajo
- Si duda: GNAS/MDM2 y/o NGS según escenario
Tratamiento actualizado (principios 2026)
Cirugía (base del tratamiento)
- Curetaje extendido (± fresa de alta velocidad) en casos seleccionados, con reconstrucción (injerto/cemento) y estabilización si procede
- Resección en bloque cuando sea factible y la morbilidad sea aceptable (especialmente recidivas / extensión extraósea / pelvis)
Observación
Considerar en lesiones estables, poco sintomáticas y de alta morbilidad quirúrgica, con control radiológico seriado.
Terapia sistémica (excepcional)
La evidencia sólida de fármacos (p. ej., sorafenib o γ-secretasa) corresponde a desmoid-type fibromatosis de partes blandas. En fibroma desmoplástico óseo, su uso debe reservarse a escenarios muy seleccionados (irresecable/progresivo, comité experto, off-label).
Radioterapia
No es estándar en una lesión benigna. Solo valorar si enfermedad progresiva e inoperable tras discusión multidisciplinar y evaluación riesgo/beneficio.
Pronóstico y seguimiento
Pronóstico
- Metástasis: no
- Supervivencia específica: 100%
- Problema: recurrencia local (especialmente si tratamiento intralesional o localización compleja)
Seguimiento (orientativo)
| Periodo | Clínica | Imagen | Objetivo |
|---|---|---|---|
| 0–2 años | Cada 3–6 meses | RM/TC cada 6–12 meses | Detectar recidiva precoz |
| 2–5 años | Cada 6–12 meses | Anual (según riesgo/localización) | Vigilancia |
| >5 años | Según síntomas | Solo si sospecha | Recidiva tardía menos frecuente |
Resumen para la práctica clínica
📌 Indicaciones
- ✓ Lesión ósea fibrosa con sospecha de crecimiento infiltrativo local.
- ✓ Necesidad de diagnóstico diferencial con displasia fibrosa u osteosarcoma central de bajo grado.
- ✓ Planificación quirúrgica en mandíbula/pelvis/axial o lesiones con extensión extraósea.
- ✓ Recurrencia local tras tratamiento previo o discordancia radio-patológica.
🔧 Técnica
- 🔧 Radiografía y RM/TC para delimitación y planificación.
- 🔧 Biopsia guiada por imagen para confirmación histológica.
- 🔧 IHQ de apoyo (vimentina, SMA, β-catenina, Ki-67) y correlación clínica.
- 🔧 Estudios moleculares de exclusión (GNAS/MDM2) en escenarios seleccionados.
- 🔧 Cirugía (curetaje extendido vs resección) según riesgo, localización y resecabilidad.
⚠️ Riesgos
- ⚠️ Recurrencia local (más probable tras curetaje intralesional).
- ⚠️ Fractura patológica según tamaño y compromiso cortical.
- ⚠️ Secuelas funcionales y necesidad de reconstrucción en resecciones amplias.
- ⚠️ Sobretratamiento si se confunde con sarcoma o lesión maligna.
- ⚠️ Complicaciones quirúrgicas (infección, daño neurovascular, fallo de injerto/cemento).
✅ Resultados
- ✅ Supervivencia específica: 100% (lesión benigna).
- ✅ Control local superior con resección en bloque cuando es factible.
- ✅ Recidivas tratables, aunque pueden requerir reintervenciones.
- ✅ Seguimiento especialmente importante en los primeros 2–3 años.
- ✅ Preservación funcional generalmente buena con planificación adecuada.
Bibliografía (selección)
Clasificación
- WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Series y revisiones
- Revisiones sistemáticas recientes sobre fibroma desmoplástico de hueso y resultados quirúrgicos (curetaje vs resección).
- Casos y series sobre β-catenina/CTNNB1 en fibroma desmoplástico óseo (hallazgo no constante).
Terapia médica (contexto desmoide)
- Evidencia moderna en desmoid-type fibromatosis (p. ej., sorafenib y γ-secretasa) para contextualizar decisiones en casos excepcionales.
