Última revisión:
Fibroma Condromixoide (Chondromyxoid Fibroma)
El fibroma condromixoide (FC) es un tumor óseo benigno raro, de crecimiento localmente agresivo, con recurrencia principalmente ligada a la técnica quirúrgica. En 2026, la mayor “novedad real” es la utilidad práctica del soporte molecular (reordenamientos de GRM1) para confirmar el diagnóstico en casos difíciles y evitar sobretratamientos.
1) Conceptos y clasificación (WHO 2020; práctica 2026)
Definición
Clave 2026
- El FC es benigno, pero puede ser localmente recurrente.
- La confirmación molecular (reordenamiento GRM1) es útil si hay duda con condrosarcoma/otras lesiones.
- El manejo estándar sigue siendo quirúrgico (curetaje extendido o resección según riesgo/localización).
2) Epidemiología (consenso clínico)
| Parámetro | Rango típico | Comentarios |
|---|---|---|
| Frecuencia | <1% de tumores óseos primarios | Entidad rara |
| Edad | 2ª‑3ª década (también adultos) | Frecuente antes de los 30 años |
| Sexo | Ligero predominio masculino o sin claro predominio | Depende de series |
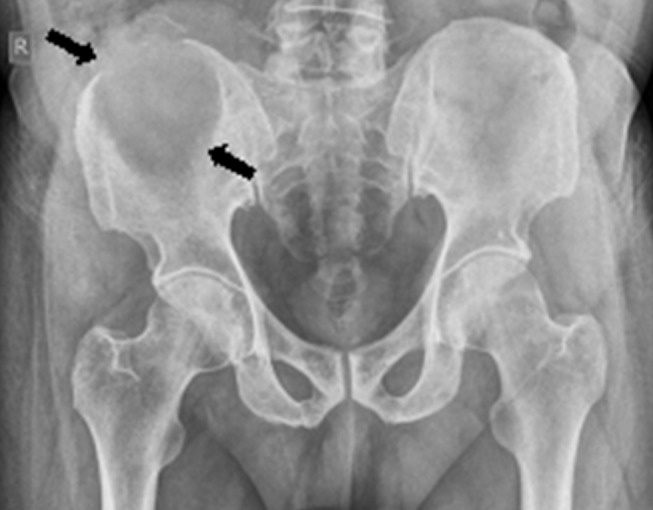
| Localización | Metáfisis de huesos largos (tibia proximal frecuente) | También pie, pelvis y otras localizaciones |
| Recurrencia | ~10–20% tras curetaje simple; menor con curetaje extendido/adyuvantes | Mayor si curetaje incompleto o localización compleja |
3) Clínica
Presentación típica
- Dolor mecánico/local (frecuente).
- Tumefacción ocasional si cortical adelgazada o lesión superficial.
- Duración meses antes del diagnóstico.
- Fractura patológica poco común, depende del tamaño y compromiso cortical.
Red flags (revisar diagnóstico)
- Progresión rápida, dolor nocturno persistente, o masa de partes blandas significativa.
- Atipia marcada, necrosis o índice proliferativo alto.
- Patrón de destrucción agresiva/periostitis importante en imagen.
4) Imagen (enfoque 2026: precisión y correlación)
Radiografía/TC
- Lesión lítica, a menudo excéntrica, metafisaria.
- Borde esclerótico variable.
- Septaciones internas (“lobulada”).
- Expansión con adelgazamiento cortical; calcificación suele ser ausente o mínima.
RM
| Secuencia | Patrón frecuente | Pista útil |
|---|---|---|
| T1 | Hipo/isointensa | Define médula y extensión |
| T2/STIR | Hiperintensa heterogénea | Componente mixoide |
| Post-contraste | Realce septal/periférico habitual | Arquitectura lobulada |
| Edema | Variable | No es específico |
PET/TC (solo selectivo)
El FDG-PET puede mostrar captación baja-moderada y no discrimina con seguridad benignidad/malignidad. PET con FAPI es investigacional en patología musculoesquelética y no es criterio diagnóstico para FC en práctica estándar.
5) Genética molecular e inmunohistoquímica
Alteración molecular característica
Qué pedir (práctico)
- FISH break‑apart para GRM1 (opción práctica frecuente) cuando el diagnóstico es dudoso.
- RNA‑seq puede ser útil, pero algunas series describen fusiones complejas que pueden escapar a paneles limitados.
- Usar molecular sobre todo si la biopsia es pequeña o si hay diferencial con condrosarcoma.
IHQ orientativa (no “mágica”)
| Marcador | Resultado típico | Utilidad |
|---|---|---|
| GRM1 | Sobreexpresión frecuente | Apoyo diagnóstico (según laboratorio) |
| SOX9 | Positivo nuclear | Diferenciación condroide |
| S100 | Variable (focal a positivo) | Apoyo condroide, no específico |
| Ki-67 | Bajo (<5% habitual) | Apoya benignidad |
6) Algoritmo diagnóstico integrado
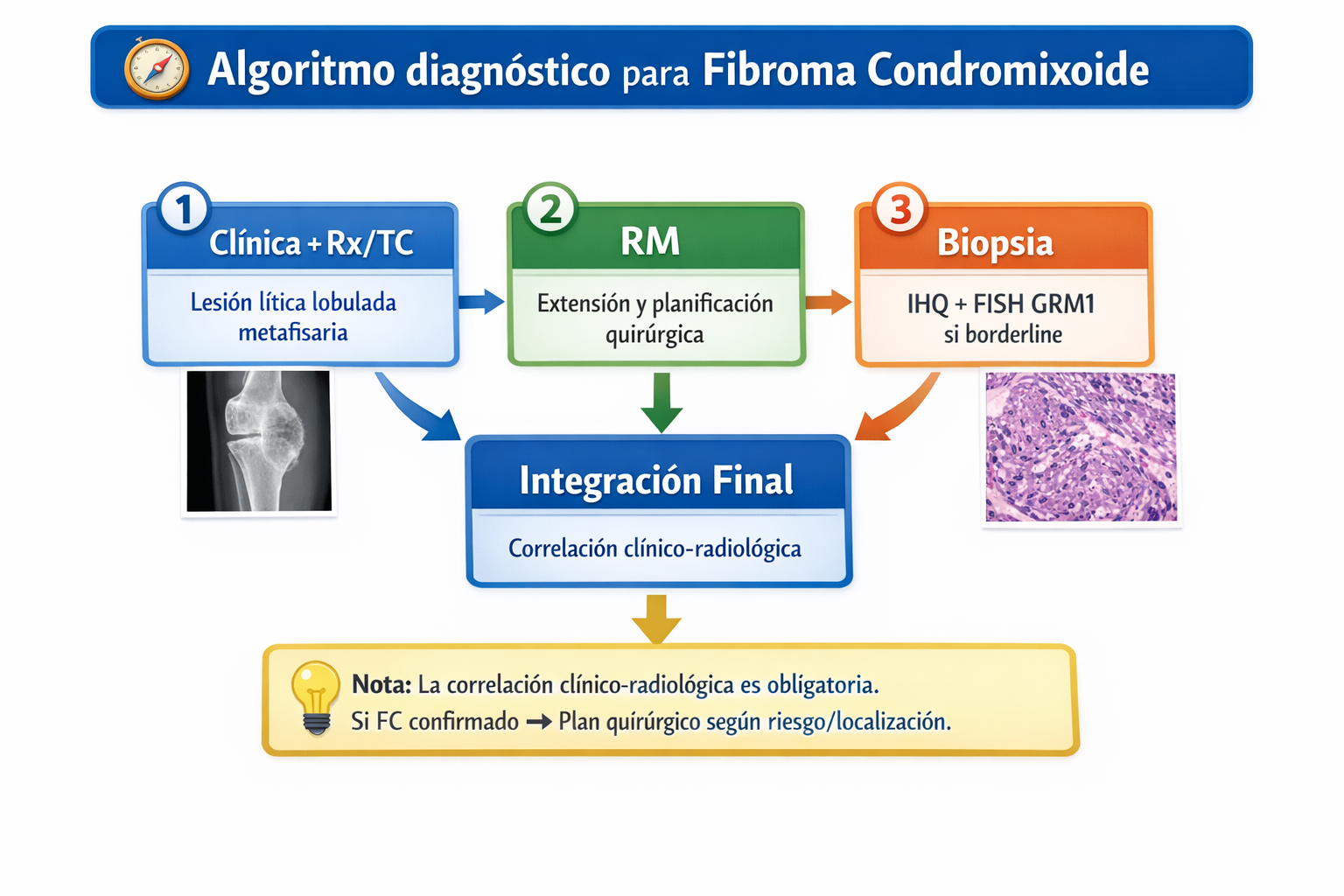
7) Tratamiento (estándar 2026)
Principio general
- Curetaje extendido (alta velocidad) + adyuvante local (según centro) + relleno (injerto o cemento).
- Resección en bloque en localizaciones “expendables” o recurrencias complejas/alto riesgo técnico.
Indicaciones prácticas
| Escenario | Conducta recomendada | Comentario |
|---|---|---|
| Lesión típica, resecable, extremidad | Curetaje extendido + relleno | Reducir recurrencia con técnica meticulosa |
| Localización compleja (pelvis/columna/pie) | Planificación avanzada + considerar resección según factibilidad | Más riesgo de recidiva por limitaciones de curetaje |
| Recurrencia | Re‑curetaje extendido o resección en bloque | Decidir según hueso, tamaño y morbilidad |
| Inoperable excepcional | Opciones percutáneas selectivas (ablación/crio) en centros expertos | Evidencia limitada; individualizar |
Qué NO es estándar
- Denosumab: no es tratamiento estándar del FC.
- Radioterapia: generalmente se evita en lesiones benignas; reservar solo para situaciones extremas y tras comité experto.
- Terapias “dirigidas”: no hay indicación clínica rutinaria en FC.
8) Seguimiento (práctico)
Esquema sugerido
| Periodo | Estudios | Frecuencia |
|---|---|---|
| 0–2 años | Rx (± RM si duda clínica/radiológica) | Cada 6 meses |
| 2–5 años | Rx | Anual |
| >5 años | Según síntomas / hallazgos | No rutinario en la mayoría |
La mayoría de recurrencias aparecen en los primeros años y se relacionan con curetaje incompleto o localización compleja.
9) Pronóstico
- Supervivencia específica: 100% (tumor benigno).
- Metástasis: no característica del FC típico.
- Transformación maligna: extremadamente rara; cuando se reporta, suele existir duda diagnóstica inicial o tratamientos no habituales.
Resumen para la práctica clínica
Indicaciones
- ✓ Lesión lítica lobulada metafisaria (frecuente en tibia proximal) en paciente joven.
- ✓ Diagnóstico diferencial con lesiones condroides y condrosarcoma de bajo grado.
- ✓ Planificación de curetaje extendido vs resección según localización y riesgo de recidiva.
- ✓ Manejo de recurrencias en localizaciones complejas (pie/pelvis/columna).
Técnica
- 🔧 Radiografía y RM para caracterización y extensión.
- 🔧 Biopsia (core/incisional) si hay duda con malignidad o hallazgos atípicos.
- 🔧 Patología experta con correlación clínico-radiológica.
- 🔧 FISH/IHQ/molecular para GRM1 en casos seleccionados.
- 🔧 Curetaje extendido + adyuvante local (según centro) + relleno (injerto/cemento).
- 🔧 Resección en bloque en recidiva compleja o huesos “expendables”, según factibilidad.
Riesgos
- ⚠️ Recurrencia local (principal riesgo; mayor si curetaje incompleto o localización compleja).
- ⚠️ Fractura patológica perioperatoria o tardía según defecto.
- ⚠️ Daño articular/subcondral si la lesión es cercana a articulación.
- ⚠️ Diagnóstico erróneo como condrosarcoma (sobretratamiento) o como lesión benigna distinta (infratratamiento).
- ⚠️ Complicaciones de reconstrucción (injerto/cemento/osteosíntesis) según defecto.
Resultados
- ✅ Control local alto con curetaje extendido bien realizado.
- ✅ Función preservada en la mayoría con tratamiento adecuado.
- ✅ Recurrencias, cuando ocurren, suelen ser tratables con nueva cirugía.
- ✅ No hay potencial metastásico típico.
- ✅ Seguimiento focalizado especialmente en los primeros 2–3 años.
10) Bibliografía (selección útil)
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Actualización de criterios y diferenciales (2023–2024).
GRM1 upregulation through gene fusion/promoter swapping en FC (trabajos fundacionales).
Detección de reordenamientos de GRM1 (FISH/IHQ) y limitaciones de RNA‑seq.
A system for the surgical staging of musculoskeletal sarcoma. Clin Orthop Relat Res. 1980.
Manejo de tumores óseos benignos.
Fibroma Condromixoide
Tumor óseo benigno · GRM1 · Curetaje extendido · Seguimiento
