🦴 Displasia osteofibrosa (OFD): lesión cortical tibial infantil, con diferencial crítico con adamantinoma
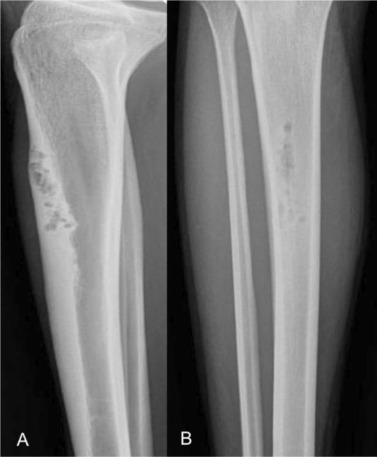
La displasia osteofibrosa (OFD), también descrita como lesión de Kempson-Campanacci, es una lesión fibro-ósea rara que afecta sobre todo a niños pequeños. Su “firma” es su localización en la cortical anterior de la tibia, con posible arqueamiento anterior. Lo más importante en la práctica es no confundirla con un adamantinoma (más agresivo y de mayor edad), y evitar tratamientos innecesarios en casos típicos.
Hallazgo radiológico característico
1) Definición y conceptos clave
Definición práctica:
- ✅ Lesión fibro-ósea predominantemente cortical (tibia) en edad pediátrica.
- ✅ Tejido fibroso + hueso trabecular inmaduro, con ribete de osteoblastos en las trabéculas (dato clásico).
- ✅ Puede ser recurrente tras excisión y, en casos seleccionados, plantear diferencial con adamantinoma.
En la práctica, cuando el caso es típico por edad y localización, el diagnóstico suele ser clínico-radiológico, y el objetivo es vigilar evolución y riesgo mecánico más que “operar por operar”.
2) Localización, edad y sexo
Localización típica (muy orientativa)
- 📍 Tibia: cortical anterior de la diáfisis proximal o media.
- 📍 Peroné: menos frecuente; suele ser tercio distal diafisario.
- 📍 Deformidad asociada: arqueamiento anterior tibial (en grados variables).
Edad y sexo
- 👦 Predomina en < 5 años (infancia temprana).
- 👦 Ligeramente más frecuente en niños.
3) Manifestaciones clínicas
Clínica habitual
- ✅ Frecuentemente asintomática.
- ✅ Puede producir arqueamiento y, a veces, “alargamiento” o deformidad del segmento.
- ✅ En algunos casos se comporta como lesión localmente agresiva (progresión cortical/medular).
Dato que obliga a afinar el diagnóstico:
- ⚠️ Edad más alta (niño mayor/adolescente) + lesión tibial más extensa o agresiva.
- ⚠️ Progresión rápida, destrucción cortical importante, afectación medular amplia.
- ⚠️ Patrón multifocal longitudinal que “recuerda” a adamantinoma.
En esos escenarios, el diferencial con adamantinoma pasa a ser prioritario.
4) Estudios de imagen (RX, RM/TC)
Radiografía (RX)
- 🩻 Lesión radiolúcida, cortical anterior, con márgenes lobulados y esclerosis.
- 🩻 Lesiones grandes pueden erosionar cortical e invadir cavidad medular.
- 🩻 En tibia suele no ocupar todo el diámetro; en peroné puede ser más “circunferencial”.
- 🩻 Raramente múltiples focos a lo largo de la diáfisis (ojo: puede simular adamantinoma).
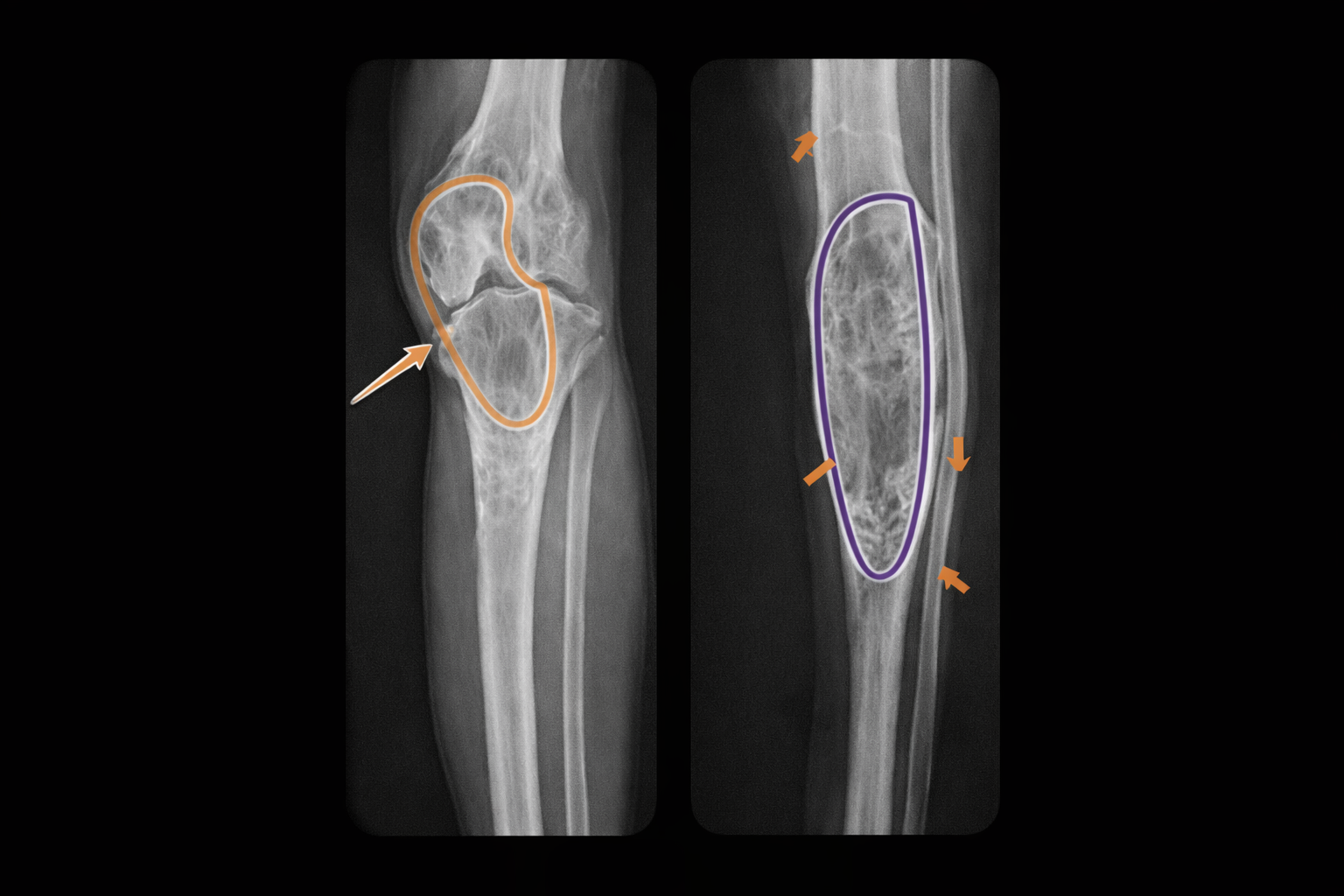
RM / TC (cuando aporta valor)
- 📌 TC: define cortical, esclerosis y extensión cortical real.
- 📌 RM: útil si dudas, para ver extensión medular y descartar masa blanda; ideal si hay sospecha de entidad más agresiva.
5) Histopatología (qué la define)
Hallazgos típicos (si se biopsia)
- 🔬 Estroma fibroso con trabéculas óseas inmaduras irregulares.
- 🔬 Ribete osteoblástico sobre trabéculas (diferenciador clásico frente a displasia fibrosa).
- 🔬 Aspecto “parecido” a displasia fibrosa, pero con ese ribete y patrón cortical tibial característico.
Clave práctica: la histología puede solaparse; el diagnóstico real es clínico-radiológico + patología, y el diferencial con adamantinoma exige una biopsia bien orientada si hay atipia.
6) Diagnóstico diferencial (clave: adamantinoma)
Radiológico
| Entidad | Claves radiológicas | Regla práctica |
|---|---|---|
| Displasia fibrosa / Fibroma no osificante | Lesiones líticas benignas en infancia; pueden mostrar esclerosis marginal. El FNO suele ser más metafisario/excéntrico; puede invadir canal medular en niños mayores. | Si la lesión invade canal medular en un niño mayor y aparece anillo escleroso, piensa más en FNO. Si se confina en cortical anterior tibial y hay arqueamiento anterior, sugiere displasia osteofibrosa. |
| Adamantinoma | Lesión tibial más grande, aspecto más agresivo y posibilidad de afectación longitudinal. En ocasiones puede simular múltiples focos a lo largo de la diáfisis. | Si el paciente es de mayor edad y la imagen es más agresiva, prioriza el diagnóstico de adamantinoma y deriva a unidad especializada. |
Patológico
| Entidad | Claves histológicas | Qué la separa de la OFD |
|---|---|---|
| Displasia fibrosa | Trabéculas irregulares en estroma fibroso, típicamente sin ribete osteoblástico evidente. | En la OFD es clásico encontrar ribete de osteoblastos en la superficie trabecular. |
| Adamantinoma | Presencia de mallas/nidos de células epiteliales dentro de un estroma osteofibroso. | La presencia de componente epitelial es el dato definitorio y cambia el manejo. |
Regla de seguridad: si la sospecha de adamantinoma está sobre la mesa, evita “biopsias casuales”. Deriva a Unidad de Tumores para biopsia planificada.
7) Manejo y tratamiento actual
En casos típicos (niño pequeño + cortical anterior tibial)
- ✅ Observación y seguimiento clínico-radiográfico (estabilidad/progresión).
- ✅ Actuar por riesgo mecánico y deformidad (arqueamiento progresivo).
- ✅ Evitar resecciones “por diagnóstico” si el cuadro es típico y estable.
Cuándo plantear biopsia/derivación
- ⚠️ Edad atípica (niño mayor/adolescente) o evolución no típica.
- ⚠️ Patrón agresivo, afectación medular extensa, lesiones múltiples longitudinales.
- ⚠️ Recurrencias repetidas o progresión pese a seguimiento.
Si hay sospecha de adamantinoma, la biopsia debe estar planificada por el equipo que tratará.
Nota corta: OFD puede recurrir tras excisión y por eso el enfoque conservador en casos típicos suele ser preferible.
8) Algoritmo práctico de actuación
Algoritmo práctico de actuación
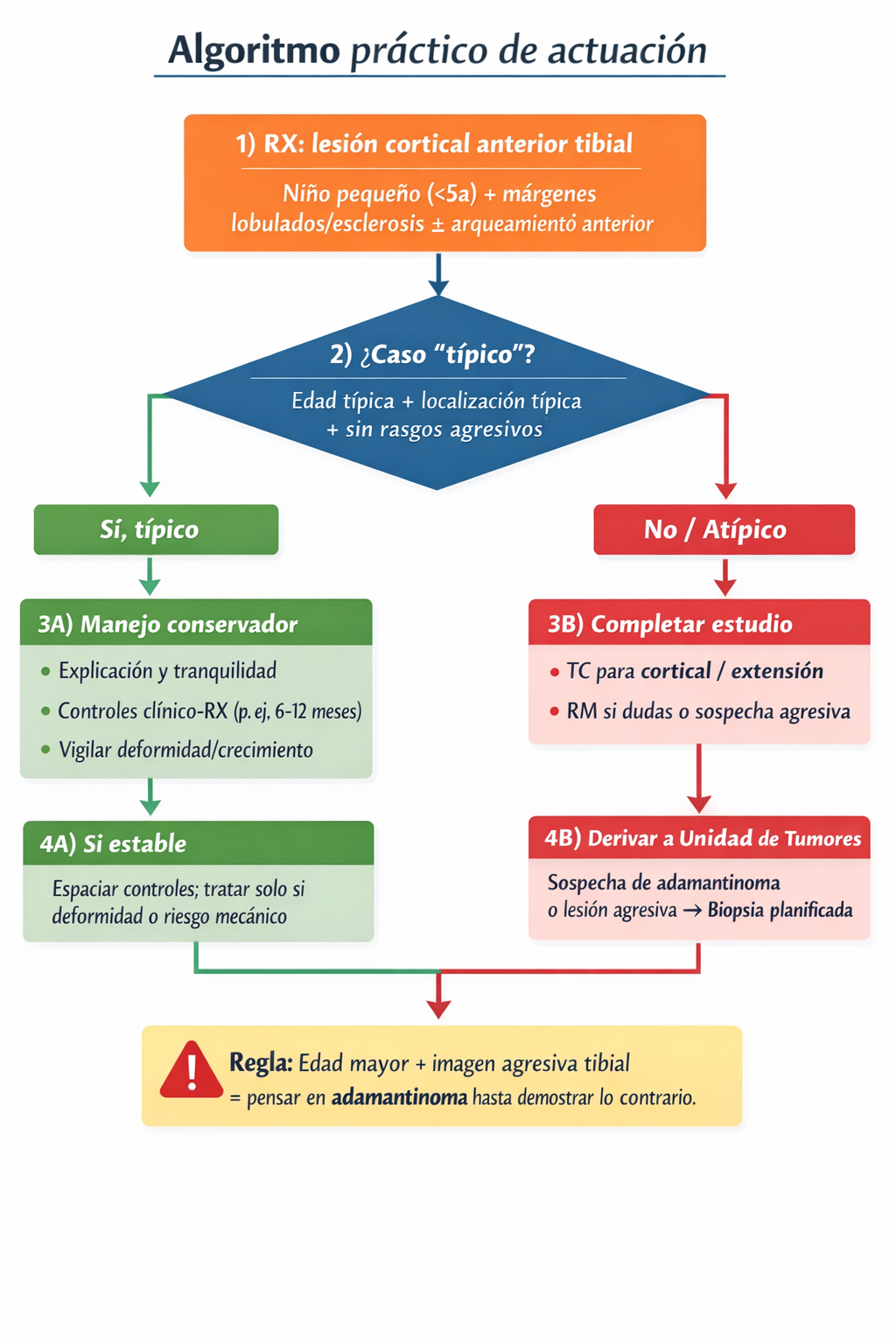
Ver algoritmo en texto (fallback)
niño pequeño (<5a) + márgenes lobulados/esclerosis ± arqueamiento anterior
edad típica + localización típica + sin rasgos agresivos
• explicación y tranquilidad
• controles clínico-RX (p. ej. 6–12 meses)
• vigilar deformidad/crecimiento
espaciar controles; tratar solo si deformidad o riesgo mecánico
• TC para cortical / extensión
• RM si dudas o sospecha agresiva
sospecha de adamantinoma o lesión agresiva → biopsia planificada
Regla práctica: edad mayor + imagen agresiva tibial = pensar en adamantinoma hasta demostrar lo contrario.
📚 Bibliografía
- 📄 WHO Classification of Tumours Editorial Board. Soft Tissue and Bone Tumours. 5th ed. IARC; 2020. (OFD / OFD-like adamantinoma / adamantinoma: criterios actuales)
- 📄 Campanacci M. Bone and Soft Tissue Tumors. 2nd ed. Springer; 1999. (Descripción clásica y conducta)
- 📄 Resnick D, Kransdorf MJ. Bone and Joint Imaging. 3rd ed. Elsevier; 2005. (Patrones radiológicos y diferencial)
- 📄 Fletcher CDM, Bridge JA, Hogendoorn P, Mertens F (eds.). WHO Classification of Tumours of Soft Tissue and Bone. 4th ed. IARC; 2013. (Referencia OMS previa, útil si la tienes)
- 📄 PathologyOutlines / Orthobullets: Osteofibrous dysplasia; Adamantinoma. (Apoyo rápido; no sustituye a OMS/libros)
📌 Resumen para la práctica clínica
Indicaciones
- ✅ Lesión cortical anterior tibial en niño pequeño con RX compatible.
- ✅ Arqueamiento anterior tibial progresivo o deformidad.
- ✅ Evolución atípica (edad mayor, patrón agresivo, afectación medular extensa) → descartar adamantinoma.
Técnica
- 🔧 Radiografía como primera prueba. TC/RM si dudas o para extensión.
- 🔧 Caso típico: seguimiento clínico-radiográfico.
- 🔧 Caso atípico/sospecha de agresividad: derivación a unidad de tumores; biopsia planificada por el equipo definitivo.
Riesgos
- ⚠️ Deformidad progresiva tibial (arqueamiento).
- ⚠️ Recurrencia tras excisión si se opera sin indicación clara.
- ⚠️ Diagnóstico erróneo (no detectar adamantinoma).
Resultados
- ✅ En casos típicos: curso generalmente benigno con vigilancia.
- ✅ El manejo se guía por estabilidad y riesgo mecánico/deformidad.
- ✅ Si se sospecha adamantinoma: cambia completamente el circuito (unidad especializada).
Displasia osteofibrosa
Localización tibial anterior · Diferencial con adamantinoma · Observación
