Última revisión:
Adamantinoma óseo (tibia)
El adamantinoma es un tumor óseo primario raro, típicamente de tibia diafisaria, caracterizado por un componente epitelial demostrable con inmunohistoquímica sobre un estroma fibroso u osteofibroso. Suele tener crecimiento lento, pero puede recidivar y, en un porcentaje menor, metastatizar, sobre todo a pulmón y a veces de forma tardía.
Tumor óseo raro
1) Qué es y por qué importa
Lo importante del adamantinoma no es solo su rareza, sino que:
- No es una lesión inocente: puede recidivar y metastatizar, especialmente a pulmón.
- Tiene trampas diagnósticas: puede solaparse con lesiones fibro-óseas tibiales.
- La decisión clave suele ser quirúrgica: el control local depende de una resección adecuada.
Idea práctica: en una lesión tibial del espectro OFD–adamantinoma, manda la correlación clínica + imagen + anatomía patológica, con un muestreo correcto.
2) Frecuencia, edad y localización
📍 Dónde aparece
Predomina en tibia, sobre todo en la diáfisis, con frecuencia en la cortical anterior o anteromedial. Puede afectar peroné y, de forma mucho más rara, otros huesos largos.
👤 Edad típica
Es más frecuente en adultos jóvenes, aunque existe solapamiento con edades pediátricas cuando se entra en el espectro OFD / OFD-like.
Perla clínica: una lesión tibial diafisaria cortical, lentamente evolutiva, obliga a pensar en el espectro fibro-óseo y a excluir o confirmar adamantinoma según contexto.
3) Síntomas y exploración
- Dolor sordo o molestias locales de evolución lenta.
- Tumefacción discreta o sensibilidad localizada.
- Periodos prolongados de estabilidad clínica.
- Fractura patológica: posible si hay debilitamiento cortical importante, aunque no es lo habitual.
⏱️ Evolución lenta es la presentación típica.
4) Pruebas de imagen
La imagen orienta de forma importante, pero el diagnóstico definitivo requiere correlación anatomopatológica si existe duda real. El objetivo es definir el patrón cortical/medular, la extensión longitudinal y la relación con partes blandas.
Radiografía
Lesión cortical diafisaria lítica o mixta, a veces multiloculada, con alteración cortical.
TC
Precisa mejor la cortical, la mineralización y la arquitectura ósea.
RM
Delimita extensión medular, partes blandas y ayuda a planificar resección y biopsia.
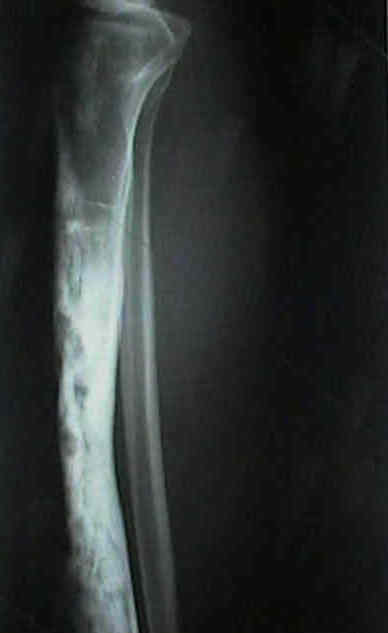
Clave de flujo: primero RM para mapear bien la lesión; después se decide
el trayecto de biopsia con el equipo quirúrgico si procede.
Tórax: imprescindible en el estudio basal y en el seguimiento por el riesgo de metástasis pulmonar.
5) Diagnóstico anatomopatológico
El diagnóstico se basa en demostrar componente epitelial en un contexto clínico-radiológico compatible. La inmunohistoquímica suele apoyar con citoqueratinas y otros marcadores epiteliales, como EMA, según protocolo local.
✅ Claves diagnósticas
- Componente epitelial sobre estroma fibroso/osteofibroso.
- Citoqueratinas y EMA de apoyo en inmunohistoquímica.
Trampa clásica: si la biopsia captura sobre todo la zona osteofibrosa, el informe puede orientarse hacia displasia osteofibrosa. En un caso sospechoso, el muestreo debe planificarse para maximizar la detección de focos epiteliales.
6) Espectro OFD–OFD-like–adamantinoma
En la tibia se maneja de forma práctica como un espectro con distintos grados de relevancia oncológica.
🟢 OFD
Displasia osteofibrosa, más típica de infancia y adolescencia.
🟡 OFD-like
Lesión intermedia con focos epiteliales escasos o difíciles de demostrar.
🔴 Adamantinoma clásico
Componente epitelial más evidente y mayor relevancia oncológica.
Mensaje práctico: si la sospecha radiológica es fuerte y la biopsia informa “OFD”, no debe cerrarse el caso sin revisar muestreo, correlación y, si hace falta, la patología.
7) Diagnóstico diferencial práctico
Diagnósticos que realmente plantean confusión
- Displasia osteofibrosa y otras lesiones fibro-óseas tibiales corticales.
- Fibroma no osificante u otras lesiones corticales benignas.
- Displasia fibrosa, aunque el patrón y la localización suelen diferir.
- Osteomielitis crónica / absceso de Brodie.
- Lesiones agresivas que obligan a completar estudio si la imagen no encaja bien.
❓ Cuando el caso “no encaja”, hay que ampliar estudio y correlación.
8) Tratamiento actual
🛠️ Cirugía: el pilar real
En el adamantinoma clásico, el estándar práctico es la resección amplia en bloque con márgenes oncológicos, cuando es factible. En tibia puede requerir resección segmentaria y reconstrucción.
💊 Radioterapia y tratamiento sistémico
En general, no existe papel rutinario de quimioterapia. Radioterapia y tratamiento sistémico se valoran de forma muy individualizada en enfermedad no resecable, recidivas complejas o enfermedad avanzada.
Perla práctica: el control local a largo plazo depende sobre todo de conseguir márgenes quirúrgicos adecuados.
9) Seguimiento y vigilancia pulmonar
No existe un protocolo único universal, pero el seguimiento debe ser prolongado por la posibilidad de recidiva o metástasis tardías.
🦵 Control local
- Clínica e imagen local según el caso.
- Vigilancia de la reconstrucción cuando exista.
🫁 Control pulmonar
- Radiografía o TC según riesgo y contexto.
- Especial atención si hubo recidiva o márgenes comprometidos.
Señales de alarma: dolor progresivo persistente, masa creciente, cambio claro del patrón clínico o dolor súbito tras traumatismo leve.
10) Algoritmo de manejo
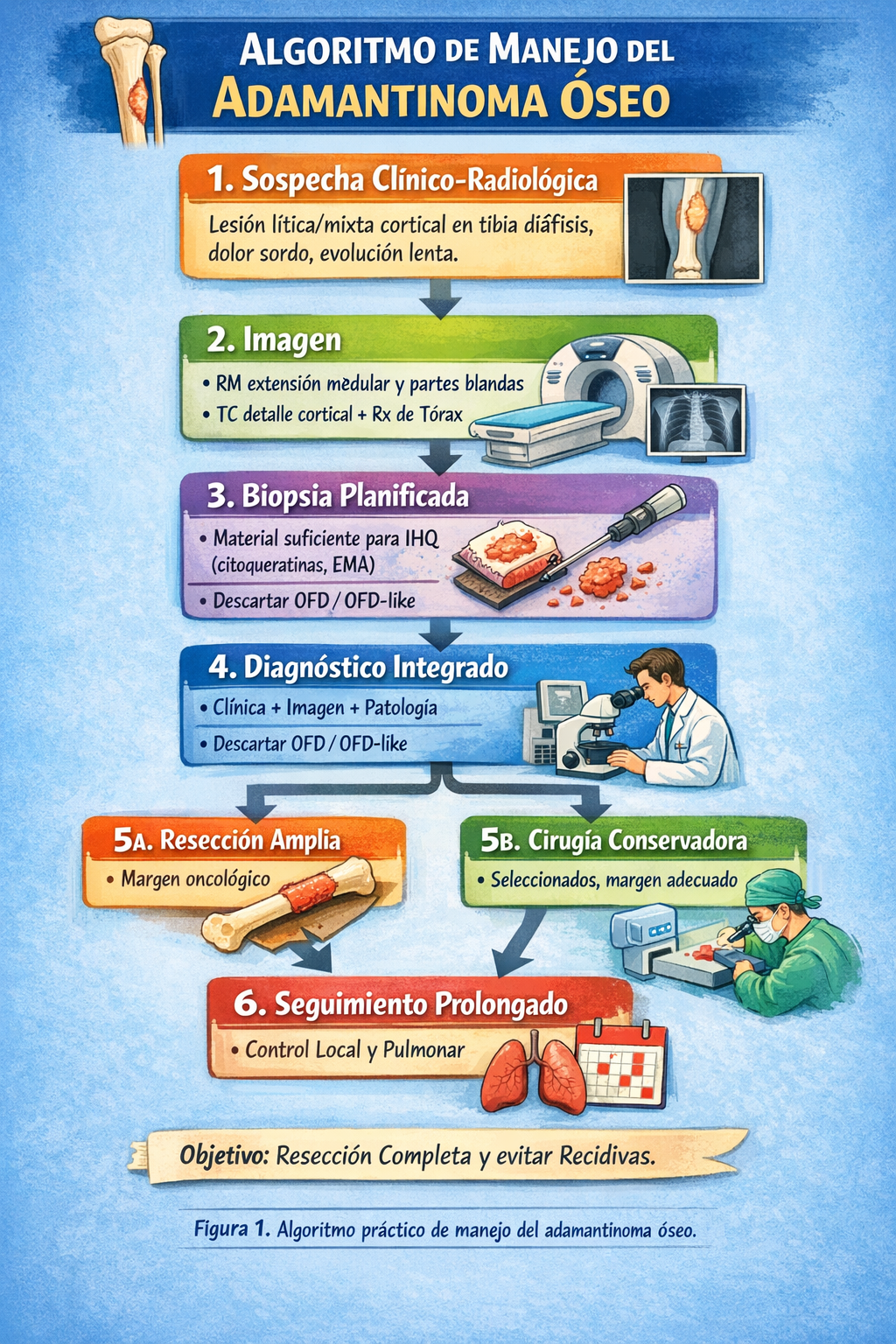
Resumen para la práctica clínica
Indicaciones
- ✓ Lesión cortical diafisaria tibial con sospecha de espectro OFD–adamantinoma.
- ✓ Dolor o tumefacción persistente con hallazgos radiológicos sugestivos.
- ✓ Necesidad de confirmar diagnóstico y planificar tratamiento en unidad especializada.
Técnica
- 🔧 Radiografía y RM para extensión local; TC si hay dudas corticales o sobre mineralización.
- 🔧 Biopsia planificada con trayecto oncológico en coordinación con el equipo quirúrgico.
- 🔧 Histología e inmunohistoquímica para demostrar componente epitelial.
- 🔧 Valorar tórax en estudio basal y seguimiento.
Riesgos
- ⚠️ Error diagnóstico por muestreo insuficiente.
- ⚠️ Contaminación de planos por biopsia mal ubicada.
- ⚠️ Recidiva local si no se obtienen márgenes adecuados.
- ⚠️ Metástasis tardías, especialmente pulmonares.
Resultados
- ✅ Diagnóstico integrado clínica + imagen + patología.
- ✅ Plan terapéutico centrado en resección adecuada cuando procede.
- ✅ Seguimiento prolongado con vigilancia local y pulmonar.
11) Bibliografía actualizada
Selección breve y operativa de referencias para clasificación, diagnóstico y manejo.
Soft Tissue and Bone Tumours. 5th ed. IARC; 2020.
Soft Tissue Tumors. 7th ed. Elsevier; 2020.
Hazards of biopsy. J Bone Joint Surg Am. 1982;64(5):656-663.
Hazards of the biopsy, revisited. J Bone Joint Surg Am. 1996;78(5):656-663.
Guías de sarcomas óseos (versión vigente).
Bone Cancer, versión vigente.
